Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Sociedad Boliviana de Pediatría
versión On-line ISSN 1024-0675
Rev. bol. ped. v.45 n.2 La Paz abr. 2006
ACTUALIZACION
Infección por Helicobacter pylori en niños
Helicobacter pylori infection in children
Drs.: Nelson Ramirez Rodríguez*, Paola Quintanilla Dehne**
* Pediatra Gastroenterólogo – Jefe del Departamento de Medicina Pediátrica. Hospital del Niño “Dr. Ovidio Aliaga Uría” – La Paz.
** Médico Pediatra. Hospital del Niño “Dr. Ovidio Aliaga Uría” – La Paz. email: neramr@entelnet.bo
La población infantil está expuesta a múltiples gérmenes bacterianos, uno de éstos es el Helicobacter pylori. Esta bacteria gram negativa microaerofílica es responsable de la presencia de gastritis primaria, duodenitis, úlceras gástricas y sangrado digestivo alto en niños.
Se ha visto últimamente que la frecuencia de relación directa con estos cuadros en niños es más frecuente en países en desarrollo y cada vez menos, en países desarrollados.
Es importante para el pediatra general saber reconocer, confirmar el diagnóstico y tratar en forma adecuada esta infección, sin incurrir en el error del sobre-diagnóstico o el sobre-tratamiento.
La historia de los bacilos espirilares comienza en el siglo XIX, cuando Bizzorero en 1893 publica los descubrimientos de bacterias espirilares en el estómago de perros y gatos, datos confirmados por otras publicaciones de años posteriores1,2.
En 1954 se publicó un estudio de 1000 biopsias gástricas donde se encuentran bacterias espirilares en estudios histopatológicos3. Desde la década de los ochenta del siglo pasado, en Australia se comienza la búsqueda de bacterias curvadas en pacientes con patología gastroduodenal y es hasta 1983 que Warren y Marshall, utilizando tinciones de plata, encuentran en forma accidental, bacterias curvadas en biopsias de pacientes con úlcera péptica y las clasifican en el género Campylobacter, especie pyloridis4. Esta bacteria luego es llamada Campylobacter pylori debido a la correcta denominación del latín. Gracias a las características genotípicas, se determinó que esta bacteria corresponde al género Helicobacter, especie pylori que presenta de cuatro a seis flagelos unipolares, con una longitud cada uno de 2,5 μ y 30 nm de grosor5.
Helicobacter pylori, es una bacteria gramnegativa microaerofílica, no invasiva. Se caracteriza por su forma curva y presencia de flagelos en uno de sus polos. Las formas patógenas de ésta, producen altas cantidades de ureasa, que le sirve de tampón para neutralizar el medio ácido del estómago (degradando la úrea en amonio) y como sustrato metabólico de la misma bacteria (metabolismo del nitrógeno). Genéticamente H. pylori tiene varias cepas que mutan manteniendo sus genes, inserciones, deleciones y diferentes organizaciones cromosómicas además que su genoma completo se compone por un cromo-soma circular de 1667867 pares de bases6,7.
La forma de transmisión hacia el humano aún no está esclarecida, aunque existen estudios que intentaron relacionar algunas vías de contagio. Se ha postulado que al ser el perro y gato portadores de H. pylori en sus estómagos, pueden ser transmisores hacia los humanos, así como también las moscas podrían transmitir esta bacteria al permanecer hasta 30 horas en sus heces8,9. Los alimentos también pueden ser reservorios de H. pylori ya que en verduras crudas y otros alimentos como carne de pollo, leche y yogurt pueden permanecer vivos durante varias horas10,11.
La transmisión entre personas puede ser oral-oral (H. pylori reside en la placa dental); gastro - oral (contaminación por vómitos); fecal-oral y muchas veces desconocida.
La mayoría de los niños en países en desarrollo están infectados por H. pylori y su manera de transmisión a éstos es controvertida. Se han encontrado prevalencias serológicas en padres e hijos y una posibilidad es que los primeros contagien a su prole. En un estudio longitudinal en Alemania, se encontró que las madres infectadas por H. pylori son la principal fuente de contagio12,13.
En nuestro medio, las características sociales, culturales, económicas y de higiene, podrían aumentar las posibilidades de infección por H. pylori en niños, ya que existen deficiencias en la conservación de alimentos frescos; se comparten utensilios personales; las madres acostumbran “limpiar” los chupetes con su saliva y el agua puede ser otra vía de contaminación con la bacteria, como se encontró en un estudio realizado en un área rural de la parte oriental de Bolivia14.
Otros factores de riesgo para adquirir la infección por H. pylori en niños que viven en paises en desarrollo son: el hacinamiento, corta edad y episodios de diarrea recurrentes. El riesgo aumenta proporcionalmente al número de personas infectadas en la familia. Se ha encontrado seroconversión en edades tempranas y hasta pueden presentar cuadros graves (hemorragia digestiva) en menores de 6 meses14-16.
Si bien en forma general se ha encontrado que la prevalencia de infección por H. pylori en países en desarrollo es de aproximadamente 80 a 90%, existe un 10% de adultos resistentes a la colonización. En niños este dato es desconocido.
Una vez que H. pylori ingresa al organismo, coloniza el estómago, con adhesión específica a las células epiteliales gástricas en su cara luminal. Al ser un microorganismo neutralófilo tiene la capacidad de adaptarse al medio ácido del estómago a través de su gran producción de ureasa, que permite elevar el pH de 3,5 a 6,2, para así poder realizar la síntesis proteica para su posterior división celular17.
La capacidad de H. pylori para producir infl amación en el estómago depende de su virulencia y del huésped. Los factores de virulencia que pueden ser importantes en el desarrollo de la enfermedad son: citotoxina vacuolante (VacA); producto genético asociado a citotoxina A (CagA); CagE, adhesinas (BabA y SabA); proteína activadora de neutrófilos y otras proteínas externas a la membrana. Se ha encontrado que las cepas CagA positivas son más virulentas y cepas CagE positivas están relacionadas con úlceras duodenales en niños18,19.
El curso que toma la infección por esta bacteria, va desde la infl amación del tejido gástrico (gastritis) a la ulceración y cáncer gástrico. La gastritis se caracteriza por una infiltración de la lámina propia por neutrófilos, eosinófilos y mastocitos. Si alcanza al tejido linfoide asociado a la mucosa (TLAM), incrementa el riesgo de desarrollo de linfoma. Cuando la inflamación es predominantemente del antro, se produce una inhibición de la secreción de la somatostatina (factor que produce retroalimentación negativa para la producción de ácido), con posterior desarrollo de úlceras pépticas (10 a 20% de los casos), en porciones distales del estómago y proximales del duodeno. Este grupo de pacientes tiene bajo riesgo para desarrollo de cáncer gástrico. Los individuos que presentan lesiones en cuerpo y antro (80 a 90%), con normal secreción de ácido, generalmente son asintomáticos y se desconoce el riesgo de cáncer, mientras que aquellos que tienen lesiones en el cuerpo y fondo gástrico (1 a 3% de los casos) cursan con hipoclorhidria por lesión de las células parietales y mayor riesgo de cáncer20. En la patogénesis del cáncer gástrico también interviene H. pylori como inductor de la apoptosis celular y la carga genética del huésped en relación a la presencia de dos alelos: IL-1b31T e IL-1RN21.
En la edad infantil la infección por H. pylori las manifestaciones clínicas son inespecíficas y en el 80% de los casos cursan de forma asintomática. Generalmente los signos y síntomas se refieren a gastritis, ya que ulceraciones y hemorragias son raras en este grupo etario.
Un niño(a) que ya tiene capacidad de referir su sintomatología, generalmente aqueja de dolor epigástrico urente y muchas veces no está bien localizado; sensación de vacío en las mañanas o en horarios entre comidas; mejoría del dolor tras ingerir alimentos
o antiácidos; exacerbación del mismo por ingesta de sustancias irritantes como condimentos, bebidas gaseosas o cítricos; dispepsia; distensión abdominal; meteorismo; sensación de plenitud; falta de apetito y menos frecuente náuseas, vómitos, hematemesis o melena. En niños(as) pequeños y lactantes es difícil reconocer estas manifestaciones, siendo importante el antecedente familiar de infección por esta bacteria o la presencia de síntomas relacionados22.
También pueden presentar otros datos clínicos ex-tra-digestivos como alteraciones antropométricas (talla baja), anemia (que no responde al tratamiento con hierro) y cefalea (incluyendo la posibilidad de migraña)23-26. La relación de infección por H. pylori y dolor abdominal recurrente, aún es controvertida aunque existen publicaciones recientes que apoyan esta manifestación clínica27.
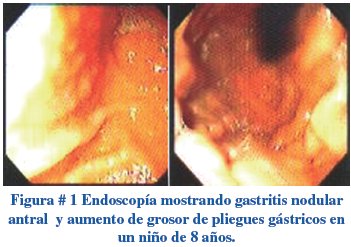
El diagnóstico se basa en la presencia de clínica de sospecha de enfermedad ulcero-péptica y debe ser confirmado por pruebas complementarias. En forma general las pruebas diagnósticas se clasifican en invasivas y no invasivas. La forma invasiva aún considerada como estándar de oro, es el estudio histopatológico de una biopsia tomada por endoscopía o por cápsula, donde se identifique a la bacteria (sensibilidad y especificidad de más del 90%). En la misma muestra se puede realizar la prueba de ureasa. El rango de hallazgos endoscópicos en niños con H. pylori, varía desde una mucosa gruesa normal hasta gastritis no específica con o sin pliegues prominentes, nodularidad, úlceras o linfomas TLAM (Figura # 1).
Dentro de las pruebas no invasivas y comparando con el estándar de oro, la prueba de C13 o C14 espirado tiene una sensibilidad y especificidad similar al de la endoscopía con biopsia (96,2 y 97,3% respectivamente). Su limitante es el costo y en nuestro medio no contamos con este método. Recientemente se ha puesto énfasis en la detección de anticuerpos fecales anti-Helicobacter que tienen una sensibilidad de 72,9 y especificidad de 97,3%, también sirven pruebas de reacción en orina (Urinelisa) con sensibilidad de 63,2 y especificidad de 97,3%. Las pruebas serológicas (EIA) en niños durante muchos años han sido de uso controvertido, al no haber puntos de corte. Actualmente hay datos que tienen sensibilidad de 88,7 y 93,4% de especificidad28. Pese a referencias de diferentes valores de sensibilidad y especificidad aún se hace necesaria la realización de por lo menos dos pruebas no invasivas para confirmar el diagnóstico en áreas de baja prevalencia29.
Tratamiento
Los resultados de meta análisis sobre el tratamiento de la infección por H. pylori, mostraron que la erradicación exitosa de la infección con esquemas mono y biterápicos es muy baja, en comparación con terapias triples. El tratamiento debe incluir antibióticos y drogas que disminuyan la acidez gástrica. Se debe tomar en cuenta que una de las drogas del esquema a utilizarse, tiene que ser excretada por la saliva, debido a su acción local en la boca, considerando que H. pylori se encuentra también en la placa dental por ejemplo: claritromicina y metronidazol30.
Es importante considerar que la característica del tratamiento de la infección por H. pylori en niños depende de los siguientes criterios para su inicio:
- Prueba positiva de infección activa por H. pylori a través de estudio histopatológico positivo o cultivo positivo de muestra de biopsia endoscópica. Los estudios serológicos no son útiles para definir actividad, debido a que pueden indicar infecciones pasadas.
- Presencia de úlcera gástrica o duodenal, identificadas por endoscopía y H. pylori identificado por histopatología.
- Historia previa de enfermedad ulcerosa gástrica o duodenal más infección activa por H. pylori documentada.
- Presencia de ulcera definitiva en estudio radiológico contrastado, cráter ulceroso, más una prueba no invasiva positiva.
- Evidencia de linfoma TLAM más infección documentada por H. pylori (muy raro en niños).
- Estudio histopatológico con presencia de gastritis atrófica con metaplasia intestinal y H. pylori documentado.
El hallazgo endoscópico de sólo gastritis asociada a H. pylori, en ausencia de úlceras gástricas o duodenales, causa en el gastroenterólogo un dilema para tomar la decisión de inicio de terapia de erradicación y dependerá de su criterio clínico, además de la deliberación con el paciente y la familia31,32.
A medida que se tienen mayores evidencias de la relación entre infección por H. pylori y desarrollo de cáncer gástrico, se busca encontrar esquemas terapéuticos ideales para la erradicación con características de ser altamente efectivos, de buena tolerancia y escasos efectos adversos.
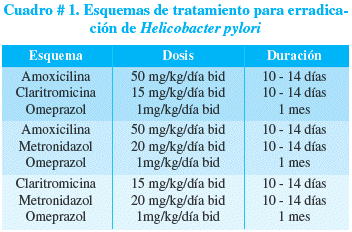
En forma general los autores coinciden en la utilización de esquemas tri-asociados en base a dos antibióticos y un bloqueador de bomba de protones, como se muestra en el cuadro # 1.
No existe esquema de tratamiento con 100% de efectividad y puede ser necesario el uso de esquemas alternativos como el cambio de bloqueador de bomba de protones (lanzoprazol 1,5 mg/kg/día); asociación de citrato de bismuto (8 mg/kg/día) o esquemas nuevos alternativos como el esquema de 10 días alternando drogas en forma secuencial (cinco días de amoxicilina y omeprazol, seguidos de cinco días de claritromicina, tinidazol y omeprazol), hasta esquemas tetra-asociados en base a furazolidona, ci-trato de bismuto, amoxicilina y omeprazol33-35.
Debido a la rápida resistencia del Helicobacter a los imidazólidos, en nuestro medio se debe tener en consideración el antecedente que el paciente haya recibido con anterioridad una de estas drogas, especialmente metronidazol, que con intento de tratar parasitosis intestinales como Giardia Lamblia, se puede hacer monoterapia no intencionada.
Otro problema observado, es la inexistencia de formulaciones pediátricas de bloqueadores de bomba de protones, por lo que su administración debe ir acompañada de soluciones alcalinas (bicarbonato), cuando es necesario fragmentar las dosis que vienen en cápsulas con gránulos de revestimiento entérico.
El apoyo nutricio en la infección por H. pylori, se orienta al uso de nutracéuticos como los probióticos (Lactobacillus y Bifidobacterium) cuyo uso aislado puede tener efecto inhibitorio sobre el crecimiento de esta bacteria en estómago, a través de la liberación de bacteriocinas o ácidos orgánicos y puede también disminuir la adhesión a las células epiteliales. Los probióticos en combinación con antibióticos aumentan los índices de erradicación y disminuyen los efectos adversos. Otros alimentos funcionales como el jugo de arándano, yogurt y lactoferrina bovina, han mostrado utilidad en el tratamiento coadyuvante de esta infección36.
Recientemente se han encontrado más casos de resistencia a esquemas convencionales de tratamiento de erradicación de H. pylori (0,6% para amoxicilina; 20% a claritromicina y 23% a metronidazol)37.
Publicaciones europeas muestran altos índices de re-infección en estudios de seguimiento hasta de 9 años desde la primera erradicación de H. pylori (5,4 a 6.0% de reinfección por año)38. En relación a la progresión hacia el cáncer gástrico, actualmente los datos epidemiológicos son controversiales, ya que aún no hay datos contundentes basados en la evidencia que demuestren la “causa - efecto”, debido a que diversos metanálisis han sido realizados con resultados negativos en el 50% y pese a éstos, no se descarta la posibilidad de evolución hacia la malignidad39.
Una vez conocida la estructura genómica de Helicobacter pylori, el esfuerzo actual es el desarrollo de una vacuna. Se han aplicado vacunas por vía tópica en mucosas (oral, nasal o rectal) en modelos animales, que han dado buenos resultados. Aún no se tiene disponible para uso humano. La prevención actualmente radica en mantener una higiene adecuada, evitando el consumo de agua y vegetales crudos, evitar contacto con animales domésticos y no compartir utensilios de uso personal40.
Referencias
1. Bizzorero G. Ueber die schlauchfermigen drusen das megendarmkanals and die baziehungen ihres epithels zudem oberfachenepithel der schleimhaur. Arch F Mikr Anat 1893;42: 82-152. [ Links ]
2. Salomon H. Ueber das spirillum des saugetiermagens und sein veerhalten zu den belegzellen. Zentrbl Bakteriol Mikrobiol Hyg 1896; 19: 433-42. [ Links ]
3. Palmer DE. Investigation of the gastric spirochaetes of the human. Gastroenterol 1954; 27: 218-20. [ Links ]
4. Warren JR, Marshall B. Unidentified curved bacilli on gastric epiteliium in active chronic gastritis. Lancet 1983;1273-5. [ Links ]
5. Goodwin CS, Armstrong JA, Chilvers T, Peters M, Collins MD, Sly L, et al. Transfer of Campylobacter pylori and Campylobacter mustelae to Helicobacter gen. nov. as Helicobacter pylori comb.nov., respectively. Int Syst Bacteriol 1989; 39: 397. [ Links ]
6. Israel DA, Salama N, Krishna U, et al. Helicobacter pylori genetic diversity within the gastric niche of a single human host. Proc Natl Acad Sci USA 2001; 98: 14625-30. [ Links ]
7. Alm RA, Ling LS, Moir DT, King BL, Brown DE, Doig PC, et al. Genomic-sequence Comparison of two Unrelated Isolated of the Human Gastric Pathogen Helicobacter pylori. Nature 1999; 397: 176-80. [ Links ]
8. Fox JG. Non-human reservorious of Helicobacter pylori. Aliment Pharmacol Ther 1995; 9 Suppl 2: 93-103. [ Links ]
9. Grübel P, Hoffman JS, Chong FK, Burstein NA, Mepani C, Cave DR. Vector potential of houseflies (Musca domestica) for Helicobacter pylori. J Clin Microbiol 1997; 35: 1300-3. [ Links ]
10. Goodman KJ, Correa P, Tengana Aux HJ. Helicobacter pylori infection in the Colombian Andes: a population -based study of transmission pathways. Am J Epidemiol 1996; 144: 290-9. [ Links ]
11. Böhmler G, Gerwert J, Scupin E, Sirelli HJ. The epidemiology of helicobacteriosis in humans, studies of the survival capacity of the microbe in food. Dtsch Tierrarztl Wochenschr 1996; 103: 438-43. [ Links ]
12. Goodman KJ, Correa P. Transmission of Helicobacter pylori among siblings. Lancet 2000; 355: 358-62. [ Links ]
13. Weyermann M, Adler G, Brenner H, Rothenbacher D. The Mother as Source of Helicobacter pylori Infection. Epidemiology 2006; 17: 332-4. [ Links ]
14. Glynn MK, Friedman CR, Gold BD, Khanna B, Hutwagner L, Lihoshi L, et al. Seroincidence of Helicobacter pylori infection in a Cohort of Rural Bolivian Children: Acquisition and Analisis of Possible Risk Factors. Clin Infect Dis 2002; 35: 1059-65. [ Links ]
15. Raymond J, Nguyen VB, Vidal-Trecan G, Kalach N. Helicobacter pylori infection in children of developing countries. Med Trop (Mars) 2005; 65: 383-8. [ Links ]
16. Ramírez N, Alparo I. Hemorragia digestiva asociada a Helicobacter Pylori en lactantes menores de 6 meses. Rev Soc Bol Ped 2006; 45: 24-6. [ Links ]
17. Clyne M, Labigne A, Drumm B. Helicobacter pylori requires an acidic enviroment to survive in the presence of urea.Infect Immun 1995; 63: 1669-73. [ Links ]
18. Censini S, Lange C, Xiang Z, et al. CagA pathogenicity island of Helicobacter pylori, encodes type I-specific and disease-associated virulence factors. Proc Natl Acad Sci USA 1996; 93: 14648-53. [ Links ]
19. Day AS, Jones NL, Lynett JT, et al. CagE is a virulence factor associated with Helicobacter pylori-induced duodenal ulceration in children. J Infect Dis 2000; 181: 1370-5. [ Links ]
20. Ernst PB, Gold BD. The disease spectrum of Helicobacter pylori: the immunopathogenesis of gastroduodenal ulcerand gastric cancer. Ann Rev Microbiol 2000; 54: 615-40. [ Links ]
21. Correa P Miller MJS. Carcinogenesis, apoptosis and cell proliferation. Br Med Bull 1998; 54: 151-62. [ Links ]
22. Özen A, Ertem D, Pehlivanoglu E. Natural History and Symptomatology of Helicobacter pylori in Childhood and Factors Determining the Epidemiology of Infection. J Pediatr Gastroenterol Nutr 2006; 42: 398-404. [ Links ]
23. Stephensen CB. Burden of infection on growth failure. J Nutr 1999; 129:534S-8S. [ Links ]
24. Thomas JE, Dale A, Bunn JE, et al. Early Helicobacter pylori colonisation: the association with growth faltering in The Gambia. Arch Dis Child 2004; 149-54. [ Links ]
25. Baysoy G, Ertem D, Ademoglu E, et al. Gastric histophatology, iron status and iron deficiency anemia in children with Helicobacter pylori infections. J Pediatr Gastroenterol Nutr 2004; 38: 146-51. [ Links ]
26. Tunca A, Turkay C, Tekin O, et al. Is Helicobacter pylori infection a risk factor for migraine? A case-control study. Acta Neurol Belg 2004; 104: 161-4. [ Links ]
27. Mukherjee P, Chacko B, Singh T, Pawar G, Kaur H. Prevalence of Helicobacter pylori infection in children with recurrent abdominal pain. Trop Gastroenterol 2005; 26: 102-4. [ Links ]
28. Mégraud F. European Pediatric Task Force on Helicobacter pylori. Comparison Of Non-Invasive Tests To Detect Helicobacter Pylori Infection In Children And Adolescents: Results Of A Multicenter European Study. J Pediatr 2005; 146: 198-203. [ Links ]
29. Nurgalieva ZZ, Opekun AR, Graham DY. Problem of Distinguishing False-Positive test from Acute or Transient Helicobacter pylori infections. Helicobacter 2006; 11:69-74. [ Links ]
30. Jones NL, Sherman P, Fallone CA, et al. Canadian Helicobacter Study Group consensus conference: Update on the approach to Helicobacter pylori infection in children and adolescents - an evidence-based evaluation. Can J Gastroenterol 2005; 19:399-408. [ Links ]
31. Coelho LGV, Zaterka S. II Consenso Brasileiro Sobre Helicobacter pylori. Arq Gastroenterol 2005; 42: 128-32. [ Links ]
32. Gold BD. New Approaches to Helicobacter pylori Infection in Children. Curr Gastroenterol Rep 2001; 3: 235-47. [ Links ]
33. Gold BD, Colletti RB, Abbott M, et al. Helicobacter pylori infection in children: recommendations for diagnosis and treatment. J Pediatr Gastroenterol Nutr 2000; 31: 490-7. [ Links ]
34. Francavilla R, Lionetti E, Castellaneta SP, Magista AM, Boscarelli G, Piscitelli D, et al. Improved Efficacy of 10- Day Sequential Treatment for Helicobacter pylori Eradication in Children: A Randomizer Trial. Gastroenterology 2005; 129: 1414-19. [ Links ]
35. Nijevitch AA, Shcherbakov PL, Sataev VU, Kashanov RSH, Alkhashash R, Tuygunov MM. Helicobacter pylori eradication in childhood after failure of initial treatment: advantage of quadruple therapy with nifuratel to furazolidone. Aliment Pharmacol Ther 2005; 22: 881-7. [ Links ]
36. Gotteland M, Brunser O, Cruchet S. Systematic review: are probiotics useful in controlling gastric colonization by Helicobacter pylori?. Aliment Pharmacol Ther 2006; 23: 1077-86. [ Links ]
37. Koletzko S. Richy F. Bontems P, Crone J, Kalach N, Monteiro ML, et al. Prospective multicenter study on antibiotic resistance of Helicobacter pylori strains obtained from children linving in Europe. Gut 2006; April 7 (en prensa). [ Links ]
38. Halitim F, Vincent P, Michaud L, Kalach N, Guimber D, Boman Françoise, et al. High Rate of Helicobacter pylori Reinfection in Children and Adolescents. Helicobacter 2006; 11: 168-72. [ Links ]
39. Eslick GD. Helicobacter pylori infection causes gastric cancer? A review of the epidemiological, meta-analytic, and experimental Evidence. World J Gastroenterol 2006; 12: 2991-9. [ Links ]
40. Velin D, Michetti P. Immunology of Helicobacter pylori Infection. Digestion 2006; 73; 116-23 [ Links ]