Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Sociedad Boliviana de Pediatría
versión On-line ISSN 1024-0675
Rev. bol. ped. v.44 n.3 La Paz ago. 2005
EDUCACION MEDICA CONTINUA
Kawasaki disease
Drs.: Alfredo Mendoza Amatller*, Ricardo Arteaga Bonilla**
* Jefe de la Unidad de Urgencias, Hospital del Niño “Dr. Ovidio Aliaga U”. La Paz – Bolivia.
** Jefe de la Unidad de Infectología, Hospital del Niño “Dr. Ovidio Aliaga U”. La Paz – Bolivia.
La Enfermedad de Kawasaki (EK) es una vasculitis aguda febril de etiología desconocida que afecta predominantemente a lactantes y niños pequeños. Ha sido descrita por primera vez en Japón el año 1967 por el Dr. Tomisaku Kawasaki y se creía que era una enfermedad típica de la población japonesa, sin embargo el padecimiento ocurre en forma endémica o epidémica en todos los continentes y razas.
La EK se caracteriza por fiebre, conjuntivitis bulbar no exudativa bilateral, eritema de labios y mucosa oral, cambios en el aspecto de las extremidades (edema en dorso de manos y pies; descamación en colgajos), erupción cutánea multiforme y linfadenopatía única cervical. Los aneurismas o ectasias de las arterias coronarias se desarrollan en aproximadamente 15 a 25% de niños no tratados y podrían conducir a infarto de miocardio, muerte súbita o constituir un factor de riesgo para enfermedad cardiaca isquémica en la vida adulta.
Epidemiología
Aproximadamente 5.000 a 6.000 casos son informados anualmente en el Japón; la incidencia el año 2.004 fue de 1.342.2/100.000 niños menores de 5 años. La enfermedad tiene un marcado patrón de variabilidad en función al espacio y tiempo, por ejemplo, en el país asiático la estacionalidad tiende a ser bimodal con picos en enero y junio y/o julio, declinando en octubre, comportamiento observado en los últimos 14 años. La prevalencia de EK es alta en japoneses, los rangos son intermedios entre negros, polinesios y filipinos, siendo la más baja en blancos. Alrededor de 90 a 95% de los casos se presentan en menores de diez años, siendo más común en varones que en mujeres, con una relación de 1.3-1.6: 1, sin embargo la arteritis es más común en niñas. La mortalidad es de 0.1 a 2%; aproximadamente 15 a 25% de paciente no tratados se complican con problemas cardíacos, incluyendo aneurismas de las arterias coronarias, infarto agudo de miocardio secundario a obstrucción real de la arteria coronaria, miocarditis, insuficiencia cardiaca congestiva, pericarditis con derrame pericárdico, insuficiencia mitral o aórtica y arritmias. Los aneurismas coronarios se presentan en menos del 5 a 10% de pacientes tratados con gammaglobulina intravenosa antes del décimo día de enfermedad. La regurgitación mitral o aórtica debida a valvulitis, disfunción transitoria muscular papilar o infarto de miocardio están presentes en 5% de casos.
Etiología y patogénesis
La etiología de la EK es desconocida, aunque las características clínicas y epidemiológicas sugieren causa infecciosa, sin embargo los esfuerzos para identificar un agente infeccioso mediante métodos de cultivo viral y bacteriano, así como técnicas serológicas o de inoculación en animales han fracasado.
Existen varios informes que una toxina bacteriana denominada “superantígeno” sería responsable de la patogénesis de la enfermedad. La hipótesis hace mención que un huésped genéticamente susceptible sufriría colonización de la mucosa gastrointestinal por un microorganismo capaz de producir una toxina que se comporta como superantígeno. La toxina absorbida a través de la mucosa inflamada actuaria sobre las células mononucleares locales o circulantes, estimulando la producción de citoquinas proinflamatorias que finalmente serían responsables de la fiebre y el cuadro clínico de Kawasaki.
Esfuerzos en asociar la EK con la exposición a drogas o contaminantes ambientales tales como toxinas, pesticidas, químicos y metales pesados han fallado, aunque son notables las similitudes clínicas entre la EK y la acrodinia (hipersensibilidad por mercurio).
Son llamativas las alteraciones inmunes en la EK, incluyendo una marcada estimulación de la cascada de citoquinas y una activación de las células endoteliales, estas dos etapas claves conducirían a la arteritis coronaria. La presencia de IgA plasmática en el tracto respiratorio, la cual es similar a los hallazgos de infecciones virales respiratorias, sugiere una puerta de entrada respiratoria para uno o varios agentes etiológicos.
Clínica
El diagnóstico de la EK se basa en la presencia de fiebre de 5 o más días de duración y al menos cuatro de los cinco signos clínicios que caracterizan la enfermedad: erupción cutánea, adenopatía solitaria, conjuntivitis, estomatitis/queilitis y cambios en aspecto de las extremidades. Aquellos pacientes con fiebre de menos de cinco días y menos de cuatro signos, con evidencia de patología coronaria detectada mediante ecocardiografía bidimensional o angiografía coronaria son catalogados como portadores de EK atípico. La fiebre es típicamente alta y remitente, con picos de 39° C y en muchos casos mayor a 40° C. En ausencia de terapia apropiada la fiebre persiste mínimo 11 días, sin embargo esta podría prolongarse por 3 o 4 semanas; con terapia apropiada la fiebre usualmente se resuelve dentro de 2 días.
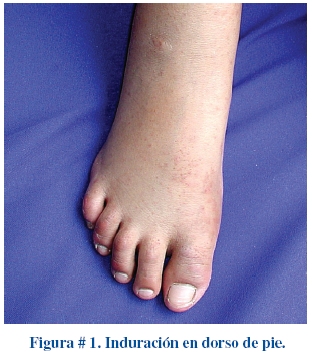
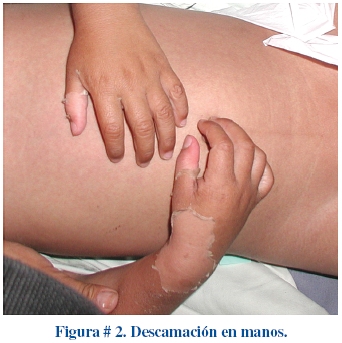
El aspecto de las extremidades es muy característico. En la fase aguda de la enfermedad las palmas y plantas se encuentran eritematosas, en ocasiones existe una induración dolorosa en dorso de manos y pies (Figura # 1). La descamación de los dedos usualmente se inicia en la región periungueal 2 a 3 semanas después del inicio de la fiebre y podría extenderse a palmas y plantas (Figura # 2). Aproximadamente 1 a 2 meses después del inicio de la fiebre podrían aparecer lesiones transversales profundas que cruzan las uñas (líneas de Beau).
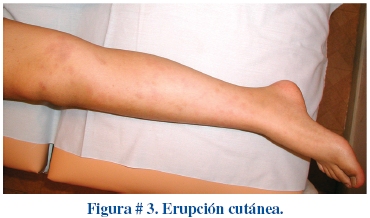
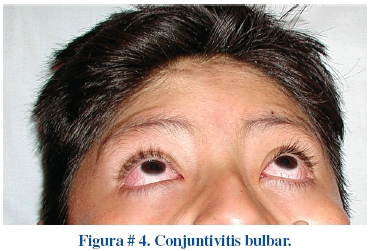
La erupción cutánea eritematosa está presente dentro los primeros cinco días de instalada la fiebre y puede tomar varias formas, la más común es máculopapular difusa, ocasionalmente el exantema urticariforme, escarlatiniforme, eritroderma, o similar al eritema multiforme y rara vez erupción micropustular (Figura # 3). La erupción usualmente es extensa y abarca tronco y extremidades, con acentuación en la región perineal. La inyección conjuntival bilateral generalmente se instala poco después del inicio de la fiebre, típicamente compromete la conjuntiva bulbar (Figura # 4) mucho más a menudo que la palpebral o tarsal y no se asocia con exudado, edema conjuntival o ulceración corneal.
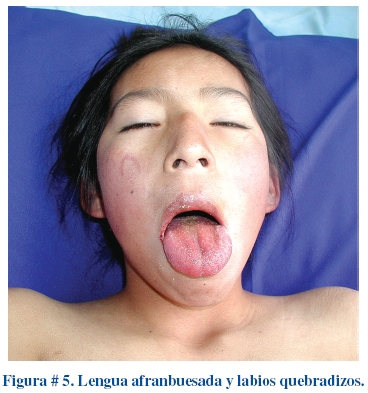
Los labios y la cavidad oral muestran aspecto muy variado. La sequedad, fisuración, eritema, descamación y hemorragia de labios confieren al paciente fascies muy característica. La lengua tiene aspecto afambruesado indistinguible de la escarlatina, con eritema y papilas fungiformes prominentes, asociada a eritema difuso de la mucosa orofaringea (Figura # 5). La linfadenopatía cervical mayor a 1.5 cm de diámetro es el signo menos común, usualmente unilateral y confinada al triángulo cervical. Los estudios imagenológicos frecuentemente demuestran ganglios aumentados de volumen sin supuración; estos a menudo son duros y no fluctuantes y no están asociados con eritema en piel.
Tratándose de un padecimiento que afecta múltiples órganos es posible encontrar signos y síntomas menos frecuentes. En el área cardiaca destacan los aneurismas coronarios, derrame pericárdico y miocarditis; cuando existe compromiso neurológico es posible encontrar parálisis facial e infartos cerebrales. La piuria estéril, nefritis, meatitis e insuficiencia renal caracterizan el compromiso renal, en tanto que diarrea, dolor abdominal, hepatitis (40% cursan con transaminasemia moderada), pancreatitis e ictericia son comunes cuando se afecta el aparato gastrointestinal y hepático. Ocasionalmente los pacientes presentan artralgias, artritis, derrame pleural e infiltrados pulmonares. Las lesiones dermatológicas menos frecuentes son gangrena en extremidades, pústulas, descamación anal e induración en el sitio de aplicación de la vacuna BCG.
En el curso del padecimiento es posible diferencias tres estadios (Cuadro).
Diagnóstico diferencial
Existen una variedad de padecimientos cuyos signos y síntomas semejan enfermedad de Kawasaki, destacando poliarteritis nodosa infantil, leptospirosis, sarampión, fiebre reumática, síndrome de choque tóxico y toxicidad por mercurio. Son dignos de mención escarlatina, necrolisis tóxica epidérmica, fiebre las montañas rocosas, artritis reumatoide juvenil, reacciones a drogas y otras.
Estudios complementarios
El diagnóstico de EK es eminentemente clínico, por tanto los estudios de laboratorio aportan resultados inespecíficos que de ninguna manera definen el diagnostico de la enfermedad. En la hematimetría destaca trombocitosis, a veces superior a 700.000 células por mm3, presente entre la segunda y tercera semana de la enfermedad. Son comunes leucocitosis moderada con desvío izquierdo y anemia normocrómica leve. Los reactantes de fase aguda como velocidad de eritrosedimentación, proteína “C” reactiva y alfa-1 antitripsina se encuentran frecuentemente elevados. En 40% de los pacientes afectados se observa leve elevación de las transaminasas, en tanto que la bilirrubina se incrementa sólo en 10%.
Los cultivos bacterianos y virales son sistemáticamente negativos. Los anticuerpos antinucleares, anticuerpos contra citoplasma de neutrófilos (ANCA), anti-célula endotelial y factor reumatoideo se encuentran dentro de rangos normales. Las enzimas cardíacas (creatinkinasa, troponina cardíaca y lactato-deshidrogenasa) se encuentran elevadas durante el infarto de miocardio.
La ecocardiografía es el estudio de elección en la evaluación de las complicaciones cardíacas. Durante la fase aguda este examen es importante para excluir la evidencia de miocarditis, valvulitis o derrame pericárdica. La ecocardiografía debe ser repetida en la segunda o tercera semana de la enfermedad y un mes después de la normalización de todos los resultados de laboratorio.
Los hallazgos histológicos evidencian destrucción de las capas vasculares e infiltración de células inflamatorias en los vasos sanguíneos; en el estudio ultraestructural se observan cambios miocárdicos, varios grados de degeneración, proliferación y anormalidades mitocondriales, infiltración de linfocitos y fibrosis. Las lesiones coronarias microvasculares se caracterizan por dilatación microvascular, injuria celular endotelial, agregación plaquetaria con trombosis y lumen estenótico con adelgazamiento de las paredes en las arteriolas pequeñas.
Tratamiento
La meta del manejo consiste en prevenir enfermedad de las arterias coronarias y aliviar los síntomas. Los salicilatos (aspirina) e inmunoglobulina intravenosa (IGIV) constituyen la base del tratamiento. El cuidado médico incluye la admisión del paciente para monitoreo de la función cardiovascular y la infusión de IGIV, la cual debe ser administrada en los primeros 10 días del padecimiento (período febril activo) y si es posible en los primeros 7 días, constituyéndose en la única medida eficaz para resolver la fiebre y las manifestaciones sistémicas asociadas a complicaciones cardiacas. La dosis es de 2 g/kg y debe infundirse en 10 a 12 horas. El fármaco también está indicado después de décimo día sólo si persisten manifestaciones inflamatorias (fiebre u otros síntomas, reactantes de fase aguda persistentemente alterados) o cuando existe compromiso de las arterias coronarias.
Debido a su acción antiinflamatoria y antitrombótica, la aspirina esta recomendada en dosis altas (80 a 100 mg/kg/d dividida cada 6 horas). Una vez controlada la fiebre por un período de 4 a 5 días, disminuirse la dosis a 3 o 5 mg/kg/d (dosis única diaria) para favorecer el efecto antitrombótico y mantenerla por 6-8 semanas en caso de no existir compromiso cardiaco en la ecocardiografia. No obstante la administración oportuna de IGIV y aspirina, 2 a 4% de los pacientes desarrollan anormalidades en arterias coronarias. La implementación de metilprednisolona y plasmaféresis constituyen otras medidas terapéuticas no totalmente sancionadas.
En casos refractarios se han probado muchos fármacos, algunos todavía en etapa de estudio, entre ellos podemos mencionar: pentoxifilina, infliximab, ciclosporina, metotrexate, ulinastitina, etc.
Referencias
1. Ahn SY, Kim DS. Treatment of intravenous immunoglobulinresistant Kawasaki disease with methotrexate. Scand J Rheumatol 2005; 34:136-9. [ Links ]
2. Barron KS. Kawasaki disease: etiology, pathogenesis, and treatment. Cleve Clin J Med 2002;69 Suppl 2: 69-78. [ Links ]
3. Burns JC, Mason WH, Hauger SB. Infliximab treatment for refractory Kawasaki syndrome. J Pediatr 2005;146:662-7. [ Links ]
4. Dergun M, Kao A, Hauger SB. Familial occurrence of Kawasaki syndrome in North America. Arch Pediatr Adolesc Med 2005; 159:876-81. [ Links ]
5. Freeman AF, Shulman ST. Recent developments in Kawasaki disease. Curr Opin Infect Dis 2001;14: 357-6. [ Links ]
6. Kim S, Dedeoglu F. Update on pediatric vasculitis.Curr Opin Pediatr 2005; 17: 695-702. [ Links ]
7. Meissner HC, Leung DY. Superantigens, conventional antigens and the etiology Kawasaki syndrome. Pediatr Infec Dis J 2000;19:91-4. [ Links ]
8. Newburger JW, Takahashi M, Gerber MA, Gewitz MH, Tani LY, Burns JC, et al. Diagnosis, Treatment, and Long-Term Management of Kawasaki Disease: A Statement for Health Professionals From the Committee on Rheumatic Fever, Endocarditis, and Kawasaki Disease. Pediatrics 2004; 114: 1708-33. [ Links ]
9. Taniuchi S, Masuda M, Teraguchi M, Ikemoto Y, Komiyama Y, Takahashi H, et al. Polymorphism of Fcgamma RIIa may affect the efficacy of gamma-globulin therapy in Kawasaki disease. J Clin Immunol 2005; 25: 309-13. [ Links ]
10. Williams RV, Minich LL, Tani LY. Pharmacological therapy for patients with Kawasaki disease. Paediatr Drugs 2001; 3: 649-60. [ Links ]