Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
Compartir
Revista de la Sociedad Boliviana de Pediatría
versión On-line ISSN 1024-0675
Rev. bol. ped. v.44 n.1 La Paz ene. 2005
ARTICULO ORIGINAL
Evaluation of the severe malnourished children under five years of age
Dres: Ana Maria Aguilar L.*, Magdalena Araya**, Gerardo Weisstaub** , Lic. Carmen Peña y Lillo***, Daysi Bocangel*, Rosa Tapia*, Lic. Rosario Chávez*
| * | Hospital del Niño "Dr. Ovidio Aliaga Uría" |
| ** | INTA Chile |
| *** | Secretaria Departamental del Salud (SEDES) La Paz |
Artículo recibido 3/4/05, fue aprobado para publicación 10/5/05
Resumen
Objetivos: Determinar el manejo del desnutrido severo menor de cinco años en los hospitales Boliviano Holandés y “Ovidio Aliaga Uría” y las redes municipales de las ciudades de El Alto y La Paz.
Diseño: Se revisaron retrospectivamente historias clínicas de pacientes menores de cinco años atendidos con el diagnostico de desnutrición severa los años 2001 y 2002 en el Hospital del Niño “Dr. Ovidio Aliaga Uría” y los años 2001 a 2003 en el Hospital Boliviano Holandés. Se realizó un análisis FODA para determinar fortalezas, debilidades, oportunidades y amenazas en la red de servicios municipales y se observaron pacientes hospitalizados para verificar el cumplimiento de la contrarreferencia.
Lugar y contexto: Las ciudades de La Paz y El Alto en establecimientos de la Secretaria Departamental de Salud de La Paz.
Pacientes o participantes: Historias clínicas de pacientes y personal.
Resultados: Un total 137 historias clínicas de las cuales 89% cumplía los criterios de la OMS para desnutrición severa. La ausencia de datos o su falta de confiabilidad impidió determinar indicadores como velocidad de ganancia de peso, prevalencia de desnutrición severa y tasas de letalidad en ambos hospitales. El Hospital del Niño demostró mejor aplicación de los 10 pasos, mientras que en el Boliviano Holandés, las mismas no se usan.
La referencia y contra-referencia en las redes es incipiente, con falencias importantes en equipo, comunicación y transporte, sin embargo la vigencia de SUMI y la delimitación geográfica y normativa de la redes, son factores promisorios para su funcionamiento futuro.
La contrarreferencia es prácticamente inexistente.
Conclusiones: Se recomienda mejorar la atención del desnutrido severo en los hospitales de referencia y en la red de servicios de salud. Se deben considerar acciones tomadas en otros países y las facilidades de entrenamiento clínico que propone el curso estándar de la Organización Mundial de la Salud.
Rev Soc Bol Ped 2005; 44 (1): 4-10: Desnutrición severa, Manejo de la desnutrición.
Abstract
Objectives: To evaluate case management of severely undernourished children less than five years of age treated in Hospitals Bolivano Holandes and “Dr. Ovidio Aliaga Uria” and the networks of the cities of El Alto and La Paz – Bolivia
Design: A retrospective review of clinical records belonging to patients admitted with severely under nutrition during years 2001-2002 at Hospital “Dr. Ovidio Aliaga Uria” and 2001-2003 at Hospital Boliviano Holandés was done. Additionally an analysis to determine strengths, weaknesses, opportunities, and threats in the municipal health network was performed alongside with observations of in-patients admitted for severe undernutrition during January 2004 to verify fulfilment of back referral.
Place: Cities of La Paz and El Alto – Bolivia in establishments of the Regional Health Authority.
Subjects: Clinical reports of patients and participation of health staff.
Results: A total of 137 clinical reports were reviewed, 89% of them fulfilled WHO criteria for severely undernourished. Lack of some data restricted the elaboration of some indicators among them velocity of weight gain, prevalence of under nourishment and case fatality rates.
Hospital “Dr. Ovidio Aliaga Uria” showed a better application of the 10 steps, while in Hospital Boliviano Holandes those are not utilised.
The networks referral and back referral is initial with important deficiencies in equipment, communication and transport, however the presence of public health insurance and the demarcation of the networks were seen as promising factors for the future. Back referral was found inexistent.
Conclusions: The study recommends to improve the care for the severely undernourished both at the reference hospitals and the municipal network. On should consider actions taken in other countries and facilities for clinical training offered by the WHO standard course.
Rev Soc Bol Ped 2005; 44 (1): 4-10: Severe under nutrition, Severe under nutrition case management
Introducción
Durante los últimos años, las políticas nacionales de salud en Bolivia han consolidado programas destinados a las patologías de mayor prevalencia, sobre todo las que afectan a grupos vulnerables. Para el menor de cinco años se ha llevado adelante la Estrategia de Atención de Enfermedades Prevalentes de la Infancia1 (AIEPI), cuya aplicación ha mejorado las prácticas de atención y contribuido a la disminución de la mortalidad infantil y del menor de cinco años2. Un esfuerzo adicional ha sido la profundización del seguro básico de salud, que en su última versión SUMI3 (Seguro Universal Materno Infantil) llega a cubrir más de 300 patologías. Bajo este esquema el gobierno y los municipios invierten alrededor de doce millones de bolivianos por año, adicionales al costo de los recursos humanos en salud.
Esta iniciativa no ha sido acompañada de una mejora de la calidad de la atención y de la capacidad de resolución de los diferentes niveles de la red de salud4. Esta falencia se hace evidente en el manejo de la desnutrición grave del menor de cinco años que requiere de un manejo inicial protocolarizado5, capaz de disminuir la letalidad hospitalaria, los períodos de internación y las recidivas a corto o mediano plazo6. Estudios realizados en otros países demuestran que aplicando un buen manejo inicial se logra una letalidad menor a 3%, con disminución de la estadía hospitalaria y de la frecuencia de complicaciones potencialmente letales (hipoglucemia, hipotermia, insuficiencia cardiovascular, sepsis). En conjunto implica reducir los costos de atención y optimiza los recursos, que en el caso de Bolivia, provienen de las arcas fiscales7.
Con el fin de contribuir a mejorar el manejo de la desnutrición grave se conformó un equipo constituido por representantes de diferentes instituciones (Unidad de Nutrición de SEDES La Paz, Sociedad Paceña de Pediatría, Instituto de Nutrición y Tecnología de los Alimentos (INTA) de la Universidad de Chile y el London School of Hygiene and Tropical Medicine de Inglaterra) que con el apoyo de OMS/OPS diseñó un programa para implementar las normas de manejo del desnutrido severo y su integración en el sistema de referencia y contrarreferencia8.
La primera etapa fue obtener la información de base que muestre el manejo del desnutrido severo en la red de servicios de salud de las ciudades de La Paz y El Alto, representadas por los hospitales del Niño “Dr. Ovidio Aliaga Uría” de La Paz y Boliviano Holandés en la ciudad del El Alto, señalados como centros de referencia por la Secretaria Departamental de Salud La Paz (SEDES) y sus nueves redes municipales. Los objetivos de este trabajo fueron determinar la evaluación retrospectiva del manejo de la desnutrición grave en niños menores de 5 años internados en los hospitales de referencia y la auto-evaluación del funcionamiento de la referencia y contrarreferencia en las redes municipales de salud de las ciudades de La Paz y El Alto.
Material y métodos
Evaluación del manejo de la desnutrición grave en los menores de cinco años. Se analizaron retrospectivamente las historias clínicas de los dos hospitales seleccionados. La revisión y recolección de datos se realizó entre Noviembre del 2003 y Enero de 2004 y estuvo a cargo de pediatras del hospital del Niño. La muestra incluyó a todos los pacientes identificados con diagnóstico de desnutrición grave en los registros del Hospital del Niño de los años 2001 y 2002, y los años 2001 a 2003 en el Hospital Boliviano Holandés. La búsqueda del diagnóstico en las historias clínicas fue realizada en forma manual.
El resultado del tratamiento (variable dependiente) fue evaluado considerando la recuperación nutricional, el tiempo de internación y la muerte del paciente. Se analizaron además otros factores (variables independientes) capaces de modificar el resultado del tratamiento, principalmente los 10 puntos que resumen las Guías de Tratamiento desarrolladas por la OMS y otros como sexo, edad, tiempo de fiebre, parámetros bioquímicos (potasemia, natremia, glucemia, hemoglobinemia, albuminemia), edad gestacional, peso y talla al nacimiento, escolaridad materna, lugar de residencia y edad de la madre. La clasificación del estado nutricional se realizó de acuerdo a los estándares sugeridos por la OMS (desnutrición grave definida por edema bilateral y/o Peso/Talla igual o menor a –3DE). El diagnóstico de sepsis se realizó siguiendo los criterios de las normas hospitalarias respectivas.
Evaluación del funcionamiento del sistema de referencia y contrarreferencia. Se efectuó la autoevaluación en las redes municipales de salud de las ciudades de La Paz y El Alto mediante la metodología FODA (análisis de Fortalezas, Oportunidades, Debilidades y Amenazas). En la evaluación de la contrarreferencia además, se revisaron retrospectivamente veinte historias clínicas, al azar, de niños que ingresaron al Hospital del Niño “Ovidio Aliaga Uria” con diagnóstico de desnutrición grave durante el año 2003. Finalmente, en Enero 2004 y mediante observación directa se evaluó el manejo de cuatro niños desnutridos severos internados (referencia) y los elementos que apoyaron la contrarreferencia, incluyendo dirección de la familia, ubicación del centro de contrarreferencia, uso de formularios, comprensión de la madre sobre la naturaleza del problema del niño al alta y recomendaciones emitidas para el cuidado del niño después del alta.
Paralelamente a lo anterior, con el objetivo de capacitar en la aplicación de las normas de tratamiento de la OMS, se organizaron 2 talleres de dos días de duración (Diciembre 2003), el primero con personal de las cinco redes municipales de salud de la ciudad de La Paz y el segundo con personal de las cuatro redes de la ciudad de El Alto. Se pidió a los participantes de cada red traer a las reuniones la información pertinente sobre el tema. Las sesiones fueron realizadas en plenarias y grupos de trabajo.
Análisis estadístico. Se utilizó estadística descriptiva incluyendo Kruskall-Wallis, para la determinación de los factores de riesgo. Se usaron los softwares Epi Info 6.04 (CDC.USA) y Microsoft Excel.
Resultados
Evaluación del manejo de la desnutrición grave de menores de cinco años en hospitales de referencia.
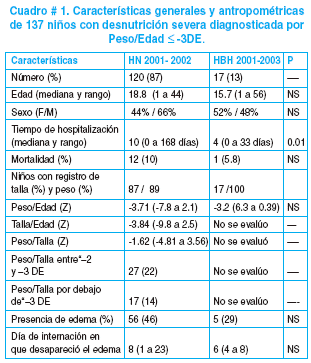
Ingresaron al estudio 137 pacientes (120 Hospital del Niño y 17 Hospital Boliviano Holandés), diagnosticados de acuerdo al criterio localmente utilizado para evaluación nutricional (relación Peso/Edad <-3 DS) (Cuadro # 1).
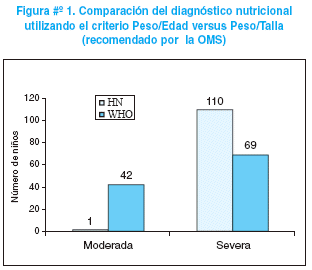
En el 89% de niños del Hospital del Niño que tenían el registro de talla al ingreso, se pudo calcular el indicador Peso/Talla, dato que, junto a la presencia de edema permitió reclasificar 111 pacientes según los criterios de la OMS9 (Figura # 1). La comparación entre ambas clasificaciones muestra que el 64% de los niños con edema tenían peso/talla > -2DE, lo que resalta la importancia de la búsqueda sistemática de edema en todos los niños, independientemente de la evaluación antropométrica.
La mediana de ganancia de peso en 74 niños sin edema durante la internación fue 3 g/kg/día, sin embargo las variaciones registradas entre un día y otro (50 a 900 gr), sin explicación aparente, hacen dudar de la confiabilidad de este dato. En los niños que ingresaron con edema no se pudo calcular la ganancia de peso debido a que no se registró sistemáticamente el peso el momento en que desapareció el edema. El resto de los resultados se los informa de acuerdo a los diez pasos del manejo del desnutrido severo propuestos por OMS9:
1) Manejo de la hipotermia; no se pudo analizar dada la ausencia de registros y comentarios en las historias clínicas.
2) Manejo de la hipoglucemia; el 13% presentó hipoglucemia; 16% hiperglucemia (glucemia > 126mg%). La mediana fue 87mg%, con un rango 136 a 405 mg%, lo que hace sospechar problemas metodológicos en la obtención de las muestras sanguíneas. No se observaron registros sobre una evaluación sistemática y programada de niveles de glucemia.
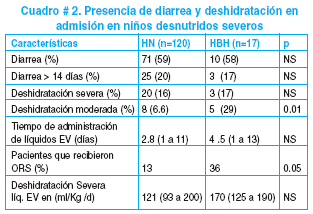
3) y 4) Tratamiento de la deshidratación y desequilibrio electrolítico. 48 niños presentaron algún grado de deshidratación, la mitad de ellos con signos de deshidratación grave. Estos últimos recibieron hidratación endovenosa en volúmenes adecuados, falleciendo uno de ellos. El cuadro # 2 muestra el uso de sales de hidratación oral. La mitad de los niños presentaron hipokalemia (<3.5 mEq/L), de ellos el 50% recibio potasio endovenoso, no se utilizó potasio oral adicional al que traen las sales de hidratación oral o las fórmulas lácteas.
5) Manejo de las infecciones y sepsis, el 65% de los niños recibieron antibióticos durante la internación, pero solo el 47% desde en el primer día de ella. En casi un tercio de los niños evaluados se diagnóstico sepsis (n= 40).
6) Administración de minerales y micronutrientes. El 95% y 82% de los niños en el Hospital del Niño y Hospital Boliviano Holandés, respectivamente, tenían hemoglobina menor a 14g%, punto crítico para considerar anemia a 3600 m del nivel del mar10. 25 pacientes tuvieron una Hb menor al punto de corte en que se debe administrar transfusión pero solo 18 tenían datos registrados; de estos 18, siete (39%) recibieron el procedimiento.
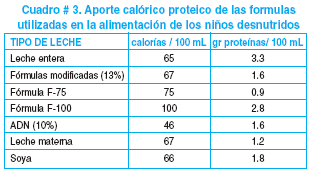
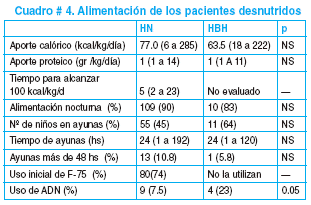
7) y 8) Alimentación. En el Hospital Boliviano Holandés no se utilizaban las fórmulas propuestas por la OMS ni contaban con lactario para la preparación de fórmulas lácteas. En este nosocomio funciona un programa de Rehabilitación Integral Nutricional de manejo ambulatorio cuya actividad central es enseñar a las madres a preparar comidas infantiles en base a fórmulas especiales como ADN, módulo calórico o Ensure. En el Hospital del Niño los alimentos se preparaban en el lactario siguiendo las indicaciones dadas por el Servicio de Gastroenterología y Nutrición. Pocos meses antes de la evaluación comenzaron a utilizar las fórmulas lácteas que recomienda la OMS. En ninguno de los dos hospitales se realizaba un cálculo correcto del aporte calórico, ya que se omitían calorías aportadas por líquidos endovenosos y/o la alimentación sólida o semisólida, sin registrarse la ingesta ni peso de los alimentos recibidos. Tomando en cuenta el aporte de las fórmulas lácteas (Cuadro # 3) en el Hospital del Niño se alcanzaba 100 kcal/kg/día a los 5 días de la internación (Cuadro # 4); la mediana del aporte calórico inicial fue 77 kcal/kg/día mientras que el 20% recibía 100 kcal/kg/día o mas. Por falta de registros no se pudieron realizar los mismos cálculos para el Hospital Boliviano Holandés. El 90% de los niños tenían indicación de alimentación nocturna, pero no existan registros que permitieran evaluar su cumplimiento (Cuadro # 4).
Aproximadamente la mitad de los niños no recibieron alimentación durante las primeras 24 horas de internación. El 23% en el Hospital del Niño y el 9% en el Hospital Boliviano Holandés permanecieron en ayunas por más de 2 días. Las fórmulas más usadas fueron F-75 en el Hospital del Niño y ADN en el Hospital Boliviano Holandés. En pocos casos se encontraron registros sobre la edad del destete y la indicación de lactancia materna al ingreso, por lo que no se pudo evaluar si el amamantamiento continu durante la internación
9) y 10) Estimulación del desarrollo psicomotor y la preparación del alta. No se encontraron datos que permitieran evaluar estos aspectos.
Otros antecedentes. Los datos relativos al domicilio estaban incompletos. La mediana de la edad materna fue de 26 años, 5 madres eran adolescentes. No constaban en las historias clínicas datos relacionados a escolaridad materna, antecedente de hermanos muertos, estado civil o convivencia de los padres. Los registros (médicos y de enfermería) tampoco consignaron el tiempo que los padres pasan con sus hijos ni el número de visitas al hospital.
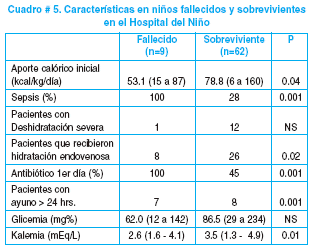
La falta de datos en las historias clínicas impidió calcular la prevalencia de desnutrición grave, la tasa de letalidad, la velocidad de ganancia de peso y la relación entre el manejo nosocomial con el grado de mejora al alta; el cuadro # 5 muestra una comparación de las características de los niños fallecidos y sobrevivientes.
Evaluación del funcionamiento de la referencia y contrarreferencia en las redes municipales de salud de las ciudades de La Paz y El Alto. Los talleres FODA (Diciembre 2003) cumplieron con el objetivo de realizar la auto evaluación de las redes de salud; en ellos detectaba:
Fortalezas: capacidad instalada en la red hospitalaria y ambulatoria, la existencia del seguro universal (SUMI) y la delimitación geográfica de las redes (no se mencionó la existencia de normas de manejo).
Debilidades: insuficientes recursos humanos (ej: trabajadoras sociales, psicólogas), dificultades para conformar equipos multidisciplinarios, carencia de uso de normas de tratamiento, ausencia de criterios de referencia y contrarreferencia, deterioro y/o falta de equipos de antropometría, falta de medios para educación comunitaria, espacio para consultas de nutrición es pequeño o inexistente, la comunicación entre los diferentes sectores de las redes es insuficiente, pocos medios de transporte (a pesar de la existencia de ambulancias en El Alto y en La Paz.)
Oportunidades: existencia de un marco legal que marque el funcionamiento de las redes de salud, sus niveles de atención, y las redes sociales, y por otro lado la presencia de la Ley SUMI y la Ley del Diálogo Nacional que permiten cubrir los costos de atención del desnutrido severo. La institucionalización de programas, estrategias y planes anuales operativos en cada red. Se mencionaron además la cooperación externa y los convenios inter institucionales.
Amenazas: inestabilidad laboral, desembolsos tardíos del SUMI, desinformación a nivel masivo sobre alimentación y nutrición, desvalorización de alimentos nativos de alto valor nutricional, factores culturales no adecuados en alimentación, falta de atención multidisciplinaria, cadenas alimentarías con deficiente manipulación.
Evaluación de la contrarreferencia al momento del alta en niños menores de cinco años hospitalizados por desnutrición grave. La revisión de las 20 historias clínicas correspondientes a algunos de los niños atendidos con diagnóstico de desnutrición grave mostró que solo el 10% contaban con el formulario de referencia y que solo uno de los pacientes tenía boleta de contrarreferencia al momento del alta. En los dos casos en los que se intentó realizar seguimiento las direcciones consignadas en las historias clínicas eran falsas. La mayoría de los pacientes (80%) ingresaron a través de servicio de Emergencias, donde cada uno fue revalorado y remitido a la sala de Gastroenterología o a la de Pediatría General. En los pacientes en los que se realizó seguimiento durante su internación, se verificó que las madres recibieron explicaciones respecto a la desnutrición, labor realizada por estudiantes de nutrición y enfermería.
Al alta, cada paciente recibió una “orden de alta” que se entregó a las madres. En dos casos se consignaba cuando volver a la consulta externa. Los hallazgos mencionados permitieron hacer ajustes al programa que actualmente se encuentra en pleno desarrollo.
Discusión
Los pacientes desnutridos severos no representan un número muy elevado de casos, pero dado que tienen una mortalidad ocho veces mayor, incrementan desproporcionadamente la tasa de mortalidad infantil14.
Su manejo es un proceso complejo y requiere de un compromiso permanente del sistema de salud y de los profesionales involucrados. La aplicación del protocolo de atención recomendado por la OMS9, en una red integrada de los diferentes niveles de salud, disminuye la letalidad intra-hospitalaria, reduce los costos de atención y logra una rehabilitación integral15.
El presente estudio da una idea global sobre el manejo del desnutrido severo en las redes municipales de las ciudades de La Paz y El Alto, mostrando que las falencias en el sistema de archivos y en la toma de datos de las historias clínicas, impiden calcular la prevalencia y la mortalidad específica por desnutrición en los periodos estudiados. Los datos obtenidos señalan diferencias entre los hospitales participantes, los niños atendidos en el Hospital Boliviano Holandés parecen menos graves ya que tenían menor tiempo de hospitalización, menor frecuencia de sepsis y menor frecuencia de deshidratación grave. Es probable que esto se deba a que este centro habitualmente deriva a los pacientes mas graves al Hospital del Niño. Este último Hospital cuenta con buena parte de la infraestructura e insumos necesarios y cumple parcialmente seis de los diez pasos establecidos. El Hospital Boliviano Holandés tiene un manejo incipiente del protocolo y carece de infraestructura, insumos y equipo.
La falta de registros de la atención diaria en formularios preestablecidos es una ausencia significativa, dado que estos elementos, son los que han ayudado a reducir la mortalidad6, como por ejemplo la prescripción inicial de antibióticos de amplio espectro; la minimización del uso de rehidratación intravenosa a casos muy seleccionados y la vigilancia diaria para detectar signos de sobrecarga; la administracin de potasio y micronutrientes, el reinicio cauteloso de la alimentación; la transfusión de concentrados celulares solo en los casos de anemia grave; la omisión de suplementos de hierro en la primera semana de tratamiento. En nuestro estudio, los elementos evaluados en los pacientes que fallecieron en el Hospital del Niño (cuadro # 5) corresponden a los factores de riesgo publicados (hidratación EV, hipokalemia, sepsis y tiempo de ayuno).
Aunque en general en Bolivia se ha realizado un esfuerzo importante para mejorar el manejo del desnutrido severo en lo normativo16, presupuestario3 y en la implementación de un sistema de referencia y contrarreferencia17, en la práctica se esta lejos de lograr un verdadero impacto en la mortalidad. Según informes de otros países18,19,20 implementar un manejo adecuado implica dificultades en diversos ámbitos, entre las de mayor frecuencia se citan la falta de suministros médicos adecuados, la poca claridad en las pautas de atencin, destrezas y conocimientos insuficientes en el personal de salud y falencias en la secuencia de procesos administrativos de ingreso, egreso, supervisión y monitoreo21 . En el presente estudio se pudo notar que las evoluciones médicas no señalan la aparición de complicaciones, la resolución de problemas pendientes y el motivo de los cambios de esquemas terapéuticos. Adicionalmente, se encontró imprecisión en los datos referidos a la familia, vivienda y otros que son imprescindibles para planificar la contrarreferencia y el seguimiento.
Identificadas las falencias, el programa podría beneficiarse enormemente de experiencias desarrolladas en otros países y de la aplicación de recursos de capacitación sistematizada y de instrumentos estandarizados que permitan reordenar el contexto actual y optimizar los recursos existentes. Por ejemplo, la falta de unidad en el diagnóstico de la desnutrición grave sobredimensiona el número de desnutridos si se utiliza Peso/Edad y por otro, omite la identificación de niños que cursan con la variedad edematosa22. Existen ciertas conductas como diagnóstico y tratamiento de la hipotermia e hipoglucemia que no implican gastos significativos. Otros aspectos, como la rehidratación deben ser mejorados no solo en el contexto del manejo del desnutrido severo, sino en el programa de diarreas con las respectivas diferencias contempladas para el desnutrido.
La alimentación, punto central del manejo, requiere de una organización más compleja porque implica el adecuar espacio, equipos, utensilios e insumos y organizar la logística para una provisión de 24 horas, incluyendo los días feriados. Más allá de la atención nosocomial, el proceso de referencia-contrarreferencia que permitiría asegurar una llegada oportuna de niños desnutridos y continuar su manejo al alta fue inexistente durante el tiempo de la evaluación, su estructuración es imprescindible para el funcionamiento de la red de servicios. Mientras se completa este mecanismo se debería fortalecer el uso de formularios previstos para cada uno de los niveles y el contacto temprano con la red a la que pertenece20. Se podrían aplicar las recomendaciones emitidas en 1993 en una reunión de instituciones internacionales dedicadas a la infancia6, en relación a mejorar la capacitación, identificando áreas especficas en que se necesita adiestramiento. Hacer los esfuerzos necesarios para tratar adecuadamente la desnutrición grave es crucial para solucionar el problema de la desnutrición en general, ya que esta requiere un abordaje integral (hospitalario y comunitario) que no logra ser exitoso a menos que incluya las estrategias necesarias para tratar y prevenir todos los tipos de desnutrición.
Referencias
1 Campbell H, Gove S. Integrated management of childhood infections and malnutrition: a global initiative. Arch Dis Child 1998;78(3):288 [ Links ]
2 INE Encuesta Demográfica de Salud 2003 [ Links ]
3 Ley SUMI Ley 2426 [ Links ]
4 Banco Mundial Reforma del Sector Salud en Bolivia. Análisis en el contexto de la descentralización Banco Mundial Washington Marzo 2004 [ Links ]
5 Ashworth A, Jackson A, Khanum S, Schofield C. Ten steps to recovery. Child Health Dialogue 1996;3:10–2.9
6 Schofield C, Ashworth A. Why have mortality rates for severe malnutrition remained so high? Bull World Health Organ1996;74:223–9.
7 Booth I Costing malnutrition: add or multiply? The Lancet 1994;343:554-5 [ Links ]
8 Aguilar A, Aguirre P, Araya M, Weisstaub G, Ashworth A, Uauy R. Improving The Management of Severe Malnutrition In Bolivia Progress Report February 2004 [ Links ]
9 OMS Tratamiento de la malnutrición grave: manual para médicos y otros profesionales sanitarios superiores Ginebra 1999 [ Links ]
10 San Miguel JL [ Links ]
11 Pelletier DL.The potentiating effects of malnutrition on child mortality: epidemiologic evidence and policy implications. Nutr Rev 1994;52(12):409-15 [ Links ]
12 Ashworth A, Khanum S. Cost-effective treatment for severely malnourished children. What is the best approach? Health Policy and Planning 1997;12:115-21 [ Links ]
13 Ministerio de Salud y Previsión Social/ Reforma de Salud /Unidad de Atención a las Personas. Manual para el manejo del niño desnutrido grave. Dirigido a personal de salud de hospitales de II y III nivel de referencia. La Paz – Bolivia 2002
14 Modelo de Gestión y Directorio Local de Salud DS 26875 [ Links ]
15 Manry MJ Brewster D Intensive nursing care of Kwashiorkor in Malawi Acta Paediatr 2000,89:203-7 [ Links ]
16 Reneman L, Derwig J Long-term prospects of malnourished children after rehabilitation centre of St Mary’s Hospital, Mumias, KenyaJournal of Tropical Pediatrics 1997:293-296
17 Ahmed T, Ali M, Ullah MM, Choudhur I M Haque ME, Fuchs GJ, M o r tality in severely malnourished children with diarrhoea and use of a standardised management protocol Lancet 1999;353:1919–22
18 Deen JL, Funk M, Guevara VC,Saloojee H. et al Implementation of WHO guidelines on management of severe malnutrition in hospitals in Africa Bulletin of the World Health Organization 2003; 81: 237-243 [ Links ]
19 MSD, DGSS, DDSS, Programa nacional del niño y del adolescente. Atención integrada a la enferemedades prevalentes de la infancia (AIEPI). Cuadro de Procedimientos Bolivia 2003
20 MSD. Implementación del Modelo de Gestión, Redes de Salud, DILOS, SUMI y SNUS. Modelo de inducción La Paz 2003 [ Links ]