Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Sociedad Boliviana de Pediatría
versión On-line ISSN 1024-0675
Rev. bol. ped. v.43 n.3 La Paz ago. 2004
ACTUALIZACION
Meningitis tuberculosa
Drs.: Ricardo Arteaga Bonilla*, Ricardo Arteaga Michel**, Carla Carvajal Valle***
* Jefe del Servicio de Infectología, Hospital del Niño"Dr. Ovidio Aliaga Uría". La Paz Bolivia.
** Médico Residente de Cirugía Pediátrica, Hospital "Roberto Del Río". Universidad de Chile. Santiago Chile.
*** Residente de Pediatría. Hospital del Niño "Dr. Ovidio Aliaga Uría". La Paz Bolivia.
Introducción
La meningitis se caracteriza por la presencia de número anormal de leucocitos (> 10 células después del período neonatal) en el líquido cefalorraquídeo (LCR) y cuando en éste se aísla Mycobacterium tuberculosis la enfermedad recibe el nombre de meningitis tuberculosa (MT). Se trata de una infección grave que compromete las meninges, con un efecto devastador serio sobre el sistema nervioso central, motivo por el cual prácticamente la mayoría (80%) de los pacientes quedan con secuelas neurológicas(1).
No obstante el empleo sistemático de la vacuna BCG (bacilo de Calmette-Guerin) desde el año 1921, cuyo efecto protector contra todas la formas de tuberculosis (TB) es de 51%, 64% para meningitis y 78% para la TB miliar, la enfermedad continúa siendo un verdadero flagelo en países subdesarrollados. La Organización Mundial de la Salud ha estimado que entre los años 2000 y 2020 cerca de un billón de personas se infectarán con el bacilo de la tuberculosis, 200 millones cursarán la enfermedad con una mortalidad estimada de 35 millones(2). Se calcula que más del 90% de los casos se encuentran concentrados en países en vías de desarrollo(3). El tipo más común de tuberculosis es la extrapulmonar (3/1 respecto a la pulmonar) y los cuadros más graves se presentan en menores de cinco años, tal el caso de la TB miliar y meníngea, ambas asociadas con alta mortalidad.
La meningitis tuberculosa es una emergencia médica que requiere tratamiento urgente en base a signos y síntomas neurológicos y hallazgos típicos en el estudio citoquímico del líquido cefalorraquídeo. El diagnóstico precoz y la intervención médica oportuna reducen contundentemente la mortalidad y morbilidad.
En un buen número de pacientes el diagnóstico preciso de la tuberculosis infantil no es simple y la sospecha se basa en la pesquisa de antecedentes epidemiológicos (contacto cerrado y prolongado con paciente bacilífero), manifestaciones clínicas, reacción de Mantoux (casi siempre negativa en niños desnutridos - energía), estudios imagenológicos de tórax, pruebas serológicas, aislamiento del bacilo mediante cultivo y tinción de bacilos ácido-alcohol-resistentes (BAAR) y biopsia de tejidos.
Patología y patogenia
Las arterias y nervios craneales son virtualmente envueltos con exudado creando un "cuello de botella" respecto al flujo del líquido cerebroespinal a nivel de la apertura tentorial, dando lugar a hidrocefalia. Al respecto cabe destacar que el exudado tiene predilección por la base del cerebro, situación que explica por qué los pares craneales III, VI, VII y el quiasma óptico son los más afectados. En esta fase patogénica, la consecuencia más seria es la vasculitis de los vasos que conforman el polígono de Willis, el sistema vértebrobasilar y ramas perforantes de la arteria cerebral media, ésta, la vasculitis, produce zonas de isquemia e infarto que finalmente son responsables del déficit motor que generalmente aqueja a estos pacientes (hemiplegia o cuadriplegia). Acompañando al fenómeno bascular y obstructivo se instala la respuesta inflamatoria del huésped; en este proceso destaca la labor de una proteína denominada factor de crecimiento endotelial bascular, como potente inductor de angiogénesis y aumento de la permeabilidad bascular, que junto a otros elementos proinflamatorios desencadena edema cerebral(5). El conjunto de fenómenos patogénicos (vasculitis, infarto, edema cerebral e hidrocefalia) son responsables de los innumerables defectos motores, sensoriales y del intelecto que constituyen la huella de esta devastadora enfermedad.
Manifestaciones clínicas
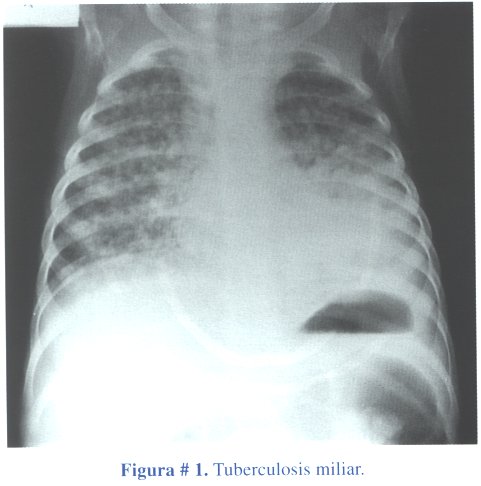
Se estima que la MT se presenta en 1/300 infecciones no tratadas(6). La enfermedad es frecuente alrededor de los seis años de edad y es improbable antes de los cuatro meses. Aproximadamente el 50% de las meningitis se acompañan de tuberculosis miliar (Figura # 1) y en una población mucho menor puede estar asociada a tuberculoma.
La severidad de la enfermedad se clasifica de acuerdo a lo propuesto por la British Medical Research Council(7) (Cuadro # 1) la cual tiene gran utilidad al momento de definir el pronóstico. En el estadio I el pronóstico generalmente es excelente, mientras que en estadio III los pacientes que sobreviven quedan con lesiones permanentes que incluyen ceguera, hipoacusia, retardo mental y paraplegia(8).
LA MT tiene un inicio insidioso e inespecífico, en ocasiones puede tardar en instalarse hasta tres semanas, sin embargo la mayoría de los pacientes acude a la consulta con fiebre de más de cinco días de duración, cefalea y vómitos explosivos producto de la hipertensión endocraneana. A propósito de la fiebre algunos investigadores mencionan que sólo dos tercios de los pacientes manifiestan este síntoma(9), en tanto nuestra impresión es que prácticamente la totalidad de los enfermos cursan con algún grado de hipertermia. Junto a los signos mencionados, durante la primera semana de padecimiento el enfermo muestra cambios en la personalidad, anorexia y manifiesta sueño, al inicio de fácil despertar bajo estímulos externos (auditivo, táctil); durante esta fase la comunicación es dificultosa porque el lenguaje se encuentra afectado y el paciente expresa incoherencias, para finalmente presentar depresión sensorial más profunda hasta llegar a coma. Pasado el tiempo es posible advertir signos neurológicos contundentes como hemiparesia, oftalmoplegia y reflejos osteotendinosos exaltados; el 53% de los pacientes suele presentar crisis convulsivas tónicas, clónicas, focales o generalizadas(9). Los signos de irritación meníngea son muy característicos y casi nunca dejan de estar presentes rigidez de nuca, signos de Brudzinsky y Kernig.
El cuadro clínico generalmente es progresivo a pesar de instaurarse tratamiento adecuado; la fiebre persiste en ocasiones hasta dos o tres semanas, la depresión del estado de conciencia se mantiene inalterable y los signos neurológicos se profundizan a tal punto que es posible encontrar datos de decorticación y descerebración. En los pacientes no tratados la muerte se presenta cinco a ocho semanas después, aunque se han observado casos con varios meses de sobrevivencia(10).
Diagnóstico
El diagnóstico clínico de la MT se basa en la sospecha clínica y hallazgos laboratoriales. Durante el interrogatorio es imprescindible investigar contacto con pacientes tosedores crónicos; el sondeo cuidadoso casi siempre revela la existencia de este antecedente, en su mayoría adultos, miembros de la familia del paciente. La historia de tos de evolución prolongada (> 15 días) suele ser un punto importante para considerar el diagnóstico de tuberculosis, sin embargo este dato no siempre está presente en todos los casos; de acuerdo a lo reportado por Farinha y Col. sólo 42% presentan este síntoma al momento del diagnóstico. El estudio hematimétrico y los reactantes de fase aguda no aportan ningún elemento útil para el diagnóstico; en general la cifra de leucocitos y proteína C reactiva son normales, en tanto que la fórmula roja sólo revela anemia y discreta elevación de la sedimentación globular. La hiponatremia es frecuente y guarda relación con el síndrome de secreción inapropiada de hormona antidiurética(11). Las plaquetas se mantienen inalterables.
La obtención de LCR mediante punción lumbar constituye la clave del diagnóstico. El procedimiento debe ser sumamente cuidadoso en los pacientes con suturas consolidadas y debe ir precedido por un estudio de fondo de ojo, ya que la mayoría de los pacientes presenta edema cerebral y riesgo de enclavamiento amigdalino. El aspecto macroscópico del LCR es claro o xantocrómico en la totalidad de los casos y la presión guarda relación con el grado de edema. El citoquímico invariablemente muestra leve a moderada pleocitosis que casi nunca sobrepasa 100 células/mm3, aunque existen informes que la cifra de leucocitos puede alcanzar entre 500 y 1.500 células/mm3 en el 20% de los pacientes(12). El predominio linfocitario es abrumador al momento del recuento de leucocitos en el LCR, sin embargo en algunos casos, durante la fase inicial son las células polimorfonucleares las que suelen alcanzar mayor porcentaje, pero al pasar los días (3 a 7) la situación cambia y la población de linfocitos es la que sobresale. La concentración de proteínas fluctúa entre 100 y 500 mg/dL en la mayoría de los enfermos; cifras inferiores a 100 mg/dL están presentes en el 25% de los pacientes y mayores a 500 mg/dL en 10%, aunque se han descrito elevaciones extremas de 2 a 6 g/dL asociadas a bloqueo subaracnoideo(10). La hipoglucorraquia es otro elemento infaltable en el citoquímico, con montos inferiores a 20 mg/dL en la mayoría de casos. Nuestra percepción es que la ausencia de baja concentración de glucosa en LCR es totalmente inconsistente con el diagnóstico de meningitis tuberculosa.
El diagnóstico específico se basa en la demostración del bacilo en el líquido espinal, sin embargo esto no es posible en todos los casos debido a la naturaleza paucibacilar del padecimiento. La sensibilidad de la tinción BAAR es muy baja (10 a 20%)(13) y esta íntimamente ligada a la experiencia y manejo de la muestra por el personal técnico, además del número de espéciménes sometidos a la prueba, en tanto más muestras se procesen mayor la posibilidad de visualizar el microorganismo, al respecto se considera que tres podrían ser suficientes(10). El gran inconveniente del cultivo en medios clásicos (Lowenstein-Jensen) es el tiempo que tarda en desarrollar el agente, generalmente se requiere de 3 a 8 semanas para alcanzar un rendimiento adecuado. En condiciones óptimas, con 5 a 10 mL de LCR el cultivo es positivo en 70%(14). La reacción en cadena de polimerasa (PCR) es una prueba rápida y útil en la investigación de la MT, sin embargo cabe recalcar que la sensibilidad y especificidad son insuficientes (40 y 80% respectivamente)(15,16) y de ninguna manera reemplaza la microscopía y el cultivo.
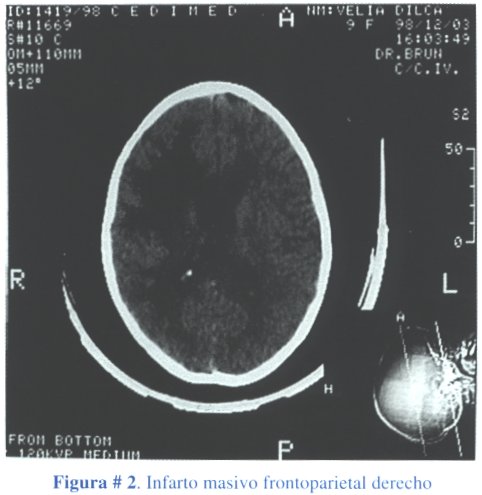
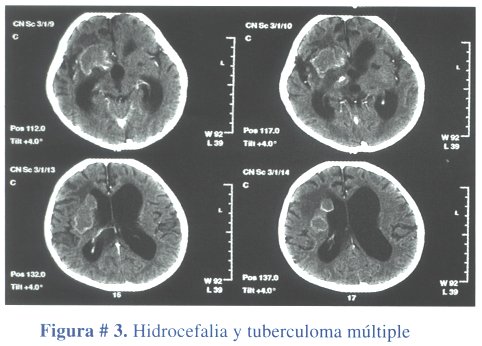
Las técnicas de neuroimagen constituyen un adyuvante imprescindible en la evaluación de la tuberculosis meníngea. Mediante la tomografía axial computarizada (TAC) de cráneo es posible identificar la aracnoiditis basilar, edema cerebral, infarto (Figura # 2), tuberculoma e hidrocefalia (Figura # 3). En qué medida la TAC es superior a la resonancia magnética (RM) es un tema no resuelto a la fecha, sin embargo en un estudio prospectivo la RM fue superior a la TAC al momento de delinear el infarto de los ganglios basales y diencéfalo y en definir lesiones del tallo cerebral(18).
En el proceso de investigación resalta la utilidad de la radiografía de tórax; aproximadamente en 40% de los estudios es posible advertir imágenes contundentes o sospechosas de tuberculosis(9), aunque algunos autores citan cifras más amplias que alcanzan 80%(17). Otro elemento importante en la evaluación de los pacientes bajo sospecha de infección tuberculosa es la reacción de Mantoux, aunque lamentablemente ésta es negativa en la mayoría de los pacientes debido al estado de inmunodepresión secundario a desnutrición. Una reacción positiva apoya firmemente el diagnóstico.
Tratamiento
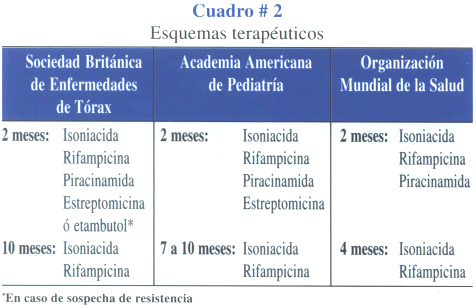
El principio más elemental del tratamiento consiste en iniciar quimioterapia lo más pronto posible, sobre la base de la sospecha clínica y el resultado del citoquímico de LCR; en ningún caso retrasarla hasta que la prueba contundente cultivo- haya sido obtenida. El pronóstico es bueno toda vez que los fármacos hayan sido instaurados tempranamente, antes de la aparición de signos neurológicos focales o depresión del estado de conciencia. El esquema universalmente recomendado consiste en la aplicación de cuatro agentes antituberculosos: rifampicina (R), isoniacida (INH), piracinamida (PZA) y estreptomicina (SM) o etambutol (E) (Cuadro # 2).
Clásicamente la duración de la terapia ha sido recomendada por espacio de 12 meses, dos con los cuatro fármacos citados y 10 meses sólo R e INH diariamente. De hecho este es el esquema que continúa vigente en nuestra Institución (Hospital del Niño "Dr. Ovidio Aliaga Uría" La Paz) con el cual hemos obtenido resultados ampliamente favorables. Cabe recalcar que tanto la Academia Americana de Pediatría, Sociedad Toráxico Americana y la Sociedad Británica de Enfermedades de Tórax preconizan el mismo régimen terapéutico, sin embargo la Organización Mundial de la Salud recomienda un esquema más corto que consiste en la administración diaria de R, INH, PZA y SM durante dos meses y cuatro sólo con R e INH(19). Con la vehemencia con que se recomienda este nuevo régimen, todo hace suponer que los resultados obtenidos son altamente satisfactorios, lo cual hace probable que en un futuro no lejano tengamos que implementar esta modalidad terapéutica.
El rol de los glucocorticoides ha sido ampliamente definido; el empleo de prednisona 1 a 2 mg/kg/d durante 4 a 8 semanas, para luego disminuir la dosis gradualmente, incrementa la sobrevivencia y disminuye la frecuencia de secuelas(20), sin embargo cabe resaltar que los mejores resultados se obtienen durante el estadío II de la enfermedad (mortalidad 15 vs 40% entre los tratados y no tratados)(21).
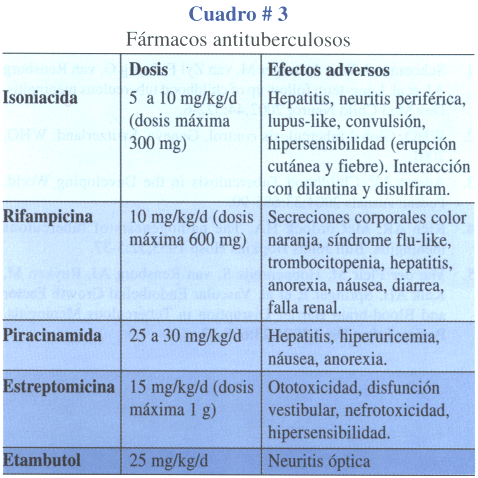
En virtud a los efectos indeseables de los quimioterápicos (Cuadro # 3), principalmente INH y R sobre la esfera hepática, que en niños puede alcanzar cifras tan altas como 25 a 30%(22), se recomienda controlar periódicamente la función enzimática hepática al menos una vez al mes. Si en el esquema terapéutico se incluye etambutol, la evaluación oftalmológica debe ser rutinaria en los niños menores de ocho años.
Debido que la hidrocefalia es una complicación frecuente de la MT la derivación ventrículoperitoneal es una medida útil para lograr recuperación neurológica más temprana; el procedimiento está indicado en la fase aguda del padecimiento si la hidrocefalia es no-comunicante o cuando el paciente no responde adecuadamente a la terapia antituberculosa y estos son portadores de la variedad comunicante(22).
Pronóstico
La MT es una enfermedad grave y su pronóstico está influenciado por varios factores en los que destacan la edad, duración de la enfermedad antes del diagnóstico, estadio clínico y tiempo de tratamiento. Los resultados obtenidos en pacientes tratados durante el estadio I de la enfermedad o tempranamente en el II son francamente alentadores, la mortalidad sólo alcanza a 10% y el riesgo de secuelas neurológicas es mínimo, en tanto que una vez instalado el estupor o coma la mortalidad excede el 50%. Respecto a las secuelas a largo plazo el trabajo publicado por Schoeman J, Wait J y Col.(24) nos parece sumamente interesante y orientador; se integraron al estudio 76 niños tratados por MT y se les siguió por espacio de nueve años con los siguientes resultados: sólo 20% quedaron neurológicamente indemnes; 80% presentaron alteraciones cognoscitivas, 43% pobre desempeño escolar, 40% disturbios emocionales y 25% presentaron evidencia de compromiso motor aunque la mayoría con capacidad para ambular. La incidencia de secuelas neurológicas serias fluctúa entre 10 y 30%, siendo las más frecuentes déficit de los nervios craneales, hemiparesia, alteraciones en la marcha, ceguera, hipoacusia, déficit intelectual y otros.
Referencias
1. Schoeman J, Wait J, Burger M, van Zyl F, Fertig G, van Rensburg AJ, et al. Long-term follow up of childhood tuberculous meningitis. Dev Med Child Neurol 2002;44:522-6. [ Links ]
2. WHO. Global tuberculosis control. Geneva, Switzerland: WHO, 2001. [ Links ]
3. Adams LV. Childhood Tuberculosis in the Developing World. Pediatr Annals 2004;33:685-90. [ Links ]
4. Rich AR, McCordock HA. The pathogenesis of tuberculous meningitis. Bull Johns Hopkins Hosp 1933;52:5-37. [ Links ]
5. Van der Fleir M, Hoppenreijs S, van Rensburg AJ, Ruyken M, Kolk AH, Springer P, et al. Vascular Endothelial Growth Factor and Blood-brain Barrier Disruption in Tuberculous Meningitis. Pediatr Infect Dis J 2004;23:608-13. [ Links ]
6. Jaffe IP. Tuberculous meningitis in chilhood. Lancet 1982;1:738. [ Links ]
7. Medical Research Council. Streptomycin treatment of tuberculous meningitis. Lancet 1948;1:497-500. [ Links ]
8. Doer CA, Starke JR, Ong LT. Clinical and Public Health Aspect of Tuberculous Meningitis in Children. J Pediatr 1995;127:27-33. [ Links ]
9. Farinha NJ, Razali KA, Holzel H, Morgan G, Novelli VM. Tuberculosis of the Central Nervous System in Children: A 20-Year Survey. J Infect 2000;41:1-8. [ Links ]
10. Leonard JM, Des Prez RM. Tuberculous meningitis. Infect Dis Clin North Am 1990;4:769-87. [ Links ]
11. Humphries M. The management of tuberculous meningitis. Thorax 1992;7:577-81. [ Links ]
12. Kennedy DH, Fallon RJ. Tuberculous meningitis. JAMA 1979;241:64-8. [ Links ]
13. Thawaites GE, Chau TTH, Stepniewska K, Phu NH, Chuong LV, Sinh DX, et. al. Diagnosis of adult tuberculous meningitis buy use of clinical and laboratory features. Lancet 2002;360:1287-92. [ Links ]
14. Starke JR. Tuberculosis in Children. Semin Respir Care Med 2004;25:353-64. [ Links ]
15. Smith KC, Starke JR, Eisenach K, Ong LT, Denby M. Detection of Mycobacterium tuberculosis in Clinical Specimens From Children Using a Polymerase Chain Reaction. Pediatrics 1995;97:155-60. [ Links ]
16. Abernathy RS. Tuberculosis: An Update. Pediatr Rev 1997;18:50-8. [ Links ]
17. Schoeman J, Hewlett R, Donals P. Magnetic resonancy of childhood tuberculous meningitis. Neuroradiology 1988;30:473-7. [ Links ]
18. Kumate J, Gutierrez G, Muñoz O, Santos JI, editores Manual de Infectología Clínica. México: Francisco Méndez Oteo; 2001. p.121 - 136. [ Links ]
19. WHO Manual Treatment of Tuberculosis: Guidelines for National Programmes, 3rd ed. Geneva, Switzerland: World Health Organisation, 1997. [ Links ]
20. Dooley D, Carpenter J, Rademacher S. Adjunctive corticosteroid therapy for tuberculosis: a critical reappraisal of the literature. Clin Infect Dis 1997;25:872-87. [ Links ]
21. Girgis NI, Farid Z, Kilpatrick ME, Mikhail IA. Dexamethasone adjunctive treatment for tuberculous meningitis. Pediatr Infect Dis J 1991;10:179-83. [ Links ]
22. Tsagaropoulou-Stinga H, Mataki-Emmananouiolidou T, Karida-Kavalioti S. Hepatotoxic reaction in children with severe tuberculosis treated with isoniazid-rifampin. Pediatr Infect Dis J 1985;4:270-3. [ Links ]
23. Lamprecht D, Schoeman J, Donald P, Hartzenberg H. Ventriculoperitoneal shunting in childhood tuberculous meningitis. Br J Neurosurg 2001;15:119-25. [ Links ]
24. Schoeman J, Wait J,Burger M, van Zyl F, Fertig G, van Rensburg AJ, et al. Long-term follow up of chilhood tuberculous meningitis. Dev Med Child Neurol 2002;44:522-6. [ Links ]