Services on Demand
Journal
Article
Indicators
Related links
Share
Revista de la Sociedad Boliviana de Pediatría
On-line version ISSN 1024-0675
Rev. bol. ped. vol.43 no.2 La Paz June 2004
ARTICULOS DEL CONO SUR - ARGENTINA
Infecciones invasivas por Streptococcus pneumoniae: estudio epidemiológico e importancia del desarrollo de un sistema de vigilancia(1)
Invasive streptoccocus pneumoniae
Coordinadores: Drs.: Raúl Ruvinsky*, Angela Gentile**, Mabel Regueira***, Alejandra Corso***
Autores: Raúl Ruvinsky1, Angela Gentile2, Mabel Regueira3, Alejandra Corso3, Julio Pace4, Julia Bakir2, José Luis Di Fabio5, Alicia Rossi3†.
Grupo de trabajo de Streptococcus pneumoniae: Marta Altschuler6, Silvia González Ayala6, Claudia Hernández7, Etelvina Rubeglio7, Rosa Bologna7, Sara Grenón8, Marta Von Specht8, Claudia Mayoral9, Juan Carlos Beltramino9, Laura Carabajal10, Raquel Silverberg10, María José Rial11, Nora Alarcón11, Fernando Ferrero11, Susana Yudowski12, Miguel Tregnaghi12, Laura Balbi de Aguirre13, Ernestina Q. Aprá13, Mabel Vázquez14, Laura Galanternic14, Adriana Procopio14, Daniel Logarzo15, Aída L. Meccia15, Clara Kremer16, Carlota Perez16, Nélida Cuza17, Ana Villagra de Trejo17, María Cristina Lura de Calafell18, Judith Pierini de Gaite18, Rosa Fabre19, Ricardo Dalamón19, Miriam Bruno19, Nora Díaz20, Marta Noriega20, Diana Gómez21
* Coordinador clínico, OPS.
** INEI-ANLIS "Dr. Carlos G. Malbrán".
*** Coordinadores Microbiología. INEI-ANLIS "Dr. Carlos G. Malbrán".
† Fallecida.
1. Coordinador Clínico, OPS.
2. INEI-ANLIS "Dr. Carlos G. Malbrán".
3. Coordinadores Microbiología INEI-ANLIS "Dr. Carlos G. Malbrán".
4. Epidemiología, Hospital de Niños "Dr. Ricardo Gutiérrez", Buenos Aires.
5. Director proyecto SIREVA, OPS, Washington DC.
6. Hospital de Niños "Sor María Ludovica", La Plata, Pcia. de Buenos Aires.
7. Hospital Nacional de Pediatría "Dr. J. P. Garrahan", Buenos Aires.
8. Hospital Provincial de Pediatría, Posadas, Misiones.
9. Hospital de Niños "Dr. O. Alassia", Santa Fe.
10. Hospital de Niños "Santísima Trinidad", Córdoba.
11. Hospital de Niños "Dr. P. de Elizalde", Buenos Aires.
12. Hospital Infantil Municipal, Córdoba.
13. Hospital de Niños "Dr. H. Notti", Mendoza.
14. Hospital de Niños "Dr. R. Gutiérrez", Buenos Aires.
15. Hospital de Niños de San Justo, Pcia. de Buenos Aires.
16. Hospital Provincial "Castro Rendón", Neuquén.
17. Hospital del Niño Jesús, Tucumán.
18. Hospital Municipal "Dr. J. B. Iturraspe", Santa Fe.
19. Hospital "Dr. C. G. Durand", Buenos Aires.
20. Hospital de Niños "Dr. V. J. Vilela", Rosario, Santa Fe.
21. HIEMI "Dr. V. Tetamanti", Mar del Plata, Pcia. de Buenos Aires.
(1) Artículo original de Argentina. Publicado en Archivos Argentinos de Pediatria 2002; 100(1): 31-43 y que fue seleccionado para su reproducción en la VIII Reunión de Editores de Revistas Pediátricas del Cono Sur. Brasil 2003.
Resumen
Las infecciones invasivas por Streptococcus pneumoniae (Spn) producen mortalidad elevada en países en desarrollo, con tasas entre 4 y 100 veces mayores que las de Estados Unidos o Canadá. Es el primer agente causal de neumonía en la infancia y de meningitis fuera de los brotes epidémicos por Neisseria meningitidis. La OPS, a través del grupo SIREVA, dedicado al desarrollo de vacunas en Latinoamérica, organizó un programa de vigilancia de infecciones invasivas por Spn en seis países: Argentina, Brasil, Chile, Colombia, México y Uruguay, iniciado en 1993 y que continúa actualmente. En Argentina participan en la actualidad más de 20 centros hospitalarios distribuidos en todas las áreas geográficas del país, actuando como Centro Nacional de referencia para la serotipificación y determinación de la resistencia a los antibióticos el Instituto ANLIS "Dr. Carlos G. Malbrán".
Objetivos: 1) Determinar los serotipos predominantes, su resistencia a los antibióticos y los cambios temporales en infecciones invasivas por Spn de niños menores de 5 años de edad. 2) Obtener información confiable para la formulación de una vacuna conjugada adecuada para la región.
Metodología: diseño prospectivo observacional. Se incluyeron todos los niños menores de 6 años de edad internados por infecciones invasivas (neumonía, meningitis, sepsis o bacteriemia), en los que se aisló Spn de un sitio previamente estéril. Se realizó control externo de confiabilidad de los resultados, inicialmente en el laboratorio de referencia de Canadá y actualmente en el Instituto Adolfo Lutz de San Pablo. El análisis estadístico se realizó con EPIINFO 6 y con el programa WHONET de OMS.
Resultados: se destacan los siguientes hallazgos: Se aisló Spn en 1.390 muestras clínicas. La edad media (N= 1.175) fue de 19,5 meses, con 74,4% - 2 años; fueron neumonías 60,5%; meningitis 26,6%, sepsis 8,2%. Se halló sensibilidad disminuida a penicilina en 32,1% (414/1.288), con resistencia alta 16,1% e intermedia 16%. La resistencia a los antibióticos betalactámicos se incrementó en el período 1993-8.
Los serotipos prevalentes fueron: 14 (32,5%), 6A/ 6B, 9V, 23F, 19F, 18C, 4, 5, 1. Los serotipos 14 y 6AB prevalecieron en menores de 2 años mientras que el 5 y el 1 prevalecieron en mayores de 2 años (p <0,001).
El serotipo 14, la neumonía y la edad menor de 2 años fueron los factores de riesgo para resistencia a penicilina. La representatividad para las vacunas conjugadas 7-valente, 9-valente y 11-valente fue de 53,3%, 77,4% y 82,6% respectivamente, mayor para la 7-valente en los menores de 2 años (61,2%) y en los menores de 2 años con neumonía (71,2%). Más del 90% de los serotipos aislados con algún grado de resistencia estuvieron contenidos en las tres vacunas analizadas.
Conclusiones: un programa nacional de vigilancia de Spn invasivo fue desarrollado en Argentina y otros países latinoamericanos. Se identificaron por primera vez los serotipos predominantes en infecciones invasivas y se comprobó el incremento significativo de la resistencia a penicilina y otros antibióticos, similar a lo informado en casi todos los países del mundo. Se obtuvo información epidemiológica válida para evaluar estrategias de prevención con nuevas vacunas.
Palabras clave:
Arch Argent Pediatr 2002; 100 (1): 31-43 Streptococcus pneumoniae infecciones neumocócica - epidemiología.
Summary
Since 1993, the PAHO, through the Regional Vaccine System (SIREVA Group) organized a surveillance protocol of invasive Streptococcus pneumoniae (Spn) infections in children less than 5 years old in six Latin-American countries: Argentina, Brazil, Chile, Colombia, Mexico and Uruguay. In Argentina more than 20 hospitals are now participating in this project.
Objectives: 1) to determine the predominant serotypes, the antibiotic resistance and changes along the time. 2) To know the representativity of the serotypes isolated in the new conjugated vaccines.
Methodology: children less than 6 years old hospitalized by Spn invasive infections were included (pneumonia, meningitis, bacteremia o sepsis). The ANLISS "Dr. Carlos G. Malbrán" Institute was the reference center for Spn serotyping and antibiotic resistance determination.
Results: Spn was isolated from 1.390 clinical samples. The average age was 19.5 months, 74.4% belonged to children equal or less than 2 years of age. The main clinical diagnosis were: pneumonia 60.5%, meningitits 26.6%, fever without foccus (bacteremia) or sepsis 8.2%. Decreased penicillin sensitivity (DPS) was found in 32.1% of the cases, with high resistance in 16.1% and intermediate resistance in 16%; the increase of DPS in the 1993- 98 period was significant, like in other countries. The more frequent serotypes were: 14 (32.5%), 6A/6B, 9V, 23F, 19F, 18C, 4, 5, and 1.
Serotypes 14 and 6AB were prevalent in children less than 2 years old and serotypes 5 and 1, in children than 2 years older (p <0.001). Serotype 14, pneumonia and age less than 2 years were risk factors for penicillin resistance. Finally, the representativity of the serotypes in the new conjugated vaccines 7- valent, 9-valent and 11-valent was: 53.3%, 77.4% and 82.6% respectively. For the 7-valent vaccine, was higher in the less than 2 years old group (61.2%), and for this age group with pneumonia (71.2%). More than 90% of penicillin resistant serotypes were included in the three conjugated vaccines.
Conclusions: a national surveillance program was developped in Argentina and other Latin-American countries. Prevalent invasive Spn serotypes were identified; a significative increase in penicillin and other antibiotic resistance was found, like in almost all countries. This epidemiologic information is of great importance for evaluating the new conjugated vaccines.
Key words:
Arch Argent Pediatr 2002; 100 (1): 31-43: Streptococcus pneumoniae pneumococcal infections - epidemiology
Introducción
Streptococcus pneumoniae (Spn) es una bacteria Gram positiva que tiene un rol preponderante en la causalidad de las infecciones respiratorias prevalentes de la comunidad: es el patógeno aislado con mayor frecuencia en infecciones focales, como otitis media aguda y sinusitis y el más frecuentemente relacionado con las infecciones invasivas en la infancia: se aísla en el 50% de las neumonías bacterianas y es el primer agente de las bacteriemias y de meningitis bacterianas en países con elevada cobertura para Haemophilus influenzae b, excepto cuando se presentan brotes epidémicos de Neisseria meningitidis.
Las infecciones invasivas por Spn constituyen un serio problema de salud pública en países en desarrollo por las elevadas tasas de mortalidad que presentan(1). Según un informe técnico de la Organización Panamericana de la Salud (OPS), 550.000 niños menores de cinco años fallecieron en 1999 en los países del área latinoamericana, de los cuales 72.000 eran infecciones respiratorias agudas (IRA)(2). Se estima que más del 80% de las IRA adquiridas en la comunidad en pacientes que fallecen son neumonías y aproximadamente la mitad corresponden a Spn. El mayor número de muertes se concentra en los países en desarrollo, donde las tasas son 4 a 100 veces más elevadas que en países desarrollados, como Canadá o Estados Unidos(3). Estas diferencias entre países subdesarrollados o en desarrollo y países industrializados, obedecen a múltiples causas, que fueron señaladas por OPS como factores de riesgo para neumonía: bajo peso al nacer, desnutrición severa, falta de lactancia materna, polución ambiental, hacinamiento en el hogar o la escuela, falta de vacunaciones específicas, déficit de vitamina A en algunas zonas(4,5). En Argentina, expertos de la OMS estimaron que la tasa de mortalidad por IRA para niños menores de 5 años de edad era de 150/100.000 en 1994, correspondiendo a menores de 1 año 110/100.000(3). Según el informe de Vigía-Ministerio de Salud Pública de la Nación, en 1999 ocurrieron 800 muertes por IRA en ese grupo etario, aunque esa cifra podría ser superior por el subregistro de la denuncia de casos.
Un problema que complicó el manejo de las infecciones neumocóccicas es el incremento de la resistencia a penicilina y otros antibióticos. En 1967 se informó el primer aislamiento de Spn con sensibilidad disminuida a penicilina en Australia; 10 años después se aislaron las primeras cepas con alto nivel de resistencia a penicilina y a múltiples antibióticos en Sudáfrica(6). A fines de la década del 80 se registró un alarmante incremento de la resistencia, expandida a casi todos los países del mundo, en especial Sudáfrica(7), España(8,9), Hungría y otros países europeos(10,11). A principios de la década del 90 se informó de esta nueva situación epidemiológica en países de Asia(12) y Estados Unidos(13). Los datos obtenidos en estos estudios demostraron la expansión epidémica de un clon del serotipo 23F originado en España, que incrementó la resistencia a penicilina a niveles mayores del 50%. Este clon se extendió a otros países de Europa, Sudáfrica y Estados Unidos(14). En otros, como Alemania y Austria, los niveles de resistencia permanecían bajos (<10%), lo que expresa las diferencias regionales en la diseminación de la resistencia.
En estudios colaborativos europeos se comprobaron diferencias en la resistencia a los antibióticos y los serotipos predominantes, en relación con el área geográfica (aun en un mismo país) y con la edad, como así también cambios a través del tiempo(15). En países desarrollados se iniciaron estudios de campo con nuevas vacunas conjugadas antineumocóccicas en forma de compuestos tetravalentes, pentavalentes y heptavalentes(16), demostrando no sólo que eran inmunogénicas para los serotipos incluidos, sino que además disminuían la colonización nasofaríngea, según los informes de Dagan y colaboradores(17). Si se tiene en cuenta que se han descripto 90 serotipos de Spn y aproximadamente 40 de ellos son responsables de infecciones humanas, por razones técnicas y de costos(18) sería prácticamente imposible incluir a todos en una vacuna conjugada.
Respecto a Argentina y otros países latinoamericanos, a comienzos de la década del 90 no existían datos nacionales representativos de serotipos y resistencia, estimándose que el porcentaje de cepas con algún nivel de resistencia a penicilina era menor del 15%.
El grupo Sistema Regional de Vacunas (SIREVA) de la OPS decidió organizar, en 1993, un programa de vigilancia de infecciones invasivas por Spn en países latinoamericanos.
Su finalidad era conocer los serotipos prevalentes, la resistencia a penicilina y otros antibióticos y los cambios temporales que pudieran ocurrir, a través de una vigilancia activa, contando con una capacidad de laboratorio adecuada a tal fin. Para ello, logró la ayuda de la Agencia Canadiense para el Desarrollo de la Investigación (ACDI), incluyendo asesoría epidemiológica del Laboratorio de Referencia y Centro de Control de Enfermedades (LCDC) de Ottawa, Canadá, y del Laboratorio de referencia de Estreptococos de la Universidad de Alberta, Edmonton, Canadá(19). Este estudio multicéntrico incluyó, en la primera etapa, seis países latinoamericanos caracterizados por el buen perfil de atención pediátrica en sus instituciones públicas y por contar con laboratorios de microbiología adecuados: Argentina, Brasil, Chile, Colombia, México y Uruguay.
Argentina participó desde el comienzo con el aporte de hospitales que asistían niños, localizados en diversas áreas geográficas, seleccionados por cumplir con los requerimientos referidos y su interés en realizar la vigilancia de las enfermedades invasivas por Spn. Se designó al Instituto Nacional de Enfermedades Infecciosas (INEI)-ANLIS "Dr. Carlos G. Malbrán" como laboratorio de referencia para la serotipificación de los Spn aislados y determinación de su sensibilidad a los antibióticos.
Se publicaron datos parciales obtenidos por algunos de los países(20-23) lográndose consolidar, por primera vez en Argentina, un estudio de vigilancia continuada de Spn invasivos, seguido en forma ininterrumpida a través del tiempo, que nos permite evaluar algunas implicancias epidemiológicas y terapéuticas.
Los datos analizados en el presente trabajo corresponden al período junio 1993- diciembre 2000.
Objetivos
- Determinar la distribución de los serotipos responsables de enfermedad invasiva en niños menores de 5 años de edad en la República Argentina.
- Determinar la susceptibilidad antimicrobiana de los aislamientos de Streptococcus pneumoniae y sus cambios temporales.
- Obtener información confiable para la formulación de una vacuna adecuada para la región.
Materiales y métodos
Descripción de la población
Desde junio de 1993 hasta diciembre de 1996 se aprobó el protocolo para Argentina con la participación de 15 hospitales de 10 ciudades localizadas en cuatro áreas geográficas diferentes del país. A partir de 1997 hasta la actualidad se incorporaron 19 hospitales ubicados en una amplia gama de ciudades, lo que otorga la representatividad de la mayor parte del territorio nacional.
La distribución proporcional de los 1.288 aislamientos de Spn aportados por los hospitales participantes, expresada como número de aislamientos/porcentaje, fue la siguiente:
1. Área Centro y Este
- Ciudad de Buenos Aires:
- Hospital Nacional de Pediatría "Dr. Juan P. Garrahan" (151/11,7);
- Hospital de Niños "Dr. Pedro de Elizalde" (76/5,9);
- Hospital de Niños "Dr. Ricardo Gutiérrez" (63/4,9);
- Hospital General de Agudos "Dr. Carlos G. Durand" (7/0,5);
- Hospital de Niños de San Justo (46/3,6);
- Hospital de Niños "Sor María Ludovica" (343/26,7);
- Hospital de Niños "Dr. Víctor J. Vilela" (4/0,3);
- Hospital de Niños "Dr. Orlando Alassia" (ex "Dr. Ricardo Gutiérrez") (104/8,1) y
- Hospital Municipal "Dr. J. B. Iturraspe" (18/1,4);
- Hospital de Niños Santísima Trinidad (81/6,2) y
- Hospital Infantil Municipal (75/5,9);
Gran Buenos Aires:
Ciudad de La Plata:
Ciudad de Rosario:
Ciudad de Santa Fe:
Ciudad de Córdoba:
2. Área Norte
- Ciudad de Tucumán:
- Hospital del Niño Jesús (19/1,5);
- Hospital Provincial de Pediatría (122/9,5);
Ciudad de Misiones:
3. Área Oeste
- Región Andina Ciudad de Mendoza:
- Hospital de Niños "Dr. Humberto Notti" (73/5,7);
4. Área Sur (Patagónica)
- Ciudad de Neuquén:
- Hospital Provincial (20/1,5).
Hospitales incluidos a partir de 1997 (número de pacientes) HIEMI "Dr. Victorio Tetamanti", Mar del Plata, Provincia de Buenos Aires(30); Hospital "Juan Pablo II", Provincia de Corrientes(9); Hospital Gral. de Agudos "Dr. J. A. Fernández", Ciudad de Buenos Aires(8); Hospital "Dr. Enrique Vera Barros", Provincia de La Rioja(6); Hospital Interzonal de Agudos "Evita", Lanús, Provincia de Buenos Aires(5); Hospital "Rawson", Provincia de Córdoba(4); Hospital Regional "Ramón Carrillo", Provincia de Santiago del Estero(4); Clínica Bazterrica, Capital Federal(3); Hospital Privado de la Comunidad, Mar del Plata, Provincia de Buenos Aires(2); Hospital Regional de Río Gallegos, Provincia de Santa Cruz(2); Hospital Misericordia, Provincia de Córdoba(2); Laboratorio de Salud Pública, S.S. de Jujuy, Provincia de Jujuy(2); Hospital "Bouquet Roldán", Provincia de Neuquén(2); Hospital "Vélez Sarsfield", Ciudad de Buenos Aires(2); Hospital "Juan D. Perón", Tartagal, Provincia de Salta(1); Hospital Zonal Cipolletti, Provincia de Río Negro(1); Hospital Regional Río Grande, Provincia de Tierra del Fuego(1); Hospital "Dr. Alejandro Posadas", Haedo, Provincia de Buenos Aires(1); Hospital Interzonal "San Juan Bautista", Provincia de Catamarca(1).
Criterios de inclusión
Fueron incluidos todos los niños menores de 6 años, internado, en los hospitales señalados, que presentaban enfermedad invasiva causada por Spn, incluyendo: neumonía (clasificada según los criterios de la OMS), meningitis, fiebre sin foco o sepsis, artritis, peritonitis primaria.
Se incluyeron solamente los casos en los que Spn era aislado de un sitio previamente estéril.
Organización del estudio
Se trata de un estudio prospectivo observacional, a través de un protocolo genérico común para los seis países involucrados, según fueran seleccionados por OPS: Argentina, Brasil, Chile, Colombia, México y Uruguay.
El protocolo de nuestro país fue adaptado de dicho proyecto. La coordinación clínica y microbiológica estuvo a cargo de un referente del Ministerio de Salud Pública y dos microbiólogas pertenecientes al INEI, respectivamente.
En cada hospital participante se designó un investigador clínico y un investigador del laboratorio de microbiología, que concurrieron a talleres de capacitación realizados en el centro de referencia del INEI-ANLIS "Dr. Carlos G. Malbrán".
Taller para microbiólogos
Se realizaron cursos de capacitación para la serotipificación de Spn en el laboratorio del Centro Nacional de Referencia de Estreptococos (CNS) de Alberta, Canadá al que concurrieron microbiólogos representantes de cada país participante.
En cada país, posteriormente, se estandarizaron las metodologías de laboratorio para optimizar el aislamiento de Spn de muestras clínicas, su identificación, determinación de la sensibilidad antimicrobiana, conservación y envío en condiciones óptimas desde el laboratorio de la red al laboratorio de referencia.
Taller para clínicos
Se acordaron los criterios de inclusión de casos, las definiciones de infecciones invasivas relacionadas con Spn, se aprobó la ficha con datos clínicos y epidemiológicos que se utilizaría en los hospitales y el envío de los datos al centro coordinador.
Datos clínicos
Se elaboró una ficha donde constaban datos de filiación del paciente, código de identificación del hospital, sexo, edad, fecha de ingreso al estudio, factores de riesgo: nutrición, alimentación materna, concurrencia a guardería o jardín maternal, inmunocompromiso, hospitalización previa reciente, antibióticos recibidos con anterioridad, hacinamiento, localización de la infección invasiva, complicaciones y estado al alta, antibióticos recibidos.
Esta ficha también contenía el dato de serotipo y la sensibilidad a los distintos antibióticos.
Para el análisis de resultados, en pacientes donde se aisló Spn en más de un material clínico, se consideró sólo un aislamiento por paciente (por ejemplo, si el Spn fue aislado de líquido cefalorraquídeo [LCR] y hemocultivo, se priorizó el aislamiento de LCR).
Se obtuvieron resultados sobre algunas variables cuyos denominadores difieren, por no constar en todos los casos el dato en la ficha prospectiva programada.
La ficha fue codificada para permitir su ingreso al programa EPIINFO.
Métodos de laboratorio microbiológico
Los Spn aislados por los laboratorios de los hospitales, siguiendo los criterios consensuados por todos los países, fueron confirmados por sensibilidad al disco de optoquina y por su solubilidad en sales biliares.
La tipificación capsular se basó en la técnica de Quellung, de acuerdo al esquema del "tablero de ajedrez", usando un equipo de 12 conjuntos de antisueros producidos por el Statens Seruminstitut de Copenhague, Dinamarca.
Los Spn que no pudieron ser serotipificados por no estar incluidos en el esquema o con serotipificación incompleta por no contar con todos los antisueros, fueron enviados al CNS de Alberta, Canadá, hasta 1999 y después de esa fecha, y hasta la actualidad, al Instituto Adolfo Lutz (IAL) de San Pablo, Brasil, (designado como laboratorio de referencia regional), con el objeto de completar el estudio.
Todos los aislamientos fueron evaluados para determinar la sensibilidad disminuida a penicilina usando un disco de oxacilina de 1 µg. A todos los aislamientos se les determinó la concentración inhibitoria mínima (CIM) a penicilina, cefuroxima, cefotaxima, trimetoprima/ sulfametoxazol, eritromicina, tetraciclina, cloranfenicol, ofloxacina y vancomicina, por el método de dilución en agar, de acuerdo a las recomendaciones del NCCLS (National Committee for Clinical Laboratory Standards). Streptococcus pneumoniae ATCC 49619 fue utilizada como cepa de referencia.
Los aislamientos fueron almacenados en caldo tripticasa soya con glicerol15%a -70Cy por liofilización.
Control de calidad de laboratorio
Para validar los datos de la serotipificación y de las pruebas de sensibilidad a los antibióticos realizados por el laboratorio de referencia del país, el 10% de los aislamientos con serotipificación completa y el 10% de aislamientos con resistencia al disco de oxacilina, fueron enviados al CNS de Alberta, Canadá, para su verificación. Además, el sistema de control de calidad externo incluyó el envío semestral desde el CNS al Laboratorio de Referencia del país de un equipo conteniendo 10 aislamientos de S. pneumoniae para realizar su identificación, se rotipificación y determinación de la sensibilidad a los antimicrobianos a fin de evaluar la confiabilidad de la información.
El mismo sistema se aplicó a partir del año 1999 con el IAL de Brasil.
Métodos estadísticos
El análisis de los resultados fue realizado con el programa estadístico EPIINFO 6 (CDC Atlanta) y WHONET de OMS. Se utilizó para variables cualitativas la prueba X 2 con la corrección de Yates. Las diferencias relativas (odds ratios [OR]) fueron usadas como una medida de asociación con intervalo de confianza (IC) de 95%.
Se efectuó análisis multivariado usando regresión logística múltiple para variables categóricas mediante el programa SPSS 7.5.
Resultados
El 56,3% eran varones (662/1.175) y el 43,7% (513/1.175), mujeres. Respecto a la edad (n=1.021) la media fue de 19,5 meses, con DE de 18,2, y una mediana de 12 meses (rango 1-71 meses). El 44,9% (n= 458) eran menores de 1 año, y 74,4% (n= 760) eran niños de dos años de edad o menos.
Las formas clínicas más frecuentes fueron neumonías: 60,5% (668/1.104) de las cuales el 31,0% (342/1.104) correspondieron a neumonías con derrame y meningitis:
26,6% (294/1.104). Las restantes formas clínicas fueron: sepsis: 8,2% (90/1.104), peritonitis: 2,2% (24/1.104), artritis: 0,9% (10/1.104) y otras: 1,6% (18/1.104).
Spn fue aislado de 1.390 materiales clínicos: hemocultivo 54,3% (n= 755), líquido pleural 22,3% (n= 310), LCR 20,6% (n= 287), lavado broncoalveolar 0,6% (n= 8), punción pulmonar 0,3% (n= 4), líquido articular 0,7% (n= 9), líquido peritoneal 1,2% (n= 17).
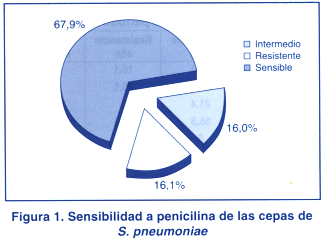
La tasa global de sensibilidad disminuida a penicilina (SDP) fue 32,1% (414/1.288), correspondiendo 16,0% (206/1.288) a resistencia intermedia y 16,1% (208/ 1.288) a resistencia alta (figura 1).
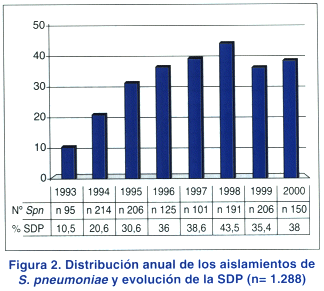
La distribución anual de los aislamientos de Spn con SDP se observa en la figura 2.
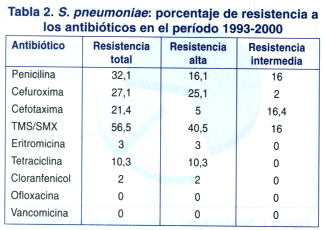
Las resistencias globales a los diferentes antibióticos a través del tiempo se muestran en las tablas 1 y 2.
Se observó un constante incremento de la resistencia a los antibióticosâ -lactámicos y a trimetoprima/sulfametoxazol.
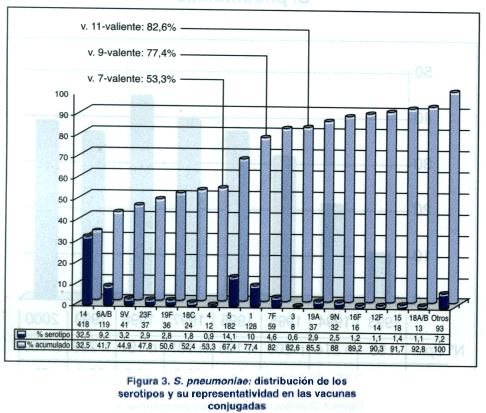
Con respecto a los antibióticosâ -lactámicos en particular, se observó un incremento en el período 1993-1998, decreciendo en el período 1999-2000. Es importante resaltar el incremento de la resistencia a eritromicina durante todo el período del estudio. No hemos detectado resistencia a ofloxacina ni a vancomicina. La resistencia a cloranfenicol se mantuvo baja y estable, mientras que para tetraciclina se observó una importante disminución. Los serotipos prevalentes se muestran en la figura 3, destacándose el elevado predominio del serotipo 14, representando el 32,5% (418/1.288) de las cepas estudiadas.
La letalidad global fue de 4,4% (57/1.288). No hubo diferencias significativas en la mortalidad en los diferentes grupos etarios.
Al analizar las presentaciones clínicas, por grupos de edad, observamos que los menores de dos años fueron los afectados con mayor frecuencia en todas las formas clínicas (excepto en la peritonitis): neumonías: 64,0% (368/575), meningitis: 79,9% (203/ 254), sepsis: 75,0% (60/80), peritonitis: 30,4% (7/23), artritis: 87,5% (7/8).
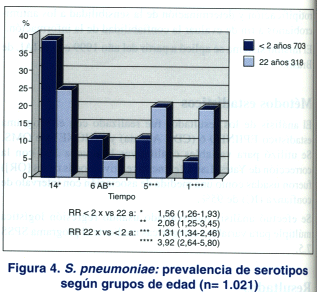
En la figura 4 se observa la prevalencia de serotipos según grupos de edad, siendo los serotipos 14 y 6A/B más prevalentes en los menores de dos años que en los de dos o más: 38,8% (273/703) vs. 24,8% (79/318) RR 1,56 (1,26-1,93) p <0,001 para el serotipo 14 y 11,1% (78/703) vs. 5,3% (17/318) RR 2,08 (1,25-3,45) p= 0,0049, para el serotipo 6 A/B.
Por el contrario, los serotipos 1 y 5 prevalecieron en el grupo de 2 años o más que en los menores: 19,5% (62/318) vs. 5,0% (35/ 703) RR 3,92 (2,64-5,80) p < 0,001 para el serotipo 1 y 20,1% (64/318) vs. 11,1% (78/ 703)RR1,81 (1,34-2,46), p= 0,00016 para el serotipo 5.
Factores de riesgo para la sensibilidad disminuida a penicilina
Al analizar la SDP en las diferentes presentaciones clínicas se observó que las neumonías presentaron una alta tasa de SDP%: 37,9% (253/668) seguida de sepsis: 22,2% (20/90) y meningitis: 20,7% (61/294).
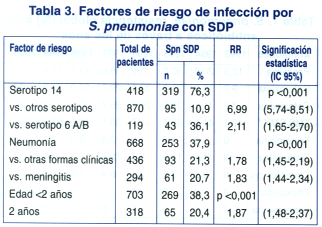
En el análisis univariado, los factores de riesgo asociados a infecciones por Spn con sensibilidad disminuida a penicilina (tabla 3), fueron:
1. Serotipo 14: el 76,3% (319/418) de las infecciones por serotipo 14 presentaron SDP, en tanto la tasa de SDP de los otros serotipos fue de 10,9% (95/870), RR 6,99 (5,74-8,51), p <0,001. Al comparar el serotipo 14 vs. el 6A/B se halló que este último presentó una tasa de SDP del 36,1% (43/119), RR 2,11 (1,65-2,70), p <0,001.
2. Neumonía: la tasa de SDP en las neumonías fue de 37,9% (253/668), mientras que el resto de las formas clínicas presentaron una tasa de 21,3% (93/436), RR 1,78 (1,45- 2,19). Al analizar las neumonías vs. las meningitis observamos que estas últimas presentaron un 20,7% (61/294) de SDP,RR1,83 (1,44-2,34), p <0,001.
3. Edad: la edad menor de 2 años se asoció a mayores tasas de SDP con respecto a los niños de 2 años o más: 38,3% (269/ 703) vs. 20,4% (65/318) respectivamente; RR 1,87 (1,48-2,37), p <0,001.
Cuando se efectuó análisis multivariado se hallaron como predictores independientes: el serotipo 14 (p <0,001), la edad menor de 2 años (p <0,001) y la presentación clínica de neumonía (p= 0,0004).
No se halló relación estadísticamente significativa entre SDP y la infección intrahospitalaria ni con la mortalidad.
Vacunas antineumocóccicas conjugadas
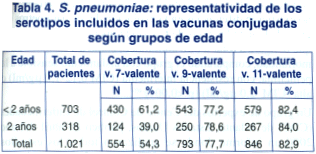
La representatividad de los serotipos en las vacunas conjugadas fue de 53,3% (687/1.288) para la vacuna 7-valente; 77,4% (997/1.288) para la vacuna 9-valente y 82,6% (1.064/1.288) para la 11-valente (figura 3).
Del total de 703 de niños menores de 2 años, 430 (61,2%) tuvieron infecciones por serotipos contenidos en la vacuna 7-valente, 543 (77,2%) en la vacuna 9-valente y 579 (82,4%) en la vacuna 11-valente (tabla 4).
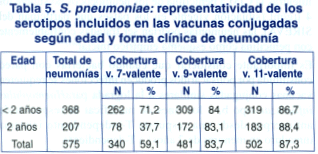
En la tabla 5 se observa que en 575 pacientes con neumonía, la representatividad de los serotipos incluidos en las vacunas conjugadas fue del 59,1% (340/575) para la vacuna 7-valente; 83,7% (481/575) para la 9-valente y 87,3% (502/575) para la 11-valente.
Al considerar a los menores de 2 años con neumonía, observamos que de 368 pacientes, la cobertura de la vacuna 7-valente correspondió al 71,2% (262/368), el 84,0% (309/368) a la 9-valente y el 86,7% (319/ 368) a la 11-valente.
Mientras que en 207 pacientes de 2 años o más con neumonía, la representatividad de la vacuna 7-valente fue del 37,7% (78/ 207) y para la 9-valente y 11-valente fue del 83,1% (172/207) y 88,4% (183/207) respectivamente.
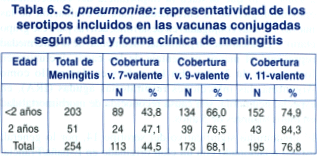
De 254 pacientes con meningitis (tabla 6), el 44,5% (113/254) tenían los serotipos incluidos en la vacuna 7-valente; 68,1% (173/254) estaban contenidos en la 9-valente y 76,8% (195/254) en la 11-valente.
De 203 pacientes menores de 2 años con meningitis, el 43,8% (89/203) fue causado por serotipos contenidos en la vacuna 7- valente, mientras que el 66,0% (134/203) y el 74,9% (152/203) presentaron los serotipos contenidos en las vacunas 9 y 11-valentes respectivamente. En 51 casos de meningitis en niños de 2 años de edad o más, la primera vacuna cubría al 47,1% (24/51) de los serotipos; la 9-valente el 76,5% (39/51) y la 11-valente el 84,3% (43/51).
El 94,7% (392/414) de las cepas con algún grado de resistencia a penicilina estuvieron incluidas en los tres tipos de vacunas evaluadas. Al analizar la resistencia según la forma clínica, observamos que de 668 casos con neumonía, 253 (37,9%) presentaron DSP y 98,8% (250/253) fueron causados por serotipos contenidos en las tres vacunas. En el grupo con meningitis, 20,7% (61/294) fueron causados por cepas resistentes y de éstas, 80,3% (49/61) correspondía a serotipos contenidos en las tres vacunas conjugadas (tabla 7).
Discusión
El programa de vigilancia epidemiológica de infecciones invasivas causadas por Streptococcus pneumoniae en niños menores de 5 años, iniciado en 1993 y que continúa en la actualidad, es el primer estudio colaborativo a nivel nacional implementado en la Argentina.
Con este programa se ha logrado consolidar una red de vigilancia epidemiológica centralizada en los hospitales, permitiendo una adecuada detección de niños con infecciones invasivas, en particular neumonía, meningitis y sepsis, y el fortalecimiento de la red de laboratorios para la identificación de Streptococcus pneumoniae.
La validez de los datos está garantizada a través de un permanente control externo.
Se cumplieron los objetivos principales al lograr información sobre los serotipos de Spn relacionados con la enfermedad invasiva en niños, su sensibilidad a drogas antibióticas y los cambios temporales que pudieran ocurrir, mediante una evaluación continua(24-27).Através del análisis de los datos, la vigilancia continua permitió proponer conductas sobre aspectos terapéuticos y, en particular, evaluar el papel futuro de nuevas vacunas conjugadas. No es casual que el proyecto tuviera su origen en el grupo SIREVA de la OPS, cuya meta es el desarrollo de vacunas específicas que controlen las infecciones prevalentes con alta mortalidad en países latinoamericanos y del Caribe(28).
La edad media de los niños fue de 19 meses, el 69% de los casos incluidos pertenecía al grupo de menos de 2 años, con el 45% menores de 1 año. Estos grupos son los que concentran las tasas mayores de letalidad por infecciones invasivas como neumonía, meningitis y sepsis adquiridas en la comunidad. La vacuna polisacárida antineumocóccica 23-valente, en uso desde 1982, no genera respuesta inmunológica en niños menores de 2 años(29), lo que destaca la importancia del conocimiento epidemiológico de la enfermedad para la evaluación de las nuevas vacunas conjugadas en desarrollo, activas para ese grupo etario(30).La localización pulmonar (neumonía) de la enfermedad representó el mayor porcentaje de los casos, inclusive en losmenores de 2 años. En los países en desarrollo como Argentina, las infecciones respiratorias agudas (IRA), en especial neumonía, son causa reconocida de morbimortalidad en niños menores de 5 años.
El predominio significativo del serotipo 14, por lo general, estuvo relacionado con un clon originado en España/Francia, que también estuvo presente en otros países del Cono Sur como Brasil, Chile, Uruguay y Colombia(27,31).
Cuando se correlacionó con la edad, el serotipo 14 resultó prevalente en los niños menores de 2 años, al igual que lo observado para el serotipo 6A/B. Por el contrario, los serotipos 5 y 1 fueron frecuentes en los niños de 2 años o más.
El serotipo 23 F, que fue frecuente en México y en Colombia, tuvo escasa presencia en Argentina: 2,9%. Este serotipo, aislado a menudo en países europeos a principios de la década del 90, se diseminó con carácter epidémico en esos países y en Estados Unidos(32,33). Las manifiestas diferencias regionales en la distribución de los serotipos resaltan la importancia de sostener una vigilancia continua. En Colombia, por ejemplo, durante el desarrollo del estudio, se detectó la expansión del serotipo 5, sensible a penicilina pero resistente a cloranfenicol y tetraciclina(34). Es motivo de preocupación que más del 30% de los Spn presenten sensibilidad disminuida a penicilina y que el 50% de éstos muestren alto nivel de resistencia (CIM> 2 µg/ml), en relación con el tratamiento empírico inicial de los pacientes con otitis media aguda (OMA)(35) o meningitis(36). En estas localizaciones la resistencia se acompaña de falla terapéutica, porque la concentración alcanzada por los antibióticos betalactámicos es relativamente baja, no superando el nivel de las CIM de los Spn resistentes. El incremento de la resistencia observado desde fines de la década del 80 en países europeos, luego extendida a casi todo el resto del mundo, fue previamente comentado, detectándose la misma situación epidemiológica en los países latinoamericanos.
En Argentina, donde existen diferencias geográficas, sería importante que cada sitio o área tenga su propia información a través de la vigilancia continua.
Se han analizado los distintos factores de riesgo que se relacionan con la resistencia a penicilina. La neumonía como localización clínica y los Spn serotipo 14 fueron factores de riesgo sobre los que es difícil realizar acciones de intervención eficaces. La edad menor de 2 años fue otro factor de riesgo modificable, teniendo en cuenta el posible beneficio que podría obtenerse con vacunas conjugadas efectivas para nuestra población.Unfactor de riesgo detectado en otros estudios, potencialmente controlable, es el uso previo de antibióticos, en particular de lactámicos.
En relación con el uso de penicilina o ampicilina en el tratamiento de las neumonías neumocóccicas, la información disponible de estudios con diseño adecuado sugiere que estos antibióticos continúan siendo los esquemas empíricos iniciales electivos, independientemente de la severidad de la neumonía, de la presencia o no de derrame pleural y de la sensibilidad a esos antibióticos.
Los estudios de Tan en Pensilvania(37) y de Friedland y Klugman en el Hospital Soweto de Sudáfrica(38,39) corroboran esta impresión. En Argentina y Uruguay realizamos un estudio colaborativo, que incluyó a 274 niños de la base de datos del SIREVA con neumonía con aislamiento de Spn. Se pudo comprobar, a través de un modelo de análisis multivariado, que no existieron diferencias en la evolución de los parámetros de gravedad, ni en las tasas de fracaso terapéutico con penicilina que obligara a rotar a otro antibiótico, como así tampoco en la mortalidad, comparando el grupo con aislamiento sensible a la penicilina, con resistencia intermedia (CIM 0,12-1,0 µg/ml) o alta (CIM 2,0 µg/ml) (p <0,001)(40).
Un grupo de expertos del Centro de Control de Enfermedades (CDC) de Atlanta, Estados Unidos, publicó en abril del año 2000 un informe donde se analizaron todos los estudios relacionados con estos aspectos, llegando a la conclusión que mientras la CIM a penicilina de los neumococos no supere los 4 µg/ml (situación vigente en los países que participan del SIREVA), las neumonías podrían ser tratadas confiablemente con penicilina como esquema empírico inicial(41).
Es importante considerar que cuando bacterias con pared constituida por polisacáridos producen infecciones se requieren vacunas conjugadas similares a la lograda para Haemophilus influenzae tipo b, a los fines de modificar la respuesta de anticuerpos desde una respuesta T-independiente (sistema inmaduro en menores de 2 años) a T-dependiente.
De las múltiples vacunas ensayadas, la industria ha desarrollado tres conjugados neumocóciccos: 7-valente, 9-valente y 11-valente. El primero, constituido por siete serotipos de Spn, fue autorizado por la Administración Federal de Drogas (FDA) de Estados Unidos para ser utilizado en niños menores de 5 años y se encuentra disponible en la Argentina desde el año 2000. Los otros dos compuestos, 9 y 11-valentes, se encuentran en etapa de evaluación en distintos centros del mundo. Los datos del estudio SIREVA, mostraron una representatividad del 53,3% para los serotipos contenidos en la vacuna 7-valente, del 77,4% para la 9-valente y del 82,6% para la 11-valente. La representatividad de la vacuna 7-valente fue mayor en los menores de 2 años, debido a la menor frecuencia de los serotipos 1 y 5 en este grupo etario. Por último, cabe señalar que más del 90% de los serotipos resistentes a penicilina estuvieron representados en la vacuna heptavalente.
En Estados Unidos tal como fue informado en el estudio desarrollado por el grupo Kaiser Permanente del Norte de California, coordinado por el Dr. Steven Black y colaboradores(42) se observó que la respuesta inmunogénica era buena para los serotipos contenidos en la vacuna al finalizar la serie primaria y que la eficacia para prevenir casos de neumonía era mayor al 95%, en un área donde el 82% de los serotipos causales de la enfermedad estaban representados.
Estudios con estas características son necesarios para conocer la realidad epidemiológica de nuestros países y de acuerdo a ella elaborar las mejores estrategias aplicables a los programas de prevención. Es habitual que en Latinoamérica se definan políticas en salud sin contar con datos representativos de nuestra realidad, muchas veces utilizando informes de países desarrollados. Este trabajo, a nuestro criterio, representa un avance en esta dirección.
Agradecimientos
INEI-ANLIS "Dr. Carlos G. Malbrán": E. Chávez, C. Correa, G. López (Técnicos de laboratorio); Hospital Nacional de Pediatría "Dr. J. P. Garrahan", Buenos Aires: Dr. H. Lopardo; Hospital "Juan Pablo II", Corrientes: Dra. C. Candás; Hospital Gral. de Agudos "Dr. J. A. Fernández", Buenos Aires: Dra. S. Kauffman, Dra. S. Francioni; Hospital "Dr. E. Vera Barros", La Rioja: Dr. J. M Barrios, Dra. M. Romanazzi; Hospital Interzonal de Agudos "Evita", Provincia de Buenos Aires: Dres. L. Erica y E. Barrientos; Hospital "Rawson", Córdoba: Dra. A. Littvik; Hospital Regional "R. Carrillo", Santiago del Estero: Dra A. Fuster; Clínica Bazterrica, Buenos Aires: Dr. M. Boutureira; Hospital Privado de la Comunidad, Mar del Plata: Dra. M. Vallejo; Hospital Regional de Río Gallegos: Dra. W. Krause; Hospital Misericordia, Córdoba: Dra. C. Nóbile; Laboratorio de Salud Pública, Jujuy: Dra. M. R. Pizarro; Hospital "Bouquet Roldán", Neuquén: Dra. S. Brasili; Hospital Vélez Sarsfield, Buenos Aires: Dra. S. Manganello, Dra. M. Escobar; Hospital "Juan D. Perón", Salta: Dra. E. Aguirre, Dra. A. Brú; Hospital Zonal de Cipolletti: Dra. C. Carranza; Hospital Regional de Río Grande: Dra. N. Salazar; Hospital "Dr. A. Posadas", Provincia de Buenos Aires: Dra. G. Peluffo; Hospital Interzonal "San Juan Bautista", Catamarca: Dra. V. David.
Referencias
1. Infecciones respiratorias agudas en las Américas. Bol Epidemiol OPS 1995; 16 (4):1-5. [ Links ]
2. Benguigui Y, López Antuñano FJ, Schmunis G, Yunes J. Infecciones respiratorias en niños. Serie HCT/AIEPI-1. OPS/OMS, 1999. [ Links ]
3. Boletín Epidemiológico de OPS. Infecciones respiratorias agudas en las Américas 1995; 16 (4):1-5. [ Links ]
4. Ruvinsky R, Balanzat A. Neumonías bacterianas y virales. En: Benguigui Y, López Antuñano FJ, Schmunits GM, Yuñez J. Infecciones respiratorias en niños. OPS/OMS, 1997:215-249.
5. Jkolhede CL, Chew FJ, Gadomsky AM, Marroquin DP. Clinical trial of vitamin A as adjuvant treatment for lower respiratory tract infections. J Pediatr 1995; 126:807-12. [ Links ]
6. Appelbaum PC. Antimicrobial resistance in Streptococcus pneumoniae: an overview. Clin Infect Dis 1992; 15:777-83. [ Links ]
7. Smith AM, Klugman KP. Three predominant clones identified within penicillin-resistant South-African isolates of Streptococcus pneumoniae. Microb Drug Resist 1997; 3 (4):385-9. [ Links ]
8. Baquero F. Pneumococcal resistance to betalactam antibiotics: A global overwiew. Microb Drug Resist 1995; 1:115-120. [ Links ]
9. Liñares J, Tubau F, Domínguez MA. Antibiotic Resistance in Streptococcus pneumoniae in Spain: An overview of the 1990s. En: Tomasz A (Ed). Streptococcus pneumoniae: Molecular biology & mechanisms of disease. N. York: Rockefeller University, 2000:399-407.
10. Klugman KP. Pneumococcal resistance to antibiotics. Clin Microbiol Rev 1990; 3:171-96. [ Links ]
11. Trupi J, Hupkova H, Appelbaum PC, Jacobs MR. The incidence of penicillin-resistant pneumococci in the Slovak Republic. Pneumococcus Study Group. Chemotherapy 1997; 43 (5):316-22. [ Links ]
12. Song JH, Lee NY, Ichiyama S, Yoshida R, Hirikata Y, Fu W, et al. Spread of drug-resistant Streptococcus pneumoniae in Asian countries. Clin Infect Dis 1999; 28 (6):1206-11. [ Links ]
13. Doern GV, Pfaller MA, Kugler K, Freeman J, Jones RN. Prevalence of antimicrobial resistance among respiratory tract isolates of Streptococcus pneumoniae in North America 1997: results from the SENTRY antimicrobial surveillance program. Clin Infect Dis 1998; 27 (4):764-70. [ Links ]
14. Fenoll A, Lado I, Vicioso D, Perez A, Casal J. Evolution of Streptococcus pneumoniae serotypes and antibiotic resistance in Spain: update (1996-99). J Clinc Microbiol 1998; 36 (12):3447-54. [ Links ]
15. Sniadack DH, Schwartz B, Lipman H. Potential interventions for the prevention of childhood pneumonia: Geographic and temporal differences in serotype and serogroup distribution of sterile site pneumococcal isolates from children: Implications for vaccine strategies. Pediatr Infect Dis J 1995; 14:503-10. [ Links ]