Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
Compartir
Revista de la Sociedad Boliviana de Pediatría
versión On-line ISSN 1024-0675
Rev. bol. ped. v.43 n.2 La Paz jun. 2004
ARTICULO ORIGINAL
Biopsia renal percutanea experiencia en el Hospital Materno Infantíl - Caja Nacional de Salud
Percutaneous renal biopsy experience in the Hospital Materno Infantil Caja Nacional de SaludDrs.: Marcos Saldaña Imaña*, Martha Calderón Zelaya**
* Pediatra Nefrólogo Infantil, Hospital Materno Infantil CNS
** Jefe del Servicio de Patología, Hospital Materno Infantil CNS
Correo electrónico:saldanay@caoba.entelnet.bo
Dirección: Hospital Materno Infantil - CNS; Piso 10. Sala de Nefrología
Resumen
Objetivo: mostrar la experiencia y seguridad de la biopsia renal percutanea en el diagnóstico de las enfermedades glomerulares del Hospital Materno Infantil de la Caja Nacional de Salud.
Material y Método: retrospectivo, descriptivo (serie de casos) longitudinal, sobre nueve biopsias renales percutaneas de riñón nativo en el periodo agosto 2003 y febrero 2004 en pacientes con síndrome nefrotico primario corticoresistente, con insuficiencia renal, mayores de 10 años, con hematuria y/o síndrome nefrótico secundario; hematuria con proteinuria; síndrome nefrítico con insuficiencia renal o asociado a síndrome nefrotico. Cada paciente tuvo examen clínico, laboratorial y ecografico antes y después de la biopsia.
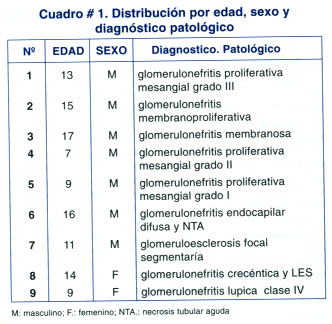
Resultados: predomino el sexo masculino (77.7%), edad promedio 12.3 años y mediana 13 años. Los patrones histológicos fueron: glomerulonefritis proliferativa mesangial (3) glomerulonefritis lupica (2), glomeruloesclosis focal y segmentaría (1), glomerulonefritis endocapilar difusa con necrosis tubular aguda (1), glomerulonefritis membranosa (1), glomerulonefritis membranoproliferativa (1). Tres pacientes con insuficiencia renal correspondieron a glomerulonefritis proliferativa mesangial grado III, glomerulonefritis proliferativa endocapilar con necrosis tubular aguda y glomerulonefritis lupica con semilunas. Dos pacientes presentaron complicaciones menores y ninguno complicación mayor. Cinco pacientes recibieron sedación analgesia.
Conclusión: La biopsia renal es un medio de diagnóstico seguro cuya indicación estará basada en la sospecha clínica a la luz de las pruebas complementarias realizadas.
Palabras Claves:
Rev Soc Bol Ped 2004; 43 (2): 73-6: biopsia renal, glomerulopatia, síndrome nefrotico, síndrome nefrítico, hematuria.
Abstract
Objective: to show the experience and security of percutaneous renal biopsy in the diagnosis of glomerulophaties of the Hospital Materno Infantil of the Caja Nacional de Salud.
Material and Method: retrospective, descriptive (series of cases) longitudinal, about nine percutaneous renal biopsies of native kidney in the period August 2003 and February 2004 in patient with primary nephrotic syndrome steroid resistant, with renal failure, older than 10 years, with haematuria and/or secondary nephrotic syndrome; haematuria with proteinuria; nephritic syndrome with renal failure or associated to nephrotic syndrome. Each patient had clinical exam, blood chemistry and renal ultrasonography before and after the biopsy.
Results: masculine sex (77.7%), age average 12.3 years and medium 13 years. The histopathology was: proliferative mesangial glomerulonephritis (3) lupus glomerulonephritis (2), focal and segmental glomerulosclerosis (1), and proliferative diffuse endocapillary glomerulonephritis with acute tubular necrosis (1), membranous glomerulonephritis (1) and membranoproliferative glomerulonephritis (1). Three patients with renal failure corresponded to proliferative mesangial glomerulonephritis grade III, proliferative endocapillary diffuse glomerulonephritis with acute tubular necrosis and lupus glomerulonephritis with crescents. Two patients presented minor complications and none serious complication. Five patients received sedation - analgesia.
Conclusion: The renal biopsy is a secure procedure for diagnosis whose indication will be based on the clinical suspicion by the light of the complementary tests.
Key words:
Rev Soc Bol Ped 2004; 43 (2): 73-6: renal biopsy, glomerulopathies, nephrotic syndrome, nephritic syndrome, haematuria.
Introducción
La realización de biopsia renal (BR) permitió junto con la terapia de sustitución renal (diálisis y transplante) el surgimiento de la nefrología pediátrica como subespecialidad en la década de los sesenta. La BR percutanea es la obtención de tejido renal (corteza) por punción en región lumbar, técnica originalmente descrita por Ball en 1934. Se mejoró su eficiencia y redujo el riesgo de complicaciones al asociarse la utilización de ultrasonido, el empleo de agujas de punción diseñadas para este fin y la inspección inmediata del material biopsiado que asegura la obtención de una muestra de tejido adecuada.(1,2)
El objetivo es mostrar la seguridad y experiencia de la biopsia renal percutanea en el diagnóstico de las enfermedades glomerulares en el Hospital Materno Infantil de la Caja Nacional de Salud.
Material y método
Es un estudio descriptivo (serie de casos), retrospectivo, longitudinal, realizado en el Hospital Materno Infantil de La Paz dependiente de la Caja Nacional de Salud. La muestra correspondió a nueve biopsias de riñón nativo (primera biopsia en cada paciente) entre agosto 2003 y febrero 2004.
Las indicaciones de BR fueron: hematuria con proteinuria significativa, síndrome nefrotico en mayores de 10 años de edad, síndrome nefrotico corticoresistente, síndrome nefrotico con insuficiencia renal, síndrome nefrítico con insuficiencia renal, síndrome nefrítico / nefrotico, síndrome nefrotico secundario. Se consideraron contraindicaciones para realizar BR: riñón único, discrasia sanguínea, hipertensión arterial, sepsis urinaria, anormalidad urológica, riñón displásico/hipoplasico e insuficiencia renal crónica terminal.
Cada BR se realizo por punción percútanea, con aguja: Tru-Cut descartable, en riñón izquierdo, bajo control ecografico, en quirófano, con sedación o anestesia general más anestesia local con lidocaina al 2%.
Previo a cada procedimiento se realizó examen clínico completo, ecografía renal, biometría hematica, pruebas de coagulación, creatinina y nitrógeno ureico serico y examen general de orina. La muestra obtenida fue observada en fresco por microscopia para verificar su representividad. Posterior a la BR se realizó control ecografico y de hematocrito / hemoglobina a las 8 horas del procedimiento y, durante 24 hrs. se observo la orina para evaluar presencia de hematuria macroscopica. En ausencia de complicaciones se dio alta hospitalaria a las 24 hrs.
La función renal se valoro por calculo de la velocidad del filtrado glomerular (VFG) de acuerdo a la formula de Schwartz: K x talla / creatinina plasmática (K = 0.55 (1-13 años); 0.7 (varón > 13 años); 0.55 (mujer > 13 años)) se estableció insuficiencia renal en aquellos pacientes con VFG menor a 80 ml/min./1.73 m2 de superficie corporal.(3,4). Se considero proteinuria significativa mayor 4 mg/m2/hora y proteinuria en rango nefrotico mayor o igual a 40 mg/m2/hora.
El nefrólogo explico el procedimiento al niño en presencia de los padres, 24 horas antes, obteniendo el consentimiento informado de los últimos. La recolección de información se realizo de la historia clínica y el cuaderno de registro de BR. Cada muestra fue valorada por microscopia óptica en sesión conjunta con el Servicio de Patología.
La presencia de complicaciones se baso en los hallazgos post BR de: hematuria macroscópica con duración mayor a 24 hrs., hematoma inmediato o en las primeras 24 hrs., dolor intenso definido por requerimiento de analgésico intravenoso o por duración mayor de 24 hrs., descenso del hematocrito mayor al 5% de los valores básales a las 8 hrs.del procedimiento y requerimiento de transfusión.
Se definió complicación menor aquella que no requirió intervención médica para su corrección, con remisión espontánea y sin secuela y, complicación mayor aquella que requirió intervención quirúrgica y/o presento secuela.
Resultados
En relación a variables demográficas, predomino el sexo masculino con 77.75%, la edad promedio fue 12.33 años (DS 3.39 años) con una mediana de 13 años.
La relación de los nueve casos se encuentra en el cuadro # 1.
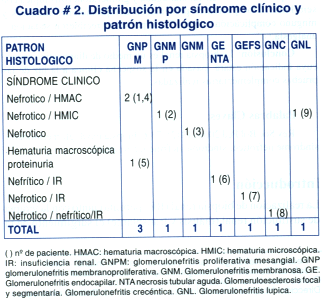
Por la presentación clínica seis pacientes correspondieron a síndrome nefrotico (66.6 %), con hematuria (4) e insuficiencia renal (IR) (1); síndrome nefrítico más IR (1), síndrome nefrotico/nefrítico (1) y hematuria macroscopica recurrente con proteinuria (1). Ocho de los pacientes tuvieron hematuria asociada (88.8 %) (Ver cuadro # 2).
Tres pacientes tuvieron IR (33.3 %) y de acuerdo al diagnóstico histopatológico correspondieron a: glomerulonefritis proliferativa mesangial grado III, glomerulonefritis proliferativa endocapilar con necrosis tubular aguda y glomerulonefritis crecéntica secundaria a lupus eritematoso sistémico (LES), respectivamente (Ver cuadro # 3).
Un paciente presento hematuria macroscópica post BR que remitió el sexto día sin requerir transfusión y, otro paciente tuvo dolor que requirió analgesia endovenosa que mejoró en 24 hrs.
La BR se realizo en cinco pacientes bajo sedacion y en tres con anestesia general, estos últimos presentaron ansiedad y odinofagia, que remitieron en las primeras 24 hrs.
Discusión
La amplia diferencia en la incidencia de enfermedad glomerular en estudios de BR acorde al grupo poblacional estudiado puede estar influida por exámenes de cribaje utilizados en la detección de pacientes asintomáticos, en el envío selectivo de pacientes a tercer nivel de atención o los criterios de BR utilizados.(5)
Es conocido que el síndrome nefrotico secundario a enfermedad de cambios mínimos es la patología glomerular primaria mas frecuente en la edad pediátrica altamente corticosensibles. Las indicaciones de BR en el síndrome nefrotico son: niños menores de 1 año y mayores 6 años, aunque dependiendo la serie considerada el limite superior podrá llegar a los 16 años. La BR está indicada si el síndrome nefrotico se asocia a dos o más características clínicas inusuales (hipertensión, hematuria o manifestaciones extrarenales) y/o alteraciones de laboratorio (función renal anormal, hipocomplementemia) o corticoresistencia. En relación a los pacientes con corticodependencia o recaídas frecuentes es controvertida la BR antes o después de terapia alquilante asociada, aunque el 60% de nefrólogos pediatras americanos prefieren la biopsia antes de iniciar dicha opción terapeutica.(5,6)
La nefropatia IgA descrita por Berguer y Hinglais en 1968 es la glomerulonefritis primaria más frecuente, se caracteriza por hematuria macroscópica recurrente o microscópica persistente/ intermitente en coincidencia con infecciones agudas virales de vías aéreas respiratorias superiores o cuadros enterales agudos; se asocia a sedimento urinario anormal y/o proteinuria que traduce la afectación de la membrana glomerular. La indicación de BR se establece por la aparición de hipertensión arterial, proteinuria o deterioro de la función renal. El diagnóstico queda establecido con la microscopia de inmunofluoresencia. Hoy se conoce que la hipertensión arterial, la hematuria microscópica persistente, la proteinuria mayor a 1 g/24 hrs. y el deterioro de la función renal son predictores de una pobre sobrevida renal, evolucionando a insuficiencia renal el 20 a 50% de los pacientes.(7)
Tres pacientes de la serie (casos 1,4,5) presentaron cuadro evolutivo de hematuria, dos de ellos con evolución mayor a 3 años (casos 1 y 4) y el otro de un año (caso 6) en ausencia de datos clínicos o laboratoriales de LES, púrpura de Sholein Henoch o hepatopatia; la indicación de BR fue la aparición de proteinuria en los tres, mas insuficiencia renal en uno; todos con un patrón histológico sugerente, de acuerdo a la clasificación del Southwest Pediatric Nephrology Study Group de nefropatia IgA (grado I con glomérulos normales, grado II hipercelularidad mesangial y el grado III hipercelularidad más proliferación focal y segmentaría, semilunas y esclerosis)(8) El diagnóstico de nefropatia IgA es probable en estos tres casos, sin embargo será la disponibilidad de inmunofluorecensia que permitirá tener la certeza en el diagnóstico de esta entidad.
La nefropatia lupica (NL) es la causa más frecuente de morbimortalidad en LES, se expresa hasta en 70% de los casos, aunque > 90% pueden mostrar lesiones objetivas a la microscopia. La NL puede ser superponible a la afectación glomerular de otras formas de glomerulonefritis e inclusive se asocia a enfermedad tubular en 50% de casos. La forma histológica mas frecuente es la clase IV (glomerulonefritis proliferativa difusa) 64 %, de acuerdo a la clasificación de la Organización Mundial de la Salud la expresión clínica de las clases III y IV son superponibles (hematuria, proteinuria, síndrome nefrotico e hipertensión arterial).(9) En general no hay necesidad de BR en pacientes con sedimento urinario activo (cilindruria, hematuria), evidencias clínica y serologica de LES, ya que la mayoría de estos casos tienen un patrón histológico correspondiente a lesión tipo IV. De modo que la indicación de biopsia renal en el LES se da cuando las manifestaciones renales son leves (proteinuria leve y hematuria), el síndrome nefrotico no muestra actividad en el sedimento, hay manifestaciones claras de enfermedad glomerular o el diagnostico de LES es incierto. Situaciones en que el examen histopatológico podrá mostrar lesiones leves que requerirán tratamiento menos agresivo o llegar a un diagnóstico más preciso.(10) En la serie que presentamos ambos pacientes tuvieron diagnostico incierto de LES por serología, pero posteriormente fueron confirmados.
A partir de 1970 se publicaron 10 series de biopsias renales percutaneas en población adulta reportándose un total de 6833. Las complicaciones mayores fueron: muerte, 0.14% fístula arterio-venosa, 1.1% hematomas, 0.24%, infecciones graves en 0.23 %.; la tasa de complicación grave fue 1.9%.(1) En relación a la población pediátrica Dodge y col reportaron una mortalidad del 0.12% sobre 4000 BR; en relación a complicaciones 0.8% requirió transfusión, 0.1% nefrectomía y 0.4% presento hematoma perirenal. Utilizando análisis de regresión logística se encontró que la creatinina basal es un factor predictivo de complicación, estableciéndose que pacientes con creatinina mayor o igual 5.0 mg/dl tienen 2.3 veces más riesgo de sangrado.(12) La hematuria macroscópica posterior a BR es la complicación mas frecuente (4 y 9%), requiriendo transfusión un 3%; Karafin (1970) reporto hematuria macroscópica transitoria en 22%.(11) En la serie que presentamos un paciente con diagnóstico de síndrome nefrotico corticoresistente, insuficiencia renal y examen histopatológico de glomeruloesclerosis focal y segmentaría tuvo hematuria post BR con resolución espontánea de la hematuria y sin indicación de transfusión.
En esta serie ningún paciente presento hematoma, se evalúo por ecografía post BR, este es un método efectivo para la detección de los mismos aunque el dolor abdominal puede ser sugestivo de hematoma intra o perirenal y la frecuencia es mas elevada si la evaluación se realiza por tomografía computarizada (10.9% - 26%). Simckes y col. encontraron diferencia en la incidencia de hematoma en relación al tipo de aguja utilizado: 54% con la aguja de Franklin-Vin-0Silverman, 41% con pistola de biopsia automática y 15% con aguja Tru-Cut. Estudios previos mostraron que un hematocrito estable 6 horas posteriores al procedimiento con un descenso menor a 5% es un predictor de bajo riesgo de sangrado.(11, 13-14)
Cada vez se utiliza con mayor frecuencia la sedación y analgesia intravenosa, que provocan un estado de tolerancia para procedimientos displacenteros manteniendo adecuada función cardiorrespiratoria y la capacidad de responder a ordenes verbales y/o estímulos táctiles(17), con eficiencia en el tiempo de recuperación pero variable en relación a la asociación de sedantes (solo con propofol 20 minutos). La frecuencia de efectos secundarios es del 17%.(15,13) Todos los pacientes de la serie recibieron sedación / analgesia con propofol en asociación con otros sedantes (ketamina) sin efectos secundarios (depresión respiratoria o hipotensión transitoria). Los tres pacientes bajo anestesia general presentaron ansiedad y odinofagia con un periodo de recuperación mas prolongado. La anestesia general esta indicada en menores de 4 años, pacientes críticos o de acuerdo a una valoración individual en cada caso.(2,16)
El manejo del dolor y la ansiedad en procedimientos diagnósticos efectuados en niños fuera del quirófano ha progresado en los últimos años, situación que deberá estar acorde a las políticas, infraestructura y recursos humanos de cada hospital, aunque es evidente la disminución en costos.(15) Sin embargo independientemente del ambiente utilizado la monitorización y la analgesia intravenosa hace necesaria la participación del anestesiólogo. Existen centros donde el alta hospitalaria se otorga el mismo día del procedimiento en ausencia de complicaciones sin embargo es nuestra política acorde a la experiencia adquirida otorgarla a las 24 hrs. garantizando el reposo necesario.(2, 11,18)
Debe considerarse a la biopsia renal como una herramienta segura y efectiva para el diagnóstico y manejo de enfermedades renales cuya tasa de complicaciones no es distinta a otros procedimientos invasivos (catéteres subclavios 1.03%, panendoscopia diagnostica 1.71%, biopsia hepática 2.8% y anestesia general en pacientes de riesgo 2 ASA 0.59%).(13)
Los métodos de localización renal y la experiencia en el procedimiento han convertido a la BR en un medio de diagnóstico seguro, cuya indicación esta basada en la sospecha clínica a la luz de las pruebas complementarias realizadas por una nefropatia en cuestión; cumple con los criterios fundamentales de permitir un diagnóstico más específico y que de este derive un tratamiento que de otra manera no se administraría al paciente, o para la valoración pronostica; la demanda de este procedimiento con las indicaciones adecuadas permitirá disponer de inmunofluorescensia, para alcanzar diagnósticos mas precisos.
Agradecimiento: a la Dra. Ma. Lucrecia Postigo, medico radiólogo ecografista, y al servicio de anestesiología por el apoyo en la realización de todos los procedimientos.
Referencias
1. Gonzáles ML, Chew-Wong A, Soltero L, Gamba G, Correa Rotter R. Biopsia renal percutánea, análisis de 26 años: tasa de complicaciones y factores de riesgo. Rev Invest Clin 2000; 52:125-31. [ Links ]
2. Gauthier GB, Mahadeo SR, Trachtman H. Techniques for percutaneous renal biopsies. Pediatr Nephrol 1993; 7: 457-63 [ Links ]
3. Hellerstein S, Alon U, Warady AB. Creatinine for estimation of glomerular filtration rate. Pediatr nephrol 1992; 6: 507-11 [ Links ]
4. Atiyeh AB, Dabbagh S, Gruskin AB. Evaluation of renal function during childhood. Pediatric in review 1996; 5: 175-80 [ Links ]
5. Benítez LO, Fuentes AJ, Pérez BI, Cuervo CR, Valdez SA. La biopsia renal en el diagnóstico de las glomerulopatias. Rev. Cubana Med 2002;4:87-92 [ Links ]
6. Gulati S, Sharma PA, Sharma RK, Gupta A, Gupta RK. Do current recommendations for kidney biopsy in nephritic syndrome need modifications. Pediatr Nephrol 2002; 17: 404-8 [ Links ]
7. Donadio VJ, Grande PJ. IgA Nephropathy NEJM. 2002; 347: 738-48. [ Links ]
8. Ariceta G, Gallego N, López-Fernández Y, Vallo A, Quintela M, Rodríguez J. Pronóstico en la vida adulta de la nefropatia IgA diagnosticada en la edad pediátrica. Med Clin 2001; 116: 361-4 [ Links ]
9. Bagdanovic R, Nikolic V, Pasic S, Dimitrijevic J, Lipkovska J, Marinkovic EJ, et al. Lupus nephritis in childhood: a review of 53 patients followed at a single center. Pediatr Nephrol 2004; 19: 36-44. [ Links ]
10. Cobo CM. Afectación renal en las enfermedades sistémicas.. En: Sellares VL, Torres RA, Hernández MD, Ayus JC, eds. Manual de nefrología. 2da ed. Madrid. Elsevier. 2002.p.141- 3 [ Links ]
11. Simckes MA, Blowey LD, Gyves MK, Alon US. Success and safety of same day kidney biopsy in children and adolescents. Pediatr Nephrol 2000; 14: 94652 [ Links ]
12. Whittier WL, Korbet SM. Timing of complications in percutaneous renal biopsy. J Am Soc nephrol 2004;15:142-7 [ Links ]
13. Ori Y, Neuman H, Chagnac A, Siegal A, Tobar A, Itkin M, Gafter U, Korzets A. Using the automated biopsy gun with real-time ultrasound for native renal biopsy. Isr Med Assoc J 2002; 4: 698-701 [ Links ]
14. White HR, Poole C. Day care renal biopsy. Pediatr Nephrol 1996; 10: 408-11 [ Links ]
15. Ronco MR, Castillo MA, Carrasco J, Carrasco C, Parraguez TR, Zamora ZM, Rodríguez CJ. Sedación y analgesia para procedimientos pediátricos fuera del pabellón. Rev Chil Pediatr 2003;74:171-8 [ Links ]
16. Blake KD, Madden S, Taylor BW, Rees L. Psychological and clinical effects of renal biopsy performed using sedation. Pediatr Nephrol 1996;10: 693-5 [ Links ]
17. Costa C, Ratto V, Sandoval M, Lascar E, Canepa C. Sedación y analgesia vía oral en biopsia renal percutanea en niños. Rev Nefrol Dial y Traspl 2003; 23:145-8 [ Links ]
18. Conley BS. Renal biopsy in the 1990s. Pediatr Nephrol 1996; 10:412-3 [ Links ]