Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Sociedad Boliviana de Pediatría
versión On-line ISSN 1024-0675
Rev. bol. ped. v.42 n.2 La Paz jun. 2003
ACTUALIZACIÓN
Fascitis necrosante
Necrotizing fasciitis
Dr. Ricardo Arteaga Bonilla*, Dr. Ricardo Arteaga Michel**
* Jefe del Servicio de Infectología. Hospital del Niño "Dr. Ovidio Aliaga Uría". La Paz - Bolivia
** Residente de Cirugía Pediátrica. Hospital "Roberto Del Río". Universidad de Chile, Santiago - Chile
Introducción
El término de fascitis necrosante (FN) ha sido descrito el año 1950 haciendo referencia a placas de gangrena localizadas en piel y tejido celular subcutáneo, sobre la superficie de la fascia. En la actualidad el padecimiento se define como una infección progresiva de tejidos blandos, altamente destructiva que provoca necrosis de piel, grasa subcutánea y fascia(1). Debido al carácter devastador de la enfermedad el diagnóstico y tratamiento deben ser precisos y oportunos, porque de otra forma la destrucción de los tejidos puede ser tan extensa que demandaría mucho tiempo en su recuperación y elevada mortalidad.
No obstante el incremento de casos en los últimos años la FN continúa siendo una enfermedad infrecuente; la incidencia en adultos ha sido cuantificada en 0.4 casos por 100.000 habitantes, en tanto que en niños alcanza a 0.08 por 100.000 habitantes(2,3), con una mortalidad estimada en 73% en las formas graves(1), aunque esta cifra sufre variaciones dependiendo de la edad (en niños 18%)(3) y situaciones comórbidas (diabetes, insuficiencia renal crónica, conectivopatías, etc)(4).
Existen muchas condiciones predisponentes en la FN; sin duda cualquier entidad clínica que curse con inmunodepresión constituye el mejor escenario para desarrollar la enfermedad, en niños son comunes las heridas post-quirúrgicas, traumatismos, diabetes mellitus, laceraciones, picaduras de insecto y otras como desnutrición y varicela, esta última representa un terreno óptimo para desencadenar la enfermedad(3).
Tipos de fascitis necrosante
Existen varias clasificaciones, sin embargo resulta muy útil aquella que categoriza la infección desde el punto de vista microbiológico; en el Tipo I (polimicrobiana) interviene al menos un agente anaeróbico (los más comunes Bacteroides, Clostridium y Peptostreptococcus spp.) en combinación con uno ó más especies de anaerobios facultativos como Streptococcus no del Grupo A y enterobacterias (Escherichia coli, Klebsiella, Proteus). Pseudomonas aeruginosa rara vez está presente. En el Tipo II el microorganismo responsable es Streptococcus pyogenes (SP), sólo ó en combinación con Staphylococcus aureus(5). Desde el punto de vista de la rapidez con que se presenta la FN se clasifica en fulminante, aguda y subaguda(6); en la primera la enfermedad es rápidamente progresiva y comúnmente conlleva a estado de choque; en esta forma de presentación Streptococcus pyogenes es el microorganismo habitual(7). En la aguda los síntomas se instalan en varios días comprometiendo extensas áreas de piel, mientras que en la forma subaguda los signos de infección se agravan en varias semanas afectando sólo zonas limitadas; en ambas presentaciones Streptococcus Grupo C y G pueden estar involucrados(7).
En los últimos años se ha integrado un nuevo agente etiológico del grupo de las vibrionaceas, el Vibrio vulnificus, este microorganismo es contraído por contacto de las lesiones erosivas en piel con peces y aguas marinas, es altamente agresivo y letal en el 100% de casos de no ser reconocido y tratado oportunamente(8).
Signos y síntomas
La infección afecta cualquier sitio del organismo. En un estudio publicado por Fustes-Morales y col. en 39 niños encontró que no existe predisposición por el sexo; el 77% de las lesiones son únicas y las extremidades son las más afectadas (54%); la condición preexistente más común fue desnutrición (36%) y el factor desencadenante varicela (33%)(3). La localización de la enfermedad esta íntimamente relacionada con la mortalidad, sin duda las lesiones en cabeza, cara ó tronco son de mayor gravedad.
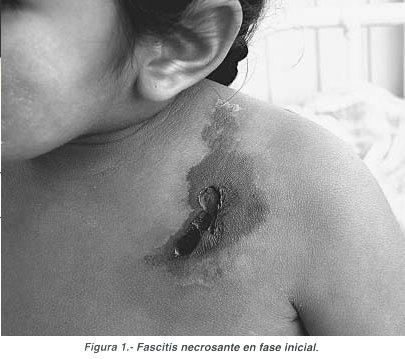
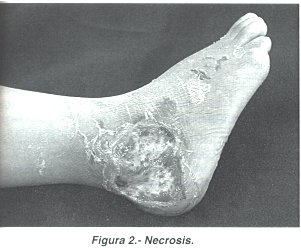
En los estadios iniciales la piel presenta placas descoloridas con márgenes indefinidos, edema y signos de linfangitis. Los pacientes manifiestan dolor importante, generalmente desproporcionado con la apariencia de la lesión; en esta etapa es fácil confundir con celulitis. En los casos agudos, dos a tres días después, la infección progresa formando una placa eritematosa que posteriormente se torna de color púrpura ó negruzco con áreas bulosas sobre la superficie (Fig 1), instancia en que se inicia el proceso necrótico francamente devastador (Fig 2).
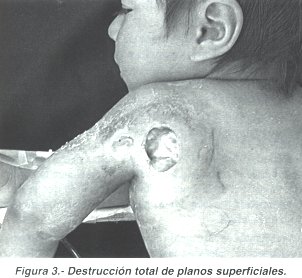
En este momento de la enfermedad y de no instaurarse tratamiento adecuado, las lesiones progresan hasta dejar descubierto el plano muscular que funciona como una barrera protectora que evita la diseminación de la infección (Fig 3).
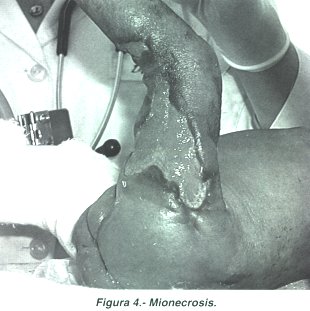
En ocasiones cuando la enfermedad progresa invade músculo provocando mionecrosis (Fig 4).
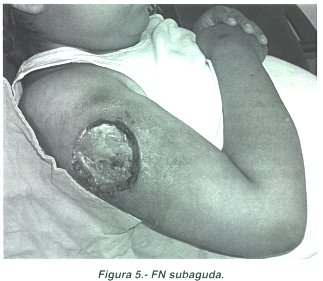
En la forma subaguda el curso de la enfermedad lleva algunas semanas; es el caso de una escolar de 12 años con lupus eritematoso sistémico tratada con esteroides, quien a lo largo de 2 meses presentó gran destrucción de tejido subcutáneo (Fig 5).
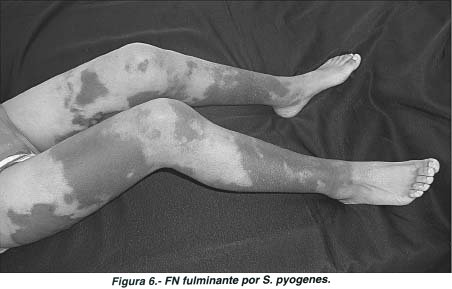
Cuando la presentación es fulminante (Streptococcus pyogenes) rápidamente se instala bacteremia y síndrome de choque tóxico, como muestra la fotografía de una paciente de 14 años de edad quien en menos de 48 horas diseminó la lesión en ambas extremidades inferiores y falleció por choque tóxico (Fig 6).
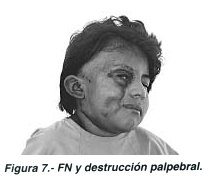
La FN localizada en cara tiene un pronóstico desalentador desde el punto de vista estético y funcional, ya que las secuelas pueden ser irreparables, tal el caso de un niño de tres años donde la infección destruyó ambos párpados del lado derecho de la cara (Fig 7).
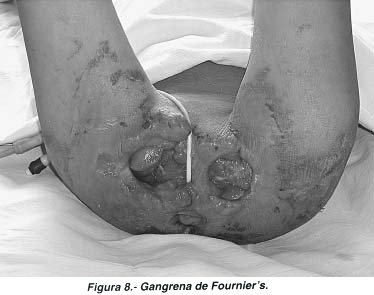
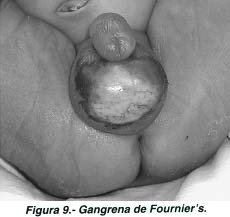
Finalmente, la variedad Gangrena de Fournier's cuyo origen es polimicrobiano, afecta generalmente al sexo masculino y las lesiones pueden estar confinadas a escroto ó extenderse a periné, pene o vulva y pared abdominal (Fig 8 y 9).
Se trata de una infección rara en extremo, de pronóstico muy delicado, generalmente relacionada con traumatismos e infecciones locales, parafimosis, extravasación de orina periuretral y cirugía de la región (circuncisión, herniorrafia)(5).
Fisiopatología
Una vez que los microorganismos irrumpen el tejido subcutáneo y la fascia liberan toxinas y enzimas. Las enzimas del Streptococcus pyogenes denominadas factor antifagocítico (proteína M y ácido hialurónico), así como los productos que facilitan la destrucción de tejidos (estreptolisina O y S) provocan licuefacción del material hematopurulento existente en la zona de inflamatoria (DNAasa, streptoquinasa, proteinasa) y digieren el tejido conectivo (hialuronidasa), permitiendo rápida diseminación de la infección sobre los planos tisulares(9). La FN Tipo II está asociada a exotoxinas pirogénicas (A, B, C, factor mitógeno y superantígeno) del SP; el superantígeno estimula la proliferación de linfocitos T y macrófagos quienes son responsables de la producción de citoquinas (factor a y b de necrosis tumoral, IL-6, IL-1b), las que finalmente son responsables del daño tisular y choque(10,11).
Se han notificado casos aislados e incluso estudios de casos-control implicando a los antiinflamatorios no esteroideos con infecciones severas por SP, sin embargo no se ha establecido con certeza el rol definitivo de estos fármacos en FN ó síndrome de choque tóxico(12).
Diagnóstico
Debido al carácter altamente invasor de la enfermedad es imprescindible el reconocimiento temprano mediante la observación cuidadosa de la zona afectada, recordando que la región comprometida provoca dolor intenso, desproporcionado al aspecto de la lesión.
Los reactantes de fase aguda casi siempre se encuentran alterados (leucocitos, velocidad de sedimentación globular, PCR); debe practicarse tinción Gram y cultivo por aspiración (para gérmenes aerobios y anaerobios) de la placa inflamatoria, flictenas ó material purulento; en caso de encontrar datos de compromiso sistémico, hemocultivos.
El estudio radiológico permite observar gas intralesional cuando hay participación de anaerobios; el ultrasonido es útil, pero son más la tomografía computarizada ó resonancia magnética(13,14). La confirmación diagnóstica se logra mediante estudio histopatológico(15).
Tratamiento
Las medidas más efectivas para disminuir la mortalidad consisten en diagnosticar precozmente la enfermedad, la terapia antimicrobiana y desbridamiento quirúrgico. Muchos pacientes requieren asistencia en terapia intensiva debido a problemas hemodinámicos y falla multiorgánica; recordar que aproximadamente el 50% de las fascitis Tipo II cursan con choque tóxico(9), cuadro altamente letal si no se diagnostica a tiempo.
Debido a la etiología polimicrobiana de la FN Tipo I el tratamiento antibiótico debe basarse en el Gram, cultivo y sensibilidad; en tanto no se conozca el resultado bacteriológico, dirigir la terapia inicial contra anaerobios, enterobacterias y cocos Gram positivos, por tanto la asociación ampicilina ó ampicilina-sulbactam y clindamicina ó metronidazol están recomendados. En los pacientes previamente hospitalizados ó quienes recibieron antimicrobianos con antelación, resulta conveniente ampliar el espectro contra Gram negativos, sustituyendo ampicilina por ticarcilina-clavulanato ó ciprofloxacina(16).
La FN Tipo II debe tratarse con penicilina G intravenosa a dosis altas (400.000 UI/kg/d); en escolares y adolescentes incluso puede emplearse dosis mayores (20 millones). En todos los casos se recomienda asociar clindamicina 25 a 40 mg/kg/d; se conoce que este antimicrobiano suprime la producción de toxinas y facilita la fagocitosis del Streptococcus pyogenes por inhibición de la síntesis de proteína-M17. Al comparar la efectividad entre penicilina versus penicilina-clindamicina, se ha visto que los pacientes tratados con esta combinación evolucionan mejor (83% Vs. 14%, P=0.006)(18).
La meta inicial de la cirugía es establecer el diagnóstico de FN y el desbridamiento exhaustivo de la zona comprometida. Dado el carácter altamente destructivo de la enfermedad, se recomienda reexplorar 24 horas después de la primera intervención y repetir el procedimiento cuantas veces sea necesario.
Existen casos reportados y un estudio controlado sugiriendo que la inmunoglobulina intravenosa (1 a 2 g/kg una vez al día) sería muy beneficiosa en el tratamiento del síndrome de choque tóxico; el mecanismo de acción es muy complejo, pero se sabe que bloquea ó inactiva la producción de exotoxinas pirogénicas estreptocócicas, dando como resultado la disminución de citoquinas inflamatorias(19).
Referencias
1. Kotrappa KS, Bansal RS, Amin NM. Necrotizing fasciitis. Am Fam Phys 1996;53:1691-6. [ Links ]
2. File TM, Tan JS, Dipersio JR. Diagnosing and treating the "Flesh Eating Bacteria Syndrome". Clev Clin J Med 1998;65:241-9. [ Links ]
3. Fustes-Morales A, Gutierrez Castrellon P, Durán-McKinster C, Orozco Covarrubias L, Tamayo-Sanchez L, Ruiz-Maldonado R. Necrotizing fasciitis. Report of 39 pediatric cases. Arch Dermatol 2002;138:893-9. [ Links ]
4. Hoeffel JC, Hoeffel F. Necrotizing fasciitis and purpura fulminans. Plast Recon Surg 2002;109:2165. [ Links ]
5. Swartz MN. Cellulitis and Subcutaneous Tissue Infections. In: Mandell GL, Bennett JE, Dolin R. Principles and Practice of Infectious Diseases. Fifth Ed., New York. Churchill Livingstone 2000.p.1037-57.
6. Trent JT, Kirsner RS. Necrotizing fasciitis. Wounds 2002;14:284-92. [ Links ]
7. Jarrett P, Rademaker M, Duffill M. The clinical spectrum of necrotizing fasciitis. A review 15 cases. Aust NZ J Med 1997;27:29-34. [ Links ]
8. Joynt GM, Gomersall CD, Lyon DJ. Severe necrotizing fasciitis of the extremities caused by Vibronaceae: experience of a Hong Kong tertiary referral hospital. Hong Kong Med J 1999;5:63-8. [ Links ]
9. Diazgranados CA, Bisno AL. Clues to the early diagnosis of group A Streptococcal necrotizing fasciitis. Infect Med 2001;18:198-206. [ Links ]
10. Schleivert PM, Assimacopoulos AP, Cleary PP. Severe invasive group A streptococcal disease: clinical descriptions and mechanisms of pathogenesis. J Lab Clin Med 1996;127:13-22. [ Links ]
11. Leitch HA, Palepu A, Fernandez CMB. Necrotizing fasciitis secondary to group A Streptococcus. Can Fam Fhys 2000;46:1460-6. [ Links ]
12. Zerr DM, Alexander ER, Duchin JS, Koutsky LA, Rubens CE. A case-control study of necrotizing fasciitis during primary varicella. Pediatrics 1999;103:783-90. [ Links ]
13. Cardinal E, Bureau NJ, Aubin B, Chhem RK. Role of ultrasound in musculoskeletal infections. Rad Clin North Am 2001;39:191-201. [ Links ]
14. Ault MJ, Geiderman J, Sokolov R. Rapid identification of group A Streptococcus as the cause of necrotizing fasciitis. Ann Emerg Med 1996;28:227-30. [ Links ]
15. Childers BJ, Potyondy LD, Nachreiner R, Rogers FR, Childers ER, Oberg KC, et al. Necrotizing fasciitis: A fourteen-year retrospective study of 163 consecutive patients. Am Surg 2002;68:109-16. [ Links ]
16. Stevens DL. Necrotizing infections of the skin and fascia. http://www.utdol.com/application/topic.asp?file=bact_inf/9843&type=A&selectedTitle=2~22 November 28, 2001.
17. Seal DV. Necrotizing fasciitis. Curr Op Infect Dis 2001;14:127-32. [ Links ]
18. Zimbelman J, Palmer A, Todd J. Improved outcome of clindamycin compared with beta-lactam antibiotic treatment for invasive S. pyogenes infection. Pediatr Infect Dis J 1999;18:1096-1100. [ Links ]
19. Lamothe F, D'Amico P, Ghosn P, Tremblay C, Braidy J, Patenaude JV. Clinical usefulness of intravenous human inmunoglobulins in invasive group A streptococcal infections: case report and review. Clin Infect Dis 1995;21:1469-1470. [ Links ]