La Organización Mundial de la Salud (OMS), define al Accidente Cerebrovascular (ACV) como un síndrome clínico de origen vascular, que refleja la aparición súbita de signos de afección neurológica localizada o global, que dura 24 horas o más y puede conducir a la muerte; por lo que constituye un problema de salud de primer orden1. La prevalencia mundial el 2016, del accidente cerebrovascular fue de 80,1 millones de casos, de origen isquémico represento un 84,4%, mientras que de origen hemorrágico fue 15,6%2. La prevalencia del accidente cerebro vascular en Bolivia en 1994 fue de 174/100 000, según Nicoletti A. et al.3. Esta patología engloba un grupo de trastornos circulatorios de naturaleza isquémica o hemorrágica, transitoria o permanente, que afectan un área del cerebro4. La hipertensión arterial, diabetes mellitus, tabaquismo, hiperlipidemia, obesidad, sedentarismo, son los factores de riesgo más importante5, además de la fibrilación auricular y enfermedad renal crónica6. El tratamiento es especializado con enfoque multidisciplinario, incluye el control de la presión arterial (>185/105 mmHg), de la hiperglucemia >155 mg/dl y temperatura corporal >37,5 °C; desde otra óptica, se debe considerar la hemicraniectomía descompresiva en casos de edema cerebral maligno o extenso; trombólisis intravenosa con rtPA (activador tisular del plasminogeno) dentro de las 4,5 horas, desde el inicio de los síntomas, salvo cuando existan contraindicaciones e inicio de rehabilitación temprana7.
La enfermedad renal es un síndrome que constituye múltiples condiciones clínicas, cuyos resultados dependen de la enfermedad subyacente, la gravedad, la duración de la insuficiencia renal y la condición basal renal del paciente; se clasifica en lesión renal aguda y enfermedad renal crónica (ERC)8. La ERC se puntualiza como una función renal disminuida, que persiste durante tres meses o más y comprende una serie de enfermedades que van desde daño renal leve hasta enfermedad en etapa terminal9. Compromete entre el 8 y el 16% de la población mundial, constituye una carga de salud mundial importante, porque es un factor de riesgo instituido para la enfermedad cardiovascular10. Los pacientes permanecen asintomáticos, presentando complicaciones propias de la disfunción renal, solo en estadios avanzados; el manejo puede ser conservador (filtrado glomerular mayor 15 ml/minuto) o de sustitución (hemodiálisis, diálisis peritoneal y trasplante renal) para frenar la progresión de la disfunción renal, además tratar las complicaciones (anemia, enfermedades óseas, enfermedades cardiovasculares) y la preparación para la terapia de reemplazo renal11.
Los pacientes que se encuentran en terapia de reemplazo renal tienen un riesgo de accidente cerebrovascular de cuatro a diez veces mayor, en relación con la población general y el riesgo de accidente cerebrovascular aumenta en un factor de siete veces durante el primer año en diálisis; de los cuales un 61,9% de los sujetos con ACV utilizaban fístula arteriovenosa interna (FAVI) y un 38,1% catéter venoso para hemodiálisis12. Se generan influencias por las cuales la ERC puede afectar el riesgo de accidente cerebrovascular, incluida la disfunción endotelial, la arteriosclerosis aumentada y la autorregulación cerebral disfuncional13. No obstante, algunos factores son propios de los pacientes en hemodiálisis y han sido señalados como asociados al riesgo de ACV y son: nivel de hemoglobina (Hb) y/o dosis de eritropoyetina o el inicio de la hemodiálisis12. En pacientes con terapia de reemplazo renal, los resultados después de un accidente cerebrovascular fueron pobres: 35% de estos cuadros fueron mortales (28% de los ACV isquémicos y 90% de los ACV hemorrágicos) y solo el 56% de los pacientes que sufrieron un accidente cerebrovascular pueden ser dados de alta con rehabilitación; en la población que no se somete a diálisis, un flujo renal disminuido y proteinuria se asocia con peores resultados después de un ACV14.
Desde otra óptica, los especialistas nefrólogos pueden cambiar la selección de modalidades de reemplazo renal en pacientes con alto riesgo de accidente cerebrovascular o deterioro cognitivo; por otro lado, las alteraciones adicionales al tratamiento que los nefrólogos pueden emplear para preservar la perfusión cerebral y reducir la hipotensión sistémica, incorporan el uso de clorhidrato de midodrina (un agonista del receptor a1), hemodiálisis más frecuente (cuatro tratamientos por semana), prolongar la duración del tratamiento durante la hemodiálisis o establecer límites de ultrafiltración basados en el peso13. En esta perspectiva, la enfermedad renal crónica es una patología prevalente, que inclina o predispone a patologías asociadas, como un Accidente Cerebrovascular; por lo que creemos importante reflejar el siguiente caso clínico y así tomar en cuenta esta complicación.
Presentación del caso
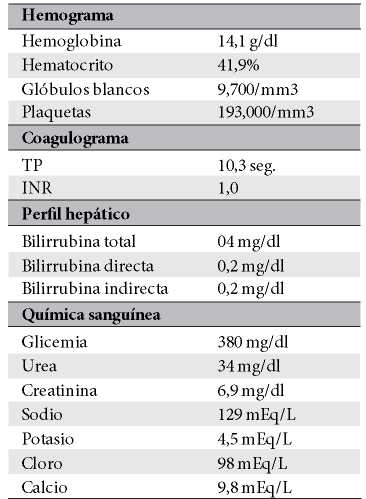
Paciente femenino de 52 años, proveniente y residente de Cochabamba, provincia Quillacollo, acude al servicio de emergencia del Hospital Obrero Nro. 2 de la Caja Nacional de Salud; con antecedentes de diabetes mellitus tipo 2, hipertensión arterial, enfermedad renal crónica, estadio 5 en hemodiálisis y un accidente cerebrovascular hemorrágico hace 1 año; es medicado con metformina 850 mg, carvedilol 12,5 mg, losartan 100 mg, alfa metildopa 500 mg y recibe hemodiálisis desde hace 1 año, trisemanal; presenta un cuadro clínico de 8 horas de evolución caracterizado por cefalea holocraneana, pulsátil, súbito, de intensidad moderada, acompañado de somnolencia, entumecimiento a nivel de columna cervical- dorsal, paraparesia de extremidades inferiores y una escala de coma de Glasgow de 11-12/15. Ingresa por emergencia en mal estado general, con tendencia a la hipertensión PA: 231/174 mmHg, PAM: 183, FC: 96 latidos/min. Saturación de oxígeno 91% aire ambiente. Se solicitan algunos laboratorios: Glicemia 380 mg/dl, creatinina 6,9 mg/dl, sodio: 129 mEq/l (Tabla 1); rápidamente se solicita una tomografía axial computarizada de cráneo (TAC) simple (Figura 1a, b).
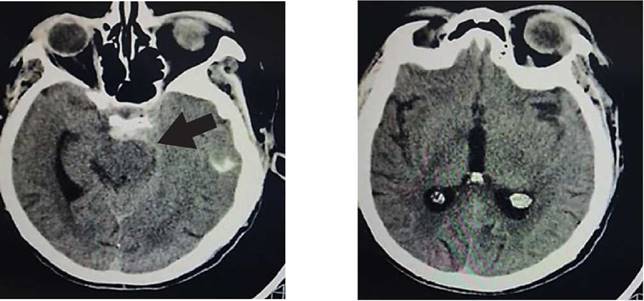
Figura 1a, b: TAC de cráneo simple: sin desviación de la línea media, cisternas ventriculares conservadas con imagen hiperdensa en cisterna peritroncal (flecha negra), no se observa lesiones intraparenquimatosas.
Ingresa a la Unidad de Terapia Intensiva (UTI), hipertensa con PA: 212/161 mmHg, PAM: 151 mmHg, somnolienta, desorientada en tiempo, espacio y persona, Glasgow 11/15; palidez mucocutánea generalizada; al examen cardiopulmonar normal, fistula arteriovenosa en miembro superior izquierdo con frémito; resto de examen físico dentro de parámetros.
Ingresa con los diagnósticos de: accidente cerebrovascular hemorrágico (peri-troncal); Crisis hipertensiva tipo emergencia; hiponatremia hipotónica hipervolemica; enfermedad renal crónica KDIGO 5 en hemodiálisis; diabetes mellitus tipo 2 mal controlada e hipertensión arterial sistémica. Permaneció bajo monitorización continua de la presión arterial, asociado a vasodilatadores endovenosos (nitroprusiato de sodio 3-5 ug/k/min), seguimiento por el servicio de nefrodialisis, para continuar terapia de reemplazo renal; por otro lado fue evaluado por el servicio de neurocirugía quien indico por el momento tratamiento médico, asociado a medidas de protección cerebral; además fue evaluado por el servicio de cardiología, solicitando una ecocardiograma transtorácico: Hipertrofia concéntrica del ventrículo izquierdo, motilidad regional preservada, fracción de eyección de ventrículo izquierdo (FEVI) 66%; se realizó una Rx de tórax PA que mostro leve redistribución vascular pulmonar, catéter venoso central in situ; por otro lado en fecha 24/05/23 se realiza una angio resonancia magnética de cerebro que muestra hemorragia subaracnoidea y sangre en area prepontina, premedular y peripeduncular, además de cisuras frontoparietooccipitales, dilatación de tercer ventrículo, enfermedad vascular tipo microangiopatia (Figura 2a, b).
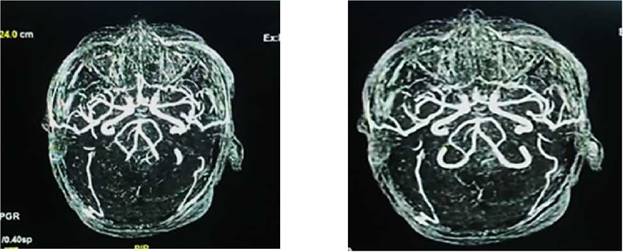
Figura 2a, b: angioresonancia de cerebro simple, que muestra hemorragia subaracnoidea y sangre en área prepontina, premedular y peripeduncular, además de cisuras frontoparietooccipitales, dilatación de tercer ventrículo, enfermedad vascular tipo microangiopatia.
La evolución posterior se caracterizó por permanecer estable hemodinamicamente, con mejor control de la presión arterial, sin deterioro neurológico, bajo terapia de reemplazo renal; sin embargo al sexto día, en forma súbita presenta mayor deterioro neurológico con un Glasgow de 9-10/15 y mala mecánica ventilatoria, rápidamente se intuba a la paciente para protección de vía aérea, asociado a analgo-sedación; se optimizan las medidas de protección cerebral y se realiza un control tomográfico (Figura 3a, b).

Figura 3a, b: tomografía cráneo simple, hemorragia subaracnoidea difusa, sangrado ventricular desviación leve de la línea media.
Aun a pesar del tratamiento instaurado de forma multidisciplinaria, permaneció con tendencia a la hipertensión arterial de difícil manejo, bajo analgo-sedación, en asistencia respiratoria mecánica, nuevamente con vasodilatadores endovenosos y medidas de protección cerebral (en primera línea); a las 2 semanas de hospitalización con más deterioro neurológico disminución de los reflejos del tallo cerebral, con tendencia a la bradicardia e hipertensión arterial extrema (probable síndrome de Cushing), se realiza una nueva TAC de cráneo que muestra importante edema cerebral con borramiento de las cisternas peri mesencefálica, compatible con un deterioro rostro caudal (Figura 4a, b)
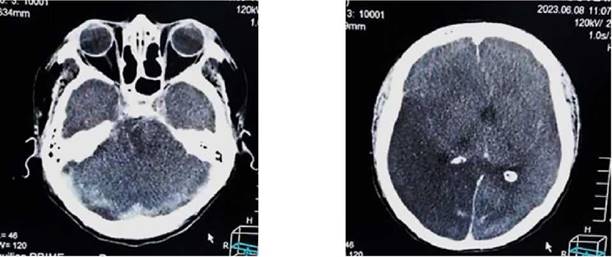
Figura 4a, b: tomografía de cráneo simple se evidencia edema cerebral generalizado, borramiento de cisterna perimesencefalicas, área de isquemia en hemisferio derecho y desviación marcada de línea media (flechas rojas).
Lamentablemente y no obstante al tratamiento establecido, la paciente presenta una parada cardiorrespiratoria y tras realizar maniobras de reanimación cardiopulmonar avanzada, no presento recuperación del ritmo, por lo que la paciente fallece en fecha 06/11/23.
Discusión
Dada la creciente prevalencia mundial de la enfermedad renal crónica (ERC), es menester disminuir el riesgo asociado de complicaciones vasculares debilitantes, como el Accidente Cerebrovascular; muchos estudios sugieren que la terapia dialítica eleva la incidencia de ACV, Murray et al encontraron que en 20 969 pacientes, la incidencia de esta patología en pacientes que iniciaron hemodiálisis, paso de 0,15 por 100 pacientes/mes un año antes del inicio de la diálisis, a 0,7 por 100 pacientes/mes en los primeros 30 días desde el inicio de la terapia de reemplazo renal, sugiriendo que esta conducta tendría relación con el aumento de la incidencia; empero, esta aumenta de manera paulatina en una cohorte de adultos con ERC avanzada inclusive antes de comenzar la diálisis15.
La ERC incrementa el riesgo de hemorragia intracerebral y microhemorragias cerebrales que pueden actuar como nido, para la presentación de nuevo eventos hemorrágicos; la rutinaria administración de heparina durante la hemodiálisis, la mayor variabilidad de la presión arterial debido a la rigidez arterial subyacente, aumentan el riesgo de Hemorragia intracraneana en pacientes con ERC, de acuerdo con Seliger et al; nuestra paciente recibía tratamiento antihipertensivo idóneo sin embargo a momentos refractaria y oscilante, lo que podría explicar la tendencia al sangrado; según Kelly D. & Rothwell P, la mortalidad cardiovascular se eleva con cada incremento de 20/10 mm Hg en la presión arterial (PA) sistólica/diastólica en la población general, dado que la hipertensión ocurre en el 67% a 92% de los pacientes con ERC; las arteriolas aferentes yuxtamedulares y las arterias perforantes cerebrales están propensas a la hipertensión arterial, manteniendo grandes gradientes de presión, lo que las hace susceptibles a la lesión hipertensiva; por otro lado, puede atribuirse a una multitud de mecanismos que relacionan la nefropatía con la perfusión cerebral disfuncional, el ajuste neurovascular cerebral y la integridad de los vasos sanguíneos10,13,16.
Han ocurrido numerosos avances en los procedimientos de hemodiálisis en las últimas décadas, que han consentido mejorar el manejo de la hipotensión intradiálisis; a pesar de ello, la hipotensión suele ser frecuente en 10 a 30% de las sesiones y se vincula con una elevada morbimortalidad, este factor no es posible descartarlo en nuestra paciente debido a los episodios que presenta en intradialisis; por otro lado, es más probable que los pacientes con alto riesgo de accidente cerebrovascular se beneficien de las opciones de diálisis que disminuyen el riesgo de hipotensión sistémica y exacerban la hipoperfusión cerebral; la paciente se encontraba bajo tratamiento hemodiafiltración tri-semanal, con reducción del peso seco como maniobra para mejorar el control de la PA en hemodiálisis, pero la misma presentaba factores de riesgo agravantes que complicaron su estado de salud; existe una población de pacientes en diálisis con mayor dificultad para compensar la ultrafiltración, conformada por aquellos que tienen una alteración autonómica o de los barorreceptores (diabéticos, ancianos o la uremia) o alteraciones en la funcion cardíaca (hipertrofia ventricular izquierda, enfermedad isquémica)16,17. Desde otro punto de vistra; la disfunción plaquetaria en el contexto de la uremia también puede aumentar el riesgo de ACV hemorrágico en pacientes con ERC avanzada; los mecanismos del deterioro de la función plaquetaria incluyen el deterioro de la adhesividad plaquetaria y la interacción alterada del endotelio plaquetario10,15,18,19.
En conclusión, el resultado del ictus en pacientes con enfermedad renal crónica es sombrío, la fisiopatología es parcialmente conocida, la misma implica una estancia hospitalaria prolongada, un estado funcional deficiente al alta, una respuesta muy limitada a la rehabilitación y una mayor mortalidad; por lo que se hace necesaria la difusión del caso clínico por las características de la paciente, reflejando el manejo clínico, el diagnóstico precoz y conocer el alto riesgo de complicaciones; una de las limitaciones de este reporte de caso fue la poca información científica local sobre el resultado del accidente cerebrovascular en pacientes con enfermedad renal crónica.