Los procedimientos ginecológicos que se realizan con mas frecuencia son los legrados uterinos instrumentales y aspirados manuales endouterinos. Usualmente son procedimientos cortos de recuperación rápida que requieren anestesia y la recuperación de esta debe ser pronta1.
Entre las opciones anestésicas disponibles para realizar estos procedimientos con adecuada analgesia, de rápida instauración y recuperación, tenemos a la sedación como primera opción, además del bloqueo paracervical, anestesia regional o anestesia general2,3.
Nuestro fármaco de estudio, la dexmedetomidina, es un agonista altamente selectivo de los receptores α2-adrenérgicos, su mecanismo de acción se basa en la gran afinidad para activar y modular los receptores mencionados. Ha sido utilizado como sedante, analgésico, ansiolítico y simpaticolítico4.
Se absorbe bien a través de la mucosa oral y nasal, siendo así un fármaco con posibles beneficios en niños y en pacientes adultos que no colaboran adecuadamente. La administración extravascular nos permite disminuir el alto pico plasmático que se observa después de la administración endovenosa, disminuyendo asi las reacciones adversas hemodinámicas5.
La dexmedetomidina induce sus efectos dependiendo de la dosis a ser administrada, desde una sedación leve a profunda, de manera reversible6. La biodisponibilidad por vía nasal es del 65 % y por vía bucal del 82 %7. Sin embargo, la biodisponibilidad nasal por uso de atomizador fue de 48,2 % y usando en goteo fue de 51,2 %8.
La adición de un opioide como remifentanilo provee una acción ansiolítica y analgésica de corta acción, con un amplio estudio en analgesia obstétrica9.
El objetivo de esta investigacion es evaluar el efecto de la dexmedetomidina sublingual frente a dexmedetomidina por vía nasal más remifentanilo/propofol por medio de un sistema controlado para apreciar sus efectos en procedimientos ginecológicos.
Material y métodos
Ensayo clínico no controlado, prospectivo y a doble ciego, realizado en el Hospital Obrero N° 2 “Caja Nacional de Salud”, dentro de los periodos de noviembre 2019 a marzo 2020 y octubre 2020 a enero 2021 con pausas por la pandemia COVID-19. Con previa aprobación del protocolo por el servicio de Obstetricia.
La población total fue de 156 personas, con una muestra de 68 que fue repartida en tres grupos de estudio.
Los criterios de inclusión fueron: edad que se extiende de los 18 a 35 años, ayuno preoperatorio, equilibrio hemodinámico, ASA I/II y participación en el estudio. Dentro los criterios de exclusión tenemos: edad <18 y >35 años, no cumplir con ayuno preoperatorio, desequilibrio hemodinámico, alteraciones cardiacas, alteraciones mentales y rechazo al estudio.
Se conformo tres grupos previa valoración preanestésica y obtención del consentimiento:
Grupo A: compuesto por 22 pacientes que se suministró dexmedetomidina sublingual a 0,75 ug/kg.
Grupo B: compuesto por 24 pacientes a los cuales se aplicó dexmedetomidina por ambas fosas nasales a 0,9 μg/kg.
Grupo C: control de 22 pacientes.
Los pacientes fueron asignados al azar a uno de los 3 grupos por una persona que no participa en la administración de los medicamentos tampoco en el estudio.
La aplicación del medicamento se realizó 45 minutos previo al procedimiento, para la administración sublingual se congelo la preparación calculada según su peso.
Una vez en sala de legrados se procede a controlar las constantes vitales, grado de sedación y la funcionalidad de la canalización venosa.
Paciente en posición ginecológica, de inicio se administra medicamentos complementarios como remifentanilo a dosis de 1 a 2 ng/ml y propofol a dosis de 1 a 2 mcg/ml sistema de TCI (Target Controlled Infusion) por 3 minutos. En cuanto al periodo de sostén, se procedió a asistencia respiratoria con mascara facial si hubiera periodos de apnea.
Las constantes vitales se registraron cada 3 minutos. Para la analgesia se suministró 60 mg de quetorolaco IV.
Terminología:
En caso de hipotensión es descenso de la tensión sanguínea por debajo del 15 %. Bradicardia disminución de la frecuencia cardiaca normal. En caso de apnea, es la pausa respiratoria por lo menos de 10 segundos y la desaturación se definió como un descenso del 4 % o más.
En unidad de cuidados posanestésicos, se controla el dolor posquirúrgico, grado de sedación y constantes vitales.
Análisis estadístico
El análisis estadístico se realizó con el programa Paquete Estadístico para las Ciencias Sociales (SPSS), en su versión 25. Los datos cualitativos se demostró su frecuencia y se manejó chi cuadrado mientras que las variables cuantitativas se aplicó las medidas de tendencia central y para demostrar diferencia se utilizó ANOVA si eran de distribución normal y Kruskal- Wallis para distribución libre. El grado de confiabilidad fueron consideradas significativas (p<0,05) o extremadamente significativa (p<0,01) con intervalo de confianza del 95 % y margen de error del 9 %.
Aspectos éticos
En cuanto a los aspectos legales se basaron en la Declaración de Helsinki para la toma libre de decisiones.
Resultados
En los periodos descritos previamente se desarrolló el trabajo de investigación, fueron seleccionados 68 pacientes, a los que se dividió en tres grupos de estudio.
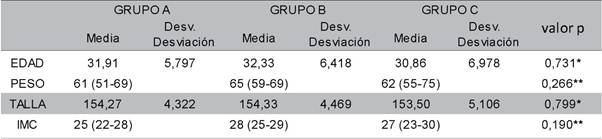
La edad fue de 31 ± 5 años en el grupo A, 32 ± 6 años en el grupo B y 30 ± 7 años en el grupo C con distribución normal, sin diferencia estadística p > 0,731.
Mientras que el IMC (kg/cm2) del grupo A fue de 25, en el grupo B fue de 28 y en el grupo C fue de 27. Con distribución libre y un valor p > 0,190 (Tabla 1).
Tabla 1 Demostración de recolección de datos
Fuente: elaboración propia.
*Anova; ** Mediana, P 25 Y 75, Kruskal-Wallis.
La clasificación de estado físico, ASA I de 21, 16 y 17 pacientes en el grupo A, B y C de manera respectiva, sin significancia entre los grupos.
Antes de referirse a las dosis de los medicamentos utilizados, nos basamos en nomogramas, cabe mencionar que la concentración plasmática de profol es de 1,5-2 mcg/ml para sedacin.
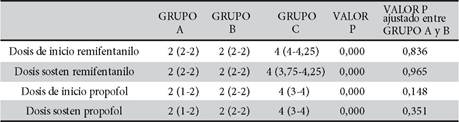
Las dosis de inicio y sostén del remifentanilo que se utilizó fueron elevadas en el grupo C, en tanto que en el grupo A y B fueron similares pero significativas comparado con el grupo C (valor p < ,000). son de distribución libre y la comparación entre grupos no son significativos entre el grupo A y B (Tabla 2).
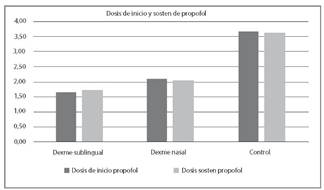
Para la dosis de inicio y sostén del propofol fue bastante menor en el grupo A (valor P < ,000) comparado con el grupo B y casi a la mitad de la dosis del grupo C que se utilizó (Figura 1).
Los parámetros cardiovasculares, para la frecuencia cardiaca en salas de legrados se controló cada 3 minutos hasta conclusión de la misma esta. Respecto a la FC, se puede evidenciar que existe un descenso mayor en el grupo A que en el grupo C pese a las dosis mayores que se utilizó en este grupo, además podemos mencionar que la adición de dexmedetomidina de manera intranasal provoca menos descenso comparada con la administración sublingual, pero en ningún paciente se reportó bradicardia. Se encontró diferencia significativa a los 3 minutos del inicio (valor P<0,024), realizando la comparación múltiple post hoc y se encontró un valor p ajustado de 0,012 (Figura 2).
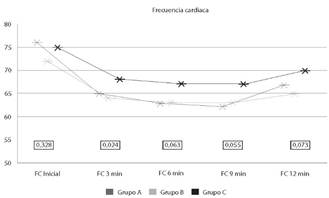
*anova a los 3 min fue de 0,024; post hoc 0,012
Elaboración propia
Figura 2 Evaluacion de la frecuencia cardiaca en los 3 grupos de estudio.
A propósito de la presión sanguínea media, desde los 3 minutos hasta 12 minutos son datos de distribución normal por lo que se empleó Anova. La comparación de media fue significativo a los 3 y 6 min (valor p de 0,022 y 0,014 respectivamente). Esto quiere decir que existe mayor descenso de la presión arterial media al utilizar dexmedetomidina intranasal dentro de los 3 minutos, pero a los 6 minutos de control se observa que el grupo C es altamente estable. Ver Figura 3.
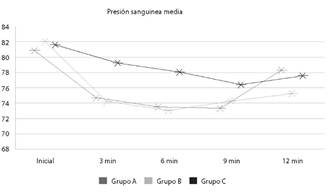
* anova: a los 3 minutos de 0,022, a los 6 minutos 0,014. ** post hoc dentro de los 6 minutos de 0,048 (grupo ay c) y 0,024 (grupo b y c)
Elaboración propia
Figura 3 Evaluación de la presión sanguinea media.
Por otro lado, la saturación de oxígeno fueron datos no paramétricos y sin significancia estadista. Por lo tanto, no existe influencia de los medicamentos en este aspecto.
Su estancia en salas de recuperación fue rápido y estadísticamente significativa con un valor p 0,017. El análisis Post Hoc entre grupos específicos como el grupo B y C fue de 0,001. Con menor tiempo de permanencia para el grupo B (10 minutos) donde es estadísticamente significativo.
En cuanto al grado de analgesia postoperatoria no se encontró diferencias significativas (valor p 0,550). Por lo cual, no existe analgesia en grupos que se administró dexmedetomidina. Todas las pacientes recibieron analgesia endovenosa.
Para evaluación de la sedación se utilizó la escala de Ramsay, donde se encontró pacientes colaboradoras, despiertas y tranquilas al momento de su traslado para la sala de recuperación en el grupo A. por el contrario, en el grupo C se encontró 7 pacientes más dormidas, pero con respuesta a órdenes del médico (Tabla 3).
Tabla 3 Evaluación de la sedación mediante la escala Ramsay.
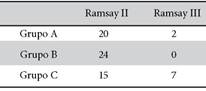
Chi cuadrado de Pearson:0,005.
Fuente: Elaboración propia
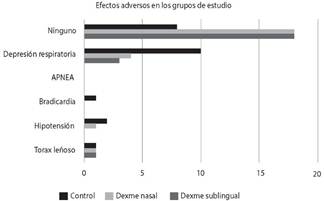
Adicionalmente los efectos adversos más frecuentes se obtuvieron en el grupo C: 10 pacientes con depresión respiratoria misma fue controlada con asistencia ventilatoria. Con un Chi cuadrado de 0,008 (Figura 4).
Discusión
El uso de dexmedetomidina tiene múltiples beneficios en sus diversas rutas de administración, se utilizó en sedación para procedimientos ginecológicos. Actualmente existen múltiples reportes, revisiones sistémicas sobre su uso fuera de quirófano por su seguridad, efecto ansiolitico y que no produce una depresión respiratoria.
Es importante recalcar el uso frecuente de fármacos como el remifentanilo y propofol en bombas de infusion infusión debido a la seguridad, la concentración y titulación de los fármacos con mayor precisión y con pocos efectos adversos para la sedación en procedimientos ginecológicos.
En tanto a la Clasificación del estado fisico ASA, se realiza solo en pacientes como ASA I y ASA II, del mismo modo utilizo Tekeli y col10 que cubre pacientes con ASA I y ASA II.
Ahora bien, en el presente estudio se evidencia que el grupo A y B se requirió casi a la mitad de la dosis de propofol comparado con el grupo C. Para Jang y col11 la administración de dexmedetomidina reduce la necesidad del propofol, al mismo tiempo Weerink y col12 revelan debido al aumento del efecto sinérgico del remifentanilo cuando se adiciona propofol, donde el remifentanilo disminuye la
concentración del propofol a requerir. Por otra parte, Tekeli y col10 exponen la superior en la sedación con la combinación de dexmedetomidina y propofol. A criterio nuestro al administrar por vía sublingual, el requerimiento de propofol fue menor y estadísticamente significativo.
En relación con las dosis de inicio y sostén de remifentanilo del grupo C fueron elevadas del mismo modo aluden Potocnik y col13, mayor consumo de remifentanilo sin adición de dexmedetomidina en su estudio.
En la misma situación que describe Potonik y col13, no se encontró bradicardia por uso de dexmedetomidina intranasal y por tal razón no fue necesario el uso de atropina. Solo se tuvo un paciente en el grupo control que requirió atropina.
Tomando en cuenta el desarrollo de hipotensión, se encontró con mayor incidencia para el grupo B, según Ebert y col14 se puede evitar la hipotensión evitando la administración en bolo e infusión rápida debido a que los niveles plasmáticos máximos son elevados y siendo responsables de los cambios hemodinámicos. Por su parte, Iirola y col15 enfatizan que la administración por vía nasal evita estos niveles plasmáticos altos. Se puede enfatizar el uso por vía nasal permite mayor absorción y produce un descenso de la presión sanguínea ya que se evita el efecto de primer paso.
Es importante recordar que la dexmedetomidina tiene un efecto hemodinámico bifásico, aumento de la presión arterial y luego un descenso debido a una vasodilatación que se provoca16.
A propósito de la saturación arterial de oxígeno, Barends y col6 describe sin alteración de la misma, similar situación se consiguió en el estudio. también Frederico C.17 revela que no existe depresión respiratoria por uso de un alfa agonista.
En referencia a analgesia, Frolich y Zhang18 revelan que la dexmedetomidina produce una analgesia intrínseca y no requiere analgesia adicional contrario a lo que se reportó en el estudio. Para Angst y col19 dan a conocer que carece de una eficacia analgésica de manera significativa.
Las pacientes con dexmedetomidina e infusión de remifentanilo más propofol permiten un despertar rápido con menor tiempo de estadía cuando se utiliza por vía sublingual seguida de la vía nasal, de la misma manera Jakob y col20 expresa que despiertan fácilmente y con poca depresión respiratoria. También Kim y col.21 expresa alta seguridad y eficacia de la administración por vía nasal. Por su parte, Nguyen y col22 mencionan un alto nivel de comodidad y fácil despertar que permite una incorporación inmediata de un estado de sueño a estado de vigilia.
La administración vía nasal y sublingual son seguras, sobre todo previo a realizar un procedimiento, Cao y col23 manifiestan la seguridad de la administración fuera de quirófano es buena. Barends y col6 la administración nasal es menos invasiva en personas adultas, sin necesidad de un acceso venoso. Para evitar la producción de una irritación nasal, Nguyen y col22 enfatizan el uso mediante un nebulizador.
Del mismo modo que declaran Nguyen y col22 donde no existe efectos adversos como hipotensión, bradicardia, depresión respiratoria e hipoxia posterior a la administración de dexmedetomidina y con incidencia muy baja de prurito, náuseas y vómitos, similar forma se encontró en el estudio. En el grupo C (sin uso dexmedetomidina) se encontró depresión respiratoria. Por su parte. Demeri y col24 ratifican la ausencia de efectos secundarios posterior a la administración nasal.
Las limitaciones, no contar con Indice Biespectral ya que nos permiten mejor titulación de los medicamentos a administrar y lograr una adecuada sedación, evitando sobredosis medicamentosa.
La administración sublingual es superior con la nasal debido al menor requerimiento de propofol, menos cambios en la presión sanguínea media, sin efectos adverso que se puedan manejar, con mayor facilidad en su administración. Aunque la administración nasal produce un despertar más rápido.