El SARS-CoV-2 es un miembro de la familia de coronavirus que en la superficie exterior contiene las proteínas de espiga (S), matriz (M) y envoltura (E). La proteína S desempeña un papel en la variedad de huéspedes virales y la infectividad, que es fundamental para la inducción de anticuerpos, en particular anticuerpos neutralizantes (NAbs) específicos contra el SARS- CoV-21. La proteína M es la proteína más abundante en la superficie viral y está involucrada en la gemación viral desde la membrana de la célula huésped. La proteína E es la proteína más pequeña y se cree que desempeña un papel en el tráfico intracelular viral y el ensamblaje de proteínas2,3. El núcleo viral contiene la proteína de la nucleocápside (NP), dado que la NP está "protegida" por membranas virales o celulares, y es menos probable que los anticuerpos contra la NP neutralicen directamente el SARS-CoV-23.
No obstante, los anticuerpos neutralizantes (NAbs) contra el SARS-CoV-2 protegen contra la infección en modelos animales y están siendo evaluados para la profilaxis y como tratamientos en humanos4,5. Estos anticuerpos se dirigen al trímero de la espiga (S) del SARS-CoV-2, una glicoproteína viral que media la unión al receptor de la enzima convertidora de angiotensina 2 (ACE2)5,6. El trímero S comprende tres copias de una subunidad S1 que contiene el dominio de unión al receptor (RBD) y tres copias de S2, que incluye el péptido de fusión y las regiones transmembrana4.
Empero, el SARS-CoV-2 es una enfermedad sin tratamiento farmacológico específico y con unos mecanismos de transmisibilidad y letalidad poco conocidos7. Es debido a ello que el COVID-19 muestra un amplio espectro de presentaciones clínicas que van desde leves a graves. Si la respuesta inmunitaria temprana del huésped no puede eliminar y controlar el virus, la enfermedad avanzará hacia una fase secundaria, que se caracteriza por una respuesta inflamatoria descontrolada del huésped. Esto puede provocar daños en los órganos diana8. Se han informado respuestas inmunitarias adaptativas específicas de antígeno en pacientes con SARS-CoV-2 tanto asintomáticos como sintomáticos, con una correlación positiva entre la respuesta inmunitaria humoral y, en algunos estudios, pero no en todos, la memoria inmunitaria de células T y la gravedad de la enfermedad9.
A pesar de ello, es conocido que hay en investigación un gran número de vacunas en todo el mundo, hasta el punto de que realizar un seguimiento exacto de todas ellas es complicado10. La OMS dispone de una página web en la que se resumen las vacunas conocidas, su estado de investigación y autorización como en el caso de las vacunas Moderna, Pfizer, Jansen, AstraZeneca, Sinovac11. Llegando todas esas vacunas autorizadas a Bolivia12, además de la Vacuna Sputnik V que actualmente no es autorizada por la OMS13.
El objetivo del estudio es “Evaluar la presencia de anticuerpos contra la proteína específica de la espiga RBD y NP del virus SARS-CoV-2 en personas que recibieron las vacunas anti COVID-19 empleadas en Bolivia”.
Material y métodos
Se realizó un estudio observacional y de tipo transversal. Se incluyeron 150 personas de ambos sexos y se detectaron anticuerpos específicos contra las proteínas NP y RBD de SARS-CoV-2, mediante una prueba inmunocromatográfica en nitrocelulosa de valoración cualitativa; siguiendo las instrucciones del fabricante. AutoTest COVID-19 Sero NP/ RBD, Coris BioConcept. Belgium; Lote #: 45246E2111.
Las personas reclutadas aleatoriamente correspondían a personal de salud que recibieron una de las siguientes vacunas: AstraZeneca, Sinopharm y Sputnik. Las personas participantes del estudio, fueron agrupadas en la categoría de alto riesgo laboral (personal de primera línea en la atención de pacientes con COVID-19) y bajo riesgo laboral (personas con actividad laboral en otras áreas distintas a la de salud)
Criterios de inclusión
Se incluyó a todas las personas adultas de ambos sexos que hubieran recibido una de las vacunas aplicadas en Bolivia (AstraZeneca, Sinopharm y Sputnik), que cuenten con una certificación de haber contraído la COVID-19 y al menos un mes antes de la realización del estudio.
Criterios de exclusión
Se excluyeron del estudio a aquellas personas que estuviesen en fase de convalecencia temprana después de superar la COVID-19.
Recolección de datos
Toda la información demográfica, clínica y resultados de la prueba inmunocromatográfica se obtuvo entre el personal sanitario, administrativo, personal de apoyo logístico y asegurados de la Corporación del Seguro Social Militar y Caja Nacional de Salud, regionales Cochabamba.
Identificación de anticuerpos específicos
Se recolectó una gota de sangre capilar (aprox. 30 uL) por punción dactilar y se depositó en la celdilla destinada a este fin en el casette, después de esperar 10 segundos para que la sangre difunda sobre la tira de nitrocelulosa, se agregaron cuatro gotas del reactivo tampón diluyente y a los 15 minutos se evidenció la reacción. Los resultados se interpretaron como: Negativo, presencia de una línea roja en la ventana de lectura en la sección de la celdilla de lectura identificada como “C” (control) ; Positivo, presencia de dos líneas de color rojo: una en la sección “C” y una segunda línea inmediatamente después visible en una o ambas secciones de prueba (NP y/o RBD); No valido, ausencia de la línea en la sección de la celdilla correspondiente a “C”.
Resultados
La información demográfica y clínica de los participantes se resume en la Tabla 1. Del total de participantes, el 65% (97/150) afirmó no haber cursado la COVID-19 ni antes ni después de su vacunación contra COVID-19; en cambio el 35 % (53/150) de los encuestados, manifestaron haber desarrollado COVID-19 antes de recibir la vacuna y el intervalo de tiempo que transcurrió entre la enfermedad y la vacunación estuvo entre uno y siete meses.
Tabla 1 Datos demográfico-clínicos de los usuarios a los que se les realizó prueba rápida para detección de anticuerpos neutralizantes anti COVID-19 en el Hospital COSSMIL y en la Caja Nacional de Salud durante los meses de julio hasta agosto del 2021. Valor de n=150

aPromedio (Rango en años); bFrecuencia (%); cPromedio (SD). ECM=Enfermedad Crónica Metabòlica; ECI=Enfermedad Crónica Infecciosa; ECIM: Enfermedad Crónica Inmunológica
De los 150 participantes que fueron parte del estudio, el 79% (119/150) no presentaban una enfermedad crónica identificada, el 21% (32/150) de los participantes tenía al menos una enfermedad crónica, como ser: asma, lupus, síndrome Sjögren, Hipotiroidismo, Chagas, Diabetes Mellitus tipo 2, Hipertensión arterial, Obesidad y Sobrepeso (Figura 1).
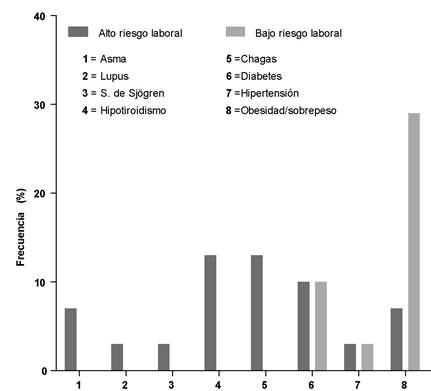
Figura 1 Frecuencia en porcentaje del tipo de enfermedad de base que presentaban los Participantes según su riesgo de exposición laboral para COVID-19.
Del total de personas encuestadas, agrupadas de acuerdo a su riesgo de exposición a COVID-19 por su actividad laboral, agrupando al personal de salud por mayor exposición en la categoría “Alto riesgo laboral”, el 82% de los encuestados, contaba con su esquema de vacunación completa, en cambio aquellos fuera del área de salud en la categoría “bajo riesgo laboral”, 74% de los encuestados alcanzaron el esquema completo de vacunación (Figura 2).
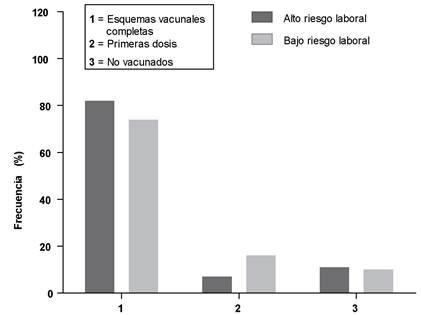
Figura 2: Frecuencia en porcentaje de la situación de vacunal que presentaban los participantes según su riesgo de exposición laboral para COVID-19.
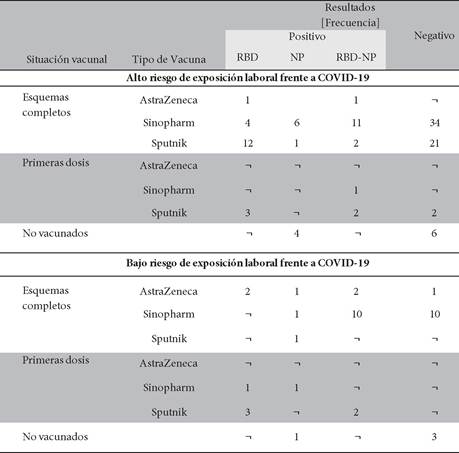
Respecto a la correlación positiva de anticuerpos neutralizantes posterior a la aplicación de vacunas contra SARS-CoV-2, ya sea como esquema completo y/o primera dosis, se encontró que los agrupados en la categoría “Alto riesgo laboral” (que contaban con el esquema completo de vacunación), la presencia de anticuerpos neutralizantes en el 40% de los encuestados; en cambio entre los agrupados en la categoría “bajo riesgo laboral” que igualmente contaban con el esquema completo de vacunación, el porcentaje de personas que desarrollo este tipo de anticuerpos fue de 61 % (Tabla 2).
Tabla 2 Presencia de anticuerpos neutralizantes (RBD y/o NP) anti COVID-19 en función de la situación vacunal contra COVID-19 de las personas encuestadas según su riesgo de exposición laboral en Hospital COSSMIL y en la Caja Nacional de Salud durante los meses de julio hasta agosto del 2021. Valor de n=150.
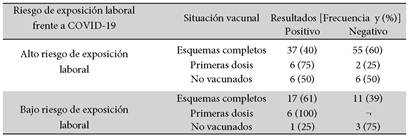
De igual manera se encontró altos porcentajes de personas con anticuerpos neutralizantes en aquellos que recibieron la primera dosis de vacunación independientemente de la categoría en la que fueron agrupados (Tabla 2). Además, de ver la diferencia entre los vacunados infectados y no infectados, y comparar con los resultados de los anticuerpos anti-RBD, anti- NP, anti-RBD con anti-NP y aquellas negativas; siendo aquellos vacunados e infectados los que más desarrollan anticuerpos neutralizantes (Tabla 3).
Tabla 3 Presencia de anticuerpos anti-NP y/o anti-RBD en función de la situación vacunal y/o COVID-19 en el Hospital COSSMIL y Caja Nacional de Salud durante los meses de julio hasta agosto del 2021. Valor de n=150

El análisis respecto a la presencia de anticuerpos neutralizantes generados por las diferentes vacunas contra COVID-19 separados sobre la base de la dosis y grupos de riesgo, identificando a la Vacuna Sinopharm con dosis completas como aquella que produce más anticuerpos neutralizantes en una proporción variable de encuestados (Tabla 4).
Discusión
La pandemia de COVID-19, ha motivado a diferentes equipos de investigación a desarrollar vacunas contra el agente causante de esta enfermedad, para ello, se utilizaron virus vivos atenuados, virus inactivados, vectores virales, así como también tecnologías en base a ácidos nucleicos y proteínas virales11,14. Estas vacunas mostraron una alta eficacia, aunque con rango variable entre ellas según el tipo de vacuna para la generación de anticuerpos15.
De manera similar ocurre en la infección natural padecida por los pacientes16, donde la producción de anticuerpos varia sobre su tipo de presentación, sintomática y asintomática1,2 viéndose esta última en una parte del grupo de reclutados del estudio que no estaban vacunados, sin antecedente de infección y mismo así llegaron a producir algún tipo de anticuerpo neutralizante, probablemente por la presentación asintomática.
Los resultados encontrados en el presente estudio, reflejó también que en algunos encuestados que aun cuando recibieron el esquema completo de inmunización independientemente del tipo de vacuna, no se pudo encontrar la presencia de anticuerpos en la encuesta serología realizada. Tal situación responde probablemente a particularidades individuales lo cual debería entenderse como una necesidad de dosis de "refuerzo" para actualizar la protección lograda con la vacunación después de que esta hubiera disminuido17 ya que en muchos de ellos el tiempo transcurrido entre la vacunación y la encuesta serología fue mayor a los meses meses. Diversos estudios previos, han demostrado que la vacunación contra la COVID-19 puede inducir una respuesta inmunitaria sólida contra la proteína de espícula del SARS- CoV-2 con la generación de respuestas de anticuerpos16,17. Sin embargo, aún se desconoce la duración de esta respuesta inmunitaria y no está claro si una evidente disminución de los niveles de anticuerpos neutralizantes, se produce alrededor de seis meses o mucho más después como en el caso de infección natural por COVID-1918.
La presencia de personas inmunocomprometidas entre los participantes de la encuesta serológica, en ambas categorías de riesgo laboral en la que se los agrupó, refuerza lo ya señalado anteriormente sobre la necesidad de dosis “adicionales”, sobre todo para estas personas por su condición, debido a que la eficacia de las vacunas contra la COVID-19 tienen un rango variable con disminución de anticuerpos en algunos casos a partir de los tres meses19 hasta más allá de los cinco meses en otros casos20,21, sin embargo, en estos dos últimos ensayos no se informa sobre la efectividad de la vacuna.
En el presente estudio, entre los encuestados mayores de 60 años, se vio una respuesta heterogénea a las pruebas de búsqueda de anticuerpos realizada; se asume que tal comportamiento puede estar relacionado con la capacidad funcional del sistema inmune de estas personas, ya que como señala un estudio reciente que comparó los niveles de anticuerpos entre grupos de edad se presenta niveles más bajos de anticuerpos específicos de pico, y especialmente neutralizantes, en los adultos mayores en comparación con las personas más jóvenes después de la vacunación22. Esto sugiere que algunos de los adultos mayores pueden tener una disminución de anticuerpos más acelerada, que muestra una tasa sustancialmente más baja de anticuerpos IgG en personas de 65 años o más. en comparación con personas en rangos de edad de 18 a 45 años, a los seis meses después de completar los respectivos esquemas de vacunación#r23.
No obstante, se debe tener en cuenta también, que las pruebas de detección de anticuerpos, varían en cuanto su capacidad de detección, tal situación depende de factores que influyen sobre su sensibilidad, la misma que varía entre el 50% hasta 96% en función de los fragmentos empleados como antígenos y el sistema de detección de los mismos24,25; por otra parte, también es probable que el aumento de los títulos de anticuerpos específicos contra el SARS-CoV-2 se correlacione con una COVID-19 más grave, y que el aumento de la edad se correlacione con una enfermedad más grave y un peor resultado26,27.
Empero, el grupo étnico también se asoció de forma independiente con una mayor cantidad de IgG e IgM dirigidas contra la glicoproteína del pico del SARS-CoV-228, ya que los inmunofenotipos periféricos de los individuos sanos difieren según la etnia29.
En este estudio, se evaluó la presencia de anticuerpos anti SARS-CoV-2 con una prueba inmunocromatográfica a personas agrupadas en función de su nivel de riesgo laboral frente a COVID-19 y la evidencia científica sugiere que la especificidad general de los ensayos serológicos que usan solo la proteína de la nucleocápside es baja, mientras que los ensayos basados en la proteína de la espiga son más específicos (son específicos de infección, pero no se usan anticuerpos NP para vacunados)30.
El presente estudio tiene dos limitaciones como ser la sensibilidad de los test de inmunocromatografía y que el personal de salud fue el primer grupo en ser vacunado a comparación de otras áreas.
Conclusiones
Este estudio basado en la producción de anticuerpos contra la proteína específica de la espiga RBD y NP del virus SARS- CoV-2 muestra una respuesta heterogénea por varios factores como ser, tipo de vacuna, numero de dosis, infección por el COVID-19, disminución de anticuerpo a largo del tiempo y sensibilidad del test; así como las propiedades intrínsecas de la persona evaluada.
Sin embargo, estas pruebas serológicas son herramientas útiles para activar la vigilancia serológica a las personas que ya han tenido contacto con el virus y/o han sido vacunados, y este es un papel esencial en las pruebas a gran escala para evaluar la inmunidad de las personas contra el SARS-CoV2.