Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Gaceta Médica Boliviana
versión impresa ISSN 1012-2966versión On-line ISSN 2227-3662
Gac Med Bol v.44 n.1 Cochabamba jun. 2021
Artículo Original
La Tuberculosis Urogenital en Cochabamba, Bolivia: incidencia, seguimiento microbiológico y del tratamiento antituberculoso
Urogenital Tuberculosis in Cochabamba-Bolivia: incidence, microbiological follow-up and monitoring of anti-TB treatment
Javier Ferrufino Iriarte1, Nicol López Ovando2, Magaly Espinoza Antezana3
Recibidoel 14 de febrero de 2021.
Aceptadoel 24 de abril de 2021.
Resumen
Objetivo: describir la incidencia de tuberculosis urogenital (TBUG) en los dos centros de referencia diagnóstica del sistema de salud público del departamento de Cochabamba.
Métodos: estudio transversal retrospectivo desde enero de 2013 a marzo de 2020; población de estudio: pacientes con sospecha de TBUG con solicitud de cultivo para BK. Recolección de datos: base de datos de los laboratorios y revisión de los expedientes clínicos.
Resultados: se identificó a 2266 pacientes con sospecha clínica de TBUG a los que se les realizó cultivos de orina para TB; de los cuales 133 (5,87%) pacientes resultaron con cultivo positivo: 87 de sexo masculino (65,4%) y 46 de sexo femenino (34,6%); De estos, 115 pacientes no cuentan con un seguimiento completo clínico ni microbiológico, de los cuales el 83,3% tenía TB renal, 11,1% genital y 5,6% vesical; el 77,8 % presentaron síntomas del tracto urinario inferior, 33,3 % tenía algún tipo de comorbilidad y 1 requirió cirugía urológica. El tratamiento antituberculoso fue el estándar en el 100%, 1 presentó reacción adversa, pero ninguna resistencia ni defunciones asociadas al tratamiento.
Discusión: la incidencia del 5,87% no es despreciable, debido a que se requiere un alto índice de sospecha y contar con el cultivo para el diagnóstico, seguimiento y finalización de la terapia y de este modo disminuir el daño irreversible que afectan la funcionalidad.
Palabras clave: tuberculosis urogenital, cultivo urinario, tratamiento antifímico, antituberculoso.
Abstract
Objective: to determine the incidence of urogenital tuberculosis (UGTB) in the 2 diagnostic reference centers of Cochabamba.
Methods: retrospective cross-sectional study from January 2013 to March 2020; Study population: patients with suspected UGTB with culture request for BK. Data collection: Laboratory database and review of clinical records.
Results: 2266 patients with clinical suspicion of UGTB who had urine cultures for TB were identified; of which 133 (5.87%) patients were culture positive: 87 male (65.4%) and 46 female (34.6%); Of these, 115 patients do not have complete follow-up and only 18 patients were evaluated, of which 83.3% had renal TB, 11.1% genital and 5.6% bladder; 77.8% had lower urinary tract symptoms, 33.3% had some type of comorbidity and 1 required urological surgery. Antituberculosis treatment was standard in 100%, 1 presented adverse reaction, but no resistance or deaths associated with the treatment.
Discussion: the incidence of 5.87% is not negligible, due to the fact that a high index of suspicion is required and to have the culture for diagnosis, follow-up and termination of therapy and thus reduce irreversible damage affecting functionality.
Keywords: urogenital tuberculosis, urine culture, antituberculous treatment.
Tuberculosis (TB) sigue siendo un problema de salud globall-3, puede afectar a cualquier órgano o tejido excluyendo sólo el cabello y las uñas4, con presentaciones y manifestaciones innumerables, llegando a causar destrucción de órganos urogenitales5 conduciendo a enfermedad renal crónica, compromiso en la calidad de micción, infertilidad masculina y femenina (considerada una enfermedad de transmisión sexual), por lo que representa no solo un problema médico, sino también social2. Más del 95% de los pacientes diagnosticados con TB viven en países en desarrollo1,2, donde la incidencia varía de 192 a 232 casos y 19 a 30 muertes por 100.000 habitantes al año2; siendo también una de las causas principales de muerte en pacientes con infección por el virus de la inmunodeficiencia humana (VIH)6 ; en América latina, Bolivia es uno de los países con la incidencia más elevada, son más de 85 infectados por 100 000 habitantes, llegando a ocupar el segundo lugar después de Haití7. De acuerdo a los datos del Ministerio de salud en el año 2017, Cochabamba reportó 1 136 casos, haciendo el 79% del total de casos en el país junto a Santa Cruz y La Paz8.
El porcentaje de tuberculosis extrapulmonar (TBEP) representa alrededor del 10% de los casos de TB3,5 y se diagnostica con menor frecuencia en personas de raza blanca en relación a otros grupos étnicos6. La tuberculosis urogenital (TBUG) constituye hasta el 40% de los casos de TBEP3, que es la segunda forma más común de TB en los países con situaciones epidémicas severas y la tercera más común en regiones con baja incidencia1. Entre los pacientes con TBUG, el riñón sigue siendo el sitio más frecuente de aparición en aproximadamente el 80% de los pacientes, seguido de los órganos genitales, afectando al epidídimo en un 22-55%2, le sigue la vejiga, uréter, próstata y pene1. La TB afecta principalmente a los adultos jóvenes en edad reproductiva, la edad media es de 40,7 años (rango: 5-90 años)3. Sin embargo, todos los grupos de edad están en riesgo5. Con una prevalencia mayor en hombres que en mujeres3,5.
La TBUG es causada generalmente por el Mycobacterium tuberculosis (MTB), otras micobacterias, como Mycobacterium bovis, se observaron más en pacientes de edad avanzada; sin embargo estos son menos virulentos y rara vez son responsables de lesiones urogenitales5,9. La presentación clínica es inespecífica, manifestando comúnmente síntomas del tracto urinario inferior muy variables que imitan numerosas entidades patológicas1. El diagnóstico y tratamiento de la TBUG se convierte en un verdadero desafío, retrasando oportunamente el tratamiento que trae consigo una significativa morbilidad irreversible4.
Para el diagnóstico de TBUG es fundamental 4 pilares: microbiología, anatomía patológica, imagenología y prueba de la terapia ex juvantibus1. Métodos de amplificación como la reacción en cadena de la polimerasa1: Xpert MTB/RIF reportaron una sensibilidad del 94,4% y una especificidad del 89,5% lo que otorga seguridad clínica en su utilización para el diagnóstico de TBUG10,11.
Respecto al tratamiento es principalmente farmacológico1 con resultados excelentes, debido a las altas concentraciones urinarias del fármaco y el buen riego vascular renal y epididimario9. El tratamiento estándar tiene 6 meses de duración1,9, siempre que la TB sea sensible al fármaco9, consiste en una tetra terapia (rifampicina, isoniazida, etambutol y pirazinamida) (o estreptomicina) intensivo inicial de dos meses seguida de una biterapia (rifampicina e isoniazida) de cuatro meses1,9,12. En pacientes con afectación renal importante y absceso o función renal comprometida, se puede ajustar el tratamiento a 9-12 meses9. En casos de recaída este debe de ser confirmada por cultivo siendo rara en el tracto urinario y tratado nuevamente con terapia estándar9. En el último medio siglo no se desarrollaron nuevos fármacos, por lo que la resistencia al MTB ha aumentado considerablemente1: tuberculosis multidrogo resistente (TB-MDR)12. Por lo que el diagnóstico microbiológico es esencial para: guiar las intervenciones quirúrgicas bajo la cobertura de terapia antituberculosis (reconstrucción del tracto urinario: manteniendo la funcionalidad renal restante, rehabilitar la calidad de micción y la fertilidad)1,7,9, reduce la carga bacteriana (preponderante con TB-MDR) y diseminación; para disminuir recaídas, maximizar resultados y mejorar el pronóstico durante el seguimiento clínico del paciente1,7,9.
El objetivo principal de esta investigación es: describir la incidencia de TBUG en los dos centros de referencia diagnóstica del sistema de salud pública del departamento de Cochabamba y nuestros objetivos secundarios: identificar la TBUG dentro de las infecciones urinarias ambulatorias del Hospital Viedma, el seguimiento clínico-microbiológico de los pacientes y el progreso referente al esquema de tratamiento como las complicaciones durante los años 2013 al 2020.
Materiales y métodos
Tipo de estudio: transversal retrospectivo en el periodo comprendido entre enero de 2013 a marzo de 2020, la población de estudio incluyó aquellos pacientes con sospecha de TBUG con solicitud de cultivo para BK de los dos centros de referencia: Hospital Clínico Viedma y Escuela Técnica de Salud.
Los criterios de inclusión fueron: pacientes que cumplieran con la definición de caso de tuberculosis bacteriológicamente confirmado, según el manual boliviano de normas técnicas en tuberculosis13 en medios de cultivos Loweinstein-Jensen y/o Ogawa-Kudoh y constancia en el seguimiento terapéutico en el expediente clínico (pacientes nuevos o previamente tratados)13; y los criterios de exclusión fueron: menores de 18 años de edad, cultivos negativos, expediente clínico incompleto o depurado. La información se obtuvo de la base de datos de los laboratorios del Hospital Clínico Viedma y Escuela Técnica de Salud, revisión detallada de los expedientes clínicos. Se tomaron las siguientes variables: edad, género, residencia (área rural-urbana), historia de tuberculosis, comorbilidades (uso de medicamentos inmunosupresores, VIH, enfermedad renal crónica).
Los datos fueron recolectados y analizados mediante estadística descriptiva y analítica por medio del programa Statistical Package for the Social Sciences (SPSS) versión 26.
Resultados
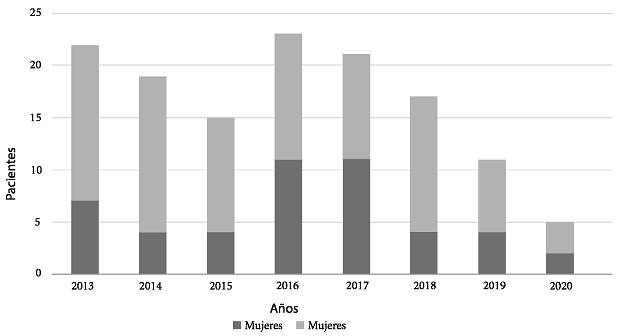
El estudio identificó, en un periodo de 7 años a: 2266 pacientes con sospecha clínica de TB urinaria (Figura1): 1028 sexo masculino (45,37%) y 1238 (54,63%) de sexo femenino, por lo que se les realizó cultivos de orina para TB; de los cuales 133 (5,87%) pacientes resultaron con cultivo positivo para TBUG: 87 fueron de sexo masculino (65,4%) y 46 de sexo femenino (34,6%), (Figura 2) con una edad promedio 49,3 años (rango 4-88).
Figura 1: Número de pacientes por año con sospecha clínica de TB a los que se les solicitó cultivo
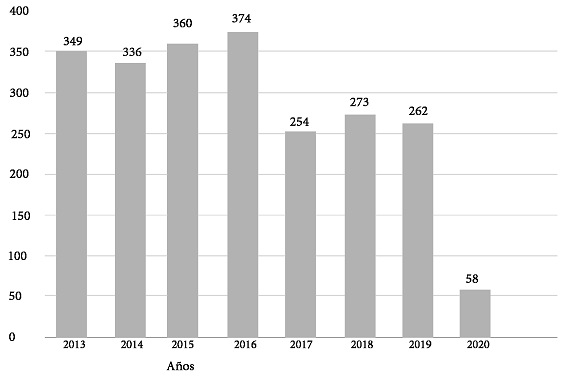
Figura 2: Número de pacientes por año con cultivo positivo para TB
De los 133 pacientes, 42 (31,58%) fueron realizados en medio Loweinstein-Jensen y 91 (68,42%) en medio Ogawa-Kudoh según técnicas del manual boliviano de normas de manejo de la tuberculosis13. De los 133 pacientes, 41 (30,83%) tuvieron lecturas positivas a los 20 días, 61 (45,86%) a los 40 días y 31 (23,30%) a los 60 días.
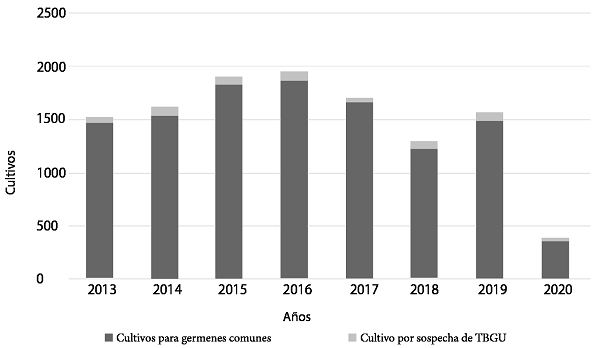
En el Hospital ClínicoViedma durante estos 7 años se realizó un total de 11888 urocultivos en pacientes ambulatorios; de los cuales 498 (4,19%), fueron por sospecha de TBGU y de estos 42 (0,35%) tuvieron resultados positivos (Figura 3).
Figura 3: Número de cultivos realizados en pacientes ambulatorios para gérmenes comunes y por sospecha de tuberculosis genitourinaria en el Hospital Clínico Viedma
De los 133 pacientes, son 115 pacientes (86,5%) que no cuentan con algún tipo de seguimiento a la terapia farmacológica de 6 meses estándar o no se tiene el expediente completo, por lo que se tomó en cuenta a 18 pacientes (13,5%) que si contaban con seguimiento antituberculoso según manual13; confirmados por métodos bacteriológicos en el 88,9% y por métodos histopatológicos y clínicos en el 11,1%. Son 11 hombres y 7 mujeres, con una edad promedio de 46 años (rango 23-81); los resultados mostraron que la TB renal ocurrió en el 83,3%, genital 11,1% y vesical en el 5,6%; el 77,8 % presentaron síntomas del tracto urinario inferior (dolor lumbar (38,89%), hematuria (38,89%), disuria (27,78%), frecuencia miccional (22,22%) y con relación a los síntomas constitucionales de la TB: fiebre (16,64%), pérdida de peso (11,11%) y sudoración (11,11%). De los 18 pacientes, el 33,3% presentaron algún tipo de comorbilidad (enfermedad renal crónica, VIH, inmunosupresión médica), dos presentaron TB miliar y uno requirió cirugía urológica.
El tratamiento antituberculoso fue el estándar en el 100% de los 18 pacientes, sin presentación de TB-MDR. Solo un paciente presentó reacción adversa a los antifímicos (rash cutáneo) y no hubo defunciones asociadas al tratamiento. El control con métodos microbiológicos post terapia solo se realizó en el 22,22% de los 18 pacientes.
Discusión
La tuberculosis tiene una distribución mundial, sin variaciones cíclicas o estacionales y con mayor prevalencia en regiones de alta densidad poblacional y situaciones socioeconómica y sanitaria bajas5. Se estima que hasta el 20% de pacientes con clínica o sospecha de TB presenta afectación en órganos urogenitales2. En Bolivia el control de la Tuberculosis fue declarado prioridad nacional por Resolución Ministerial 0-400 del 18 de julio del 2003 y actualmente el país, está comprometido con la Estrategia “Alto a la Tuberculosis” para el logro de los Objetivos de desarrollo del Milenio (ODM) y metas del programa al 2020: Curar y terminar el tratamiento al menos al 85% de los casos nuevos detectados13,14. Lastimosamente no encontramos un seguimiento, control y verificación microbiológico durante y al finalizar el tratamiento antituberculoso, como indica el manual “pacientes con pérdida al seguimiento”13, debido a que este control con métodos microbiológicos trans y post terapia solo se realizó en el 22,22%, probablemente esto se atribuya al enfoque epidemiológico de dispensación de los fármacos en la que se pierde la integridad terapéutica con controles microbiológicos. Además, de contar con solo 2 laboratorios del sistema de salud pública concentrados en la ciudad y de disponer un sistema de transporte de muestras de triple embalaje que hace más difícil enviar y mantener la calidad de la muestra13.
El cultivo, aunque es el estándar de oro, tiene una sensibilidad ampliamente variable (10,7 a 80%) y puede tomar alrededor de 6 a 8 semanas, pero tiene la ventaja de proporcionar pruebas de sensibilidad a los antibióticos15; durante estos 7 años solo en unos de los laboratorios realizó un total de 11 888 urocultivos, de los cuales 498 (4,19%), fueron por sospecha de TBGU. El cultivo de TB resultó positivo en el 5,87% de nuestra población total, datos mucho menores a los reportados por Tanthanuchel et al12, sin embargo, esto puede deberse a la inespecificidad de los síntomas que alertan a los médicos a descartar la enfermedad como posible etiología de los síntomas que presenta el paciente. También, la calidad de la toma y el transporte de la muestra de orina puede estar comprometida por no disponer de laboratorios descentralizados. Cabe destacar que de los resultados positivos el 31,58% fueron realizados en medio Loweinstein-Jensen; y el 68,42% en medio Ogawa-Kudoh (desde 2015), debido a que este último proporciona la suficiente sensibilidad y especificidad para el diagnóstico, no necesita habilidades técnicas avanzadas, es económico y fácil de realizar, por lo cual es un buen método para países con recursos técnicos limitados19-21. Con relación a las lecturas positivas, la mayor cantidad fue a los 40 días, seguido de los 20 y por últimos 60 días, lo que nos sugiere que siempre se debe de realizar todo el protocolo de manejo y procesamiento de muestras, por la diferencia en los tiempos13,20; respecto a la prueba de susceptibilidad a las drogas, ninguno de los pacientes mostró resistencia.
La TBUG es la segunda presentación más común de TB extrapulmonar1,3,6,12, afecta principalmente a los adultos jóvenes, en edad reproductiva, pero todos los grupos de edad están en riesgo; se ha observado en diversos estudios que la edad media es de 40,7 años (rango: 5-90 años)3,15, en nuestro estudio se encontró que de 133 pacientes la edad promedio fue de 49,3 años (rango 4-88), datos similares a los estudios realizados por Tsung-Yu et al en Taiwán16.
Para el sexo, informan que la TBUG es más frecuente en hombres en comparación con mujeres en una proporción de 2,3:1. En nuestro estudio también se mostró esta relación12, sin embargo, estudios de Singh et al17. y Mishra et al18 en India reportaron resultados que muestran preponderancia femenina17,18, siendo que India presenta la mayor cantidad de casos de TBGU reportados2.
La presentación clínica de esta patología es inespecífica. En nuestro estudio el dato más frecuente fue la hematuria (38,89%) y lumbalgia (38,89%), seguido de la disuria (27,78%) y aumento en la frecuencia miccional (22,22%), datos similares a los encontrados en el estudio de Gallegos, et al14 en Toluca-México y Mishra, et al18 en Ptana-India. La tuberculosis urogenital afecta con mayor frecuencia a los riñones y es lentamente progresiva, asintomática y altamente destructiva, llegando a debutar con lesión renal aguda y/o pérdida renal unilateral de la función12,16. En el presente estudio, el riñón fue el órgano más involucrado y el 12,25% tenía enfermedad renal crónica asociada. El segundo órgano afectado fue el epidídimo en un 22-55%2, nuestro estudio reporta a dos pacientes con TB en el epidídimo y/o testículo, seguido de un paciente con TB en la vejiga, que tiene relación con lo mencionado en la literatura1.
Por otro lado, el VIH/SIDA representando al menos el 6% de las enfermedades más frecuentemente asociadas a la tuberculosis, y siendo un condicionante6,15 que interfiere negativamente en el tratamiento y la sobrevida, en nuestro estudio se encontró solo un paciente VIH positivo el cual mostró un curso favorable y sin complicaciones.
La tuberculosis genitourinaria en general debe tratarse con un régimen de cuatro medicamentos: isoniazida, rifampicina, etambutol y pirazinamida durante un total de 6 meses1,9,12,15. Sin embargo, algunos estudios como el de Chandra et al21 encontró que se requirió una mayor duración para un adecuado tratamiento de TBUG, debido a que sus pacientes presentaban desnutrición y estados de gravedad de la enfermedad22. En nuestro estudio, el régimen de cuatro fármacos se utilizó en el 100% de los pacientes, y solo un paciente presentó rash cutáneo que se controló con antihistamínico13. Existen algunos reportes de alta tasa de recaídas de hasta el 20% pero los cohortes históricos con un seguimiento prolongado mayor a 10 años indican que generalmente se esperan tasas de curación cercanas al 100% en los regímenes de tratamiento actuales9,15. En nuestro trabajo el 100% de los pacientes con seguimiento tuvieron como resultado un tratamiento completo. Sin embargo, el 22,2 % cuentan con cultivo de posterapia para dar condición de egreso de curado en todo caso de TB sensible al cuarto mes. (o si se prolongó la fase intensiva deberá contar con cultivo negativo al quinto mes de tratamiento) como lo dicta el manual boliviano de normas técnicas en tuberculosis13.
En conclusión, la incidencia del 5,87% de pacientes con TBUG no es despreciable, debido a que se requiere un alto índice de sospecha y contar siempre con el cultivo para el diagnóstico (sensibilidad farmacológica), seguimiento (respuesta o desarrollo de resistencia) y finalización de la terapia antifímica para lograr un completo control de la tuberculosis urogenital12. El abordaje temprano de esta patología cobra gran importancia para excluir la TBUG, tratarla oportunamente y de este modo disminuir el daño irreversible de los órganos UG que afectan la funcionalidad renal, la calidad de micción y la fertilidad.
Por último, resulta interesante que nuestros pacientes están cursando con una definición de tener un tratamiento completo, pero no así de estar curados de la enfermedad, lo que en efecto es una llamada de atención debido a falta de control microbiológico trans y post terapia. Nos permite recomendar a todos los trabajadores en salud y poder seguir de mejor manera el manual nacional de normas técnicas de tuberculosis13 para garantizar una mejor atención a los pacientes.
Agradecimientos
Agradecemos al laboratorio departamental de tuberculosis de la Escuela Técnica de Salud Boliviana Japonesa de cooperación Andina por facilitar los datos para este trabajo y al Hospital Clínico Viedma por el apoyo en la ejecución del mismo.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Referencias bibliográficas
1. Kulchavenya E. Best practice in the diagnosis and management of urogenital tuberculosis. Ther Adv Urol. 2013; 5(3): 143–151. [ Links ] Disponible en: [Consultado 20/10/2020] [Internet] DOI: 10.1177/ 1756287213476128
2. Siddharth Y, Prabhjot S, Ashok H, Rajeev K. Genital tuberculosis: current status of diagnosis and management. Transl Androl Urol. 2017; 6(2):222-233. [ Links ]
Disponible en: [Consultado 28 /10/2020] [Internet] http://dx.doi.org/10.21037/tau.2016.12.04
3. Abbara A, Davidson RN. Etiology and management of genitourinary tuberculosis .Nat Rev Urol. 2011; 8: 678–688. [ Links ] [Consultado 01/11/2020] [Internet] Disponible: doi:10.1038/nrurol.2011.172
4. Kulchavenya E. Extrapulmonary tuberculosis: are statistical reports accurate? Ther Adv Infect Dis. 2014; 2(2): 6170. [ Links ] [Consultado 01/11/2020] [Internet] Disponible en: DOI: 10.1177/2049936114528173
5. Figueiredo AA, Lucon AM, Srougi M. Urogenital tuberculosis. Microbiol Spectrum 2016; 5(1): TNMI7-0015. [ Links ] [Consultado 20/10/2020] [Internet] Disponible en: doi:10.1128/microbiolspec.TNMI7-0015-2016.
6. Figueiredo AA, Lucon AM. Urogenital Tuberculosis: Update and Review of 8961 Cases from the World Literature. REVIEWS IN UROLOGY. 2008; 10(3):0. [ Links ] [Consultado 20/10/2020] [Internet] Disponible en: 10.1128/microbiolspec.TNMI7-0015-2016
7. Revollo ZS, Taborga MX. Diagnóstico de tuberculosis extrapulmonar mediante la reacción en cadena de la polimerasa. REVISTA CON-CIENCI. 2013; 1(1): 37-46. [ Links ] [Consultado 01/11/2020] [Internet] Disponible en: Diagnóstico de tuberculosis extrapulmonar mediante la reacción en cadena de la polimerasa (scielo.org.bo)
8. Ministerio de Salud y Deportes. Salud: Bolivia está cada vez más cerca de acabar con la tuberculosis. 2018. [ Links ] [Consultado 26/01/2021] Disponible en: Ministerio de Salud y Deportes de Bolivia - Salud: Bolivia está cada vez más cerca de acabar con la tuberculosis (minsalud.gob.bo)
9. Christian Wejse. Medical treatment for urogenital tuberculosis (UGTB). GMS Infectious Diseases 2018; 6:0. [ Links ] [Consultado 03/11/2020] [Internet] Disponible en: 10.3205/id000039
10. Chen Y, Wu P, Fu L, Liu YH4, Zhang Y, Zhao Y. Multicentre evaluation of Xpert MTB/RIF assay in detecting urinary tract tuberculosis with urine Samples. Scientific Reports 2019; 9:11053. [ Links ] [Consultado 01/11/2020] [Internet] Disponible https://doi.org/10.1038/s41598-019-47358-3
11. Altez FC, Victor OV, Mirzazadeh M, Zegarra L, Seas C, Ugarte GC. Diagnostic accuracy of nucleic acid amplification tests (NAATs) in urine for genitourinary tuberculosis: a systematic review and meta-analysis. BMC Infectious Diseases. 2017; 17: 390. [ Links ] [Internet][Consultado 01/11/2020] Disponible: DOI 10.1186/s12879-017-2476-8
12. Tanthanuch M, Karnjanawanichkul W, Pripatnanont C. Tuberculosis of the urinary tract in Southern Thailand. J Med Assoc Thai 2010; 93 (8): 916-9. [ Links ] [Consultado 20/11/2020][Internet] Disponible: http://www.mat.or.th/journal
13. Ministerio de Salud. Dirección General de Servicios de Salud. Manual de normas técnicas en tuberculosis. La Paz-Bolivia: 2017. [ Links ]
14. Ministerio de salud. Revista epidemiológica. La paz-Bolivia: 2015. 67-72. [Consultado 20/01/2021] Disponible en: https://www.minsalud.gob.bo/images/Libros/epidemio/Revista-Epidemiologica_opt
15. Gallegos-Sánchez G., Rosales-Velázquez C.E., Ruvalcaba-Oceguera G.E., Aragón-Castro M.A., Gutiérrez-Rosales R., Ordoñez-Jurado A.U. Incidencia y características clínicas de pacientes con tuberculosis genitourinaria durante el periodo 2003 a 2019 en un centro hospitalario de tercer nivel. Rev Mex Urol. 2020; 80(2): 1-16. [ Links ] Disponible en: Incidencia y características clínicas de pacientes con tuberculosis genitourinaria durante el período 2003 a 2019 en un centro hospitalario de tercer nivel (medigraphic.com)
16. Tsung-Yu Huang, Chien-Hui Hung, Wei-Hsiu Hsu, Kuo-Ti Peng, Ming-Szu Hung. et al. Genitourinary tuberculosis in Taiwan: A 15- year experience at a teaching hospital. Journal of Microbiology, Immunology and Infection. 2019; 52: 312e319. [ Links ] [Consultado 2/03/2021] [Internet] Disponible en: https://doi.org/10.1016/j.jmii.2018.10.007
17. Singh JP, Priyadarshi V, Kundu AK, Vijay MK, Bera MK, Pal DK. Genito-urinary tuberculosis revisited–13 years’ experience of a single Centre. Indian J Tuberc. 2013; 60: 15–22. [ Links ] [Consultado 4/03/2021]
18. Mishra KG, Ahmad a, Singh G, Tiwari R. Current Status of Genitourinary Tuberculosis: Presentation, Diagnostic Approach and Management-Single Centre Experience at IGIMS (Ptana, Bihar, India). Indian Journal of Surgery 2020; 23. [Consultado 4/03/2021][Internet]Disponible en: https://doi.org/10.1007/s12262-020-02115-z
19. Costa RR, Silva SF, Fochat RC, Macedo RL, Pereira TV, Silva MR, et al. Comparación entre las técnicas de Ogawa-Kudoh y Petroff modificadas para el cultivo de micobacterias en el diagnóstico de tuberculosis pulmonar. einstein (São Paulo). 2018; 16 (2): eAO4214. [ Links ] [Consultado 15/03/2021] [Internet] Disponible en: DOI: 10.1590 / S1679-45082018AO4214
20. Parimango RD, Chavez CM, Lujan VM, Otiniano GM, Robles CH, Muñoz GE. Comparación de los medios Ogawa y Löwenstein- Jensen en el aislamiento de Mycobacterium tuberculosis de pacientes con tuberculosis pulmonar. Hospital Regional Docente de Trujillo, Perú. REVISTA MÉDICA VALLEJIANA/ Vallejian Medical Journal. 2019; 4(1):24-31. [ Links ] [Consultado 15/03/2021] [Internet] Disponible en: DOI: 10.18050/revistamedicavallejiana.v4i1.2217
21. Franco-Sotomayor G, Rivera-Olivero IA, Leon-Benitez M, Uruchima-Campoverde SE, Cardenas-Franco G, Perdomo-Castro ME, Cardenas-Franco CS, Ortega-Vivanco J, Abad- Ruiz AS, de Waard JH, Garcia-Bereguiain MA. Fast, simple, and cheap: the Kudoh- Ogawa swab method as an alternative to the Petroff–Lowenstein-Jensen method for culturing of Mycobacterium tuberculosis. J Clin Microbiol. 2020; 58: e01424-19. [ Links ] [Consultado 15/03/2021] Disponible en: https://doi.org/10.1128/JCM.01424-19.
22. Smita Chandra, Harish Chandra, Neena Chauhan, Dushyant Singh Gaur1, Harendra Gupta ,et al. MALE GENITOURINARY TUBERCULOSIS -13 YEARS EXPERIENCE AT A TERTIARY CARE CENTER IN INDIA. Southeast Asian J Trop Med Public Health. 2012; 43(2):0. [ Links ] [Consultado 4/03/2021] Disponible en: PMID: 23082588.














