Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
Compartir
Gaceta Médica Boliviana
versión On-line ISSN 1012-2966
Gac Med Bol vol.43 no.1 Cochabamba ago. 2020
Artículo Original
Susceptibilidad antibiótica de Staphylococcus aureus de aislados nasales en estudiantes del norte de Perú
Antibiotic susceptibility of Staphylococcus aureus from nasal isolates in students from northern Peru
Suaréz-Del-Aguila Usmán José1, Iglesias-Osores Sebastian2, Moreno-Mantilla Mario3
Aceptado el 11 de abril de 2020.
Resumen
Objetivos: determinar el perfil de susceptibilidad antibiótica de Staphylococcus aureus, en estudiantes de Biología, Enfermería y Medicina de la Universidad Nacional Pedro Ruiz Gallo-Lambayeque.
Métodos: Las muestras fueron recolectadas mediante hisopados nasales. Se realizó el aislamiento primario en Agar Manitol Salado, para la recuperación e identificación de Staphylococcus aureus de octubre 2015- marzo 2016. La prueba de susceptibilidad bacteriana se realizó la prueba de sensibilidad antimicrobiana por el método de disco de difusión.
Resultados: se aislaron 43 cultivos positivos para Staphylococcus aureus, lo cual representó el 28,6%; siendo negativas 107 muestras, representando el 71,4%. Se determinó que, el 90,6% de las cepas fueron resistentes a Oxacilina, el 81,3 % a Sulfametoxazol - Trimetoprima, el 95,3 % a Penicilina, el 34,8% a Cefoxitina, siendo todas las cepas 100% sensibles a Imipenem y Vancomicina. La evaluación de la reacción cruzada dio como resultado que el 2.6% de las cepas presentaron resistencia a Ceftazidima, 12,8% a Azitromicina, el 15,4 % a Cefotaxima, y el 20,9% a Gentamicina; por el contario fueron 100% sensibles a Amikacina, Ciprofloxacino, Ceftriaxona y Cefuroxima.
Conclusiones: El 28,6% del total de la población en estudio dio positiva para Staphylococcus aureus, el 90,6 % de las cepas de fueron resistentes a Oxacilina, siendo todas las cepas sensibles a Imipenem. La Escuela profesional de Ciencias Biológicas fue quien presentó mayor frecuencia de aislamientos de Staphylococcus aureus.
Abstract
Objectives: To determine the antibiotic susceptibility profile of Staphylococcus aureus, in Biology, Nursing and Medicine students of the Pedro Ruiz Gallo-Lambayeque National University.
Methods: Samples were collected by means of nasal swabs. Primary isolation was performed on Salt Mannitol Agar, for the recovery and identification of Staphylococcus aureus from October 2015 to March 2016. The bacterial susceptibility test was performed by the antimicrobial sensitivity test by the diffusion disc method.
Results: 43 positive cultures were isolated for Staphylococcus aureus, which represented 28.6%; 107 samples were negative, representing 71.4%. It was determined that, 90.6% of the strains were resistant to Oxacillin, 81.3% to Sulfamethoxazole - Trimethoprim, 95.3% to Penicillin, 34.8% to Cefoxitin, being all strains 100% sensitive to Imipenem and Vancomycin. Evaluation of the cross reaction resulted in 2.6% of the strains showing resistance to Ceftazidime, 12.8% to Azithromycin, 15.4% to Cefotaxime, and 20.9% to Gentamicin; on the contrary they were 100% sensitive to Amikacin, Ciprofloxacin, Ceftriaxone and Cefuroxime.
Conclusions: 28.6% of the total population in the study was positive for Staphylococcus aureus, 90.6% of the strains were resistant to Oxacillin, and all the strains were sensitive to Imipenem. The Professional School of Biological Sciences presented the highest frequency of Staphylococcus aureus isolates.
Keywords: Methicillin-Resistant Staphylococcus aureus, Asymptomatic Infections, Student Health Services.
Materiales y métodos
El presente trabajo de investigación es un estudio exploratorio de corte transversal, se realizó en los laboratorios de Microbiología y Parasitología de la Facultad de Ciencias Biológicas de la Universidad Nacional Pedro Ruiz Gallo. El tamaño de muestra se determinó a base de un muestreo piloto de 15 estudiantes, cinco estudiantes por cada facultad evaluada, del cual el 30 % resultó positivo para Staphylococcus aureus. Siendo el número total de estudiantes que participó 150, distribuidos en 50 estudiantes de la Facultad de Ciencias Biológicas de los últimos ciclos, 50 estudiantes de Enfermería que ya acuden a centros médicos y 50 estudiantes de Medicina del cuarto año de la Universidad Nacional Pedro Ruiz Gallo. Muestras de hisopados nasales de estudiantes procedentes de tres escuelas profesionales de la Universidad Nacional “Pedro Ruiz Gallo”, durante el período octubre 2015- marzo 2016 de la Universidad Nacional Pedro Ruiz Gallo. Fueron incluidos sólo aquellos alumnos que aceptaron participar en el estudio previa firma del consentimiento informado, a los cuales posteriormente se le realizó el hisopado nasal para la obtención de la muestra. El estudio fue aceptado por el comité de ética de la Universidad Nacional Pedro Ruiz Gallo.
Las muestras se obtuvieron mediante hisopado nasal, introduciendo un hisopo dentro de la fosa nasal del portador, realizando movimientos de rotación tres veces en sentido horario y tres veces en sentido contrario. Se sembraron inmediatamente en placas de Agar Manitol Salado mediante agotamiento y estría para aislamiento primario; se incubó a 35-37 °C por 24 horas, en condiciones aerobias.
Al término de la incubación se evidenciaron las características de las colonias sospechosas para Staphylococcus aureus, la identificación microbiológica se realizó según el Manual de Procedimientos Bacteriológicos en Infecciones Intrahospitalarias-INS12.
Para la identificación fenotípica se realizaron ensayos bioquímicos convencionales y la susceptibilidad antimicrobiana se evaluó mediante el método de método Kirby-Bauer (método de difusión en agar).
Consistió en utilizar una placa con agar Müller Hinton, en donde se inoculó una suspensión bacteriana ajustada al patrón de 0,5 de la escala de Mc Farland. Los antibióticos utilizados para evaluar a Staphylococcus aureus fueron; Oxacilina, Vancomicina, Penicilina, Imipenem, Ampicilina/Sulbactam y Cefoxitina. Considerando a los aislamientos con rango intermedio como resistentes, teniendo en cuenta los parámetros de sensibilidad o resistencia del Performance Standards for Antimicrobial Susceptibility Testing13.
Después de evaluar la resistencia antibiótica de Staphylococcus aureus, se realizó un segundo antibiograma a aquellas cepas que fueron resistentes a Oxacilina, para determinar la reacción cruzada con otros antibióticos. Los antibióticos usados fueron; Ceftazidima, Azitromicina, Cefotaxima, Gentamicina, Amikacina, Ciprofloxacino, Ceftriaxona y Cefuroxima; Oxacilina (fue colocado en el centro de la placa de agar).
Mediante una encuesta se evaluaron los siguientes factores epidemiológicos donde se consideró: hacinamiento (si la persona compartía su dormitorio con más de 3 personas), fumador pasivo o activo (si la persona fumaba o convivía con al menos un fumador), exposición constante al polvo (si en su localidad o vivienda se encuentra muy expuesta al polvo), personas con enfermedades respiratorias crónicas en casa (asma, rinitis alérgica, etc.) y precariedad de vivienda. Factores clínicos como: infecciones faríngeas recurrentes, antecedentes de infecciones respiratorias agudas (resfriados y gripe), antecedentes de alergias y hábito de automedicación.
Con los resultados obtenidos se confeccionó una base de datos con el programa Microsoft Excel 2013. Se elaboraron tablas de distribución de frecuencia para ordenar los datos en clases conjuntas, con el objetivo de representar los datos obtenidos en porcentajes, y en base a ellas, realizar el análisis descriptivo y elaborar gráficos para facilitar la comprensión de los resultados. Se utilizó el software estadístico InfoStat.
Resultados
Fueron analizadas 150 muestras de hisopados nasales, se aislaron 43 (28,6 %) cultivos positivos para Staphylococcus aureus; siendo negativas 107 (71,4 %) cultivos negativos para Staphylococcus aureus.
Del aislamiento de las 43 cepas de Staphylococcus aureus, se procedió a realizar el antibiograma con la finalidad de evaluar la susceptibilidad del microorganismo en estudio, determinando que, el 90,6% de las cepas fueron resistentes a Oxacilina, el 81,3 % a Sulfametoxazol - Trimetoprima, el 95,3 % a Penicilina, el 34.8% a Cefoxitina, siendo todas las cepas 100% sensibles a Imipenem y Vancomicina. Los aislamientos que resultaron con rango intermedio en la lectura de los antibiogramas, fueron considerados como resistentes (Tabla 1).
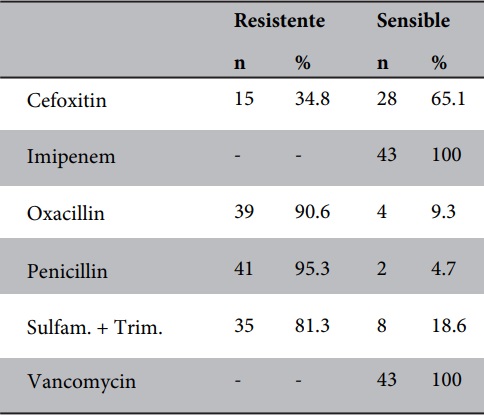
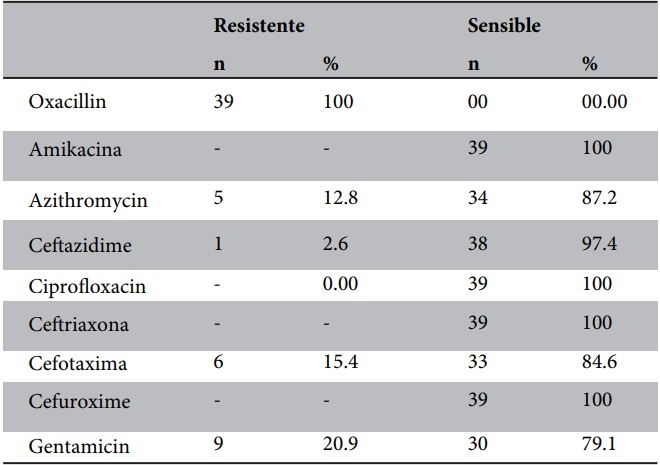
Se realizó un segundo antibiograma a las cepas que dieron resistentes a Oxacilina, para determinar la reacción cruzada con otros antibióticos, especialmente con las cefalosporinas. Fueron 39 cepas evaluadas, de las cuales el 2,6% presentaron resistencia a Ceftazidima, 12,8% a Azitromicina, el 15,4% a Cefotaxima, y el 20,9% a Gentamicina; por el contario fueron 100% sensibles a Amikacina, Ciprofloxacino, Ceftriaxona y Cefuroxima (Tabla 2).
A todos los participantes de la presente investigación se les realizó una encuesta, con la finalidad de detectar los posibles factores clínicos asociados a la colonización bacteriana en estudio, dentro de los cuales se incluyeron a: Infecciones faríngeas recurrentes (IF), Antecedentes de infecciones respiratorias agudas (AIR), Antecedentes de alergias (AA); Hábitos de automedicación (HA).
Los datos proporcionados por la encuesta tras la evaluación de los aislamientos positivos de Staphylococcus aureus, dieron como resultado que el 9,3 % de los participantes presentaron infecciones faríngeas recurrentes, el 41,3% tenía antecedentes de infecciones respiratorias agudas, dentro de las que se incluyen resfriados y gripe, el 42% padecían de alergias, y el 46% tenían el hábito de automedicarse; relacionando los antecedentes con resultados prevalentes, a los alumnos con aislamientos positivos y resistentes a los antibióticos evaluados. Siendo la automedicación el factor clínico común en todos los aislamientos positivos de Staphylococcus aureus.
En la encuesta realizada a los estudiantes de las escuelas profesionales evaluadas se incluyeron los factores epidemiológicos que pueden estar asociados a la colonización bacteriana en estudio, considerando como factores predisponentes al Hacinamiento (H), Fumador pasivo (FP), Fumador activo (FA), Exposición constante al polvo (EP) y el convivir con personas que tienen enfermedades respiratorias crónicas (ERC).
Los resultados obtenidos mediante la encuesta, nos proporcionaron la siguiente información; de la totalidad de aislamientos positivos para Staphylococcus aureus, el 2% de participantes señaló que vivía en estado de hacinamiento, el 16% indicó que eran fumadores pasivos, el 6,6% fumadores activos, el 44% que tenían exposición constante al polvo, y el 21,3% que vivían con familiares que presentan enfermedades respiratorias crónicas. Los factores epidemiológicos prevalentes fueron la exposición constante al polvo y la convivencia con pacientes que tienen enfermedades respiratorias crónicas.
Discusión
Referencias bibliográficas
1. Kerwat K, Graf J, Wulf H. Krankenhaushygiene Nosokomiale Infektionen. Vol. 45, Anasthesiologie Intensivmedizin Notfallmedizin Schmerztherapie. 2010. p. 30–1.
2. Gastmeier P, Geffers C, Herrmann M, Lemmen S, Salzberger B, Seifert H, et al. Nosokomiale Infektionen und Infektionen mit multiresistenten Erregern - Häufigkeit und Sterblichkeit. Dtsch Medizinische Wochenschrift. 2016 Mar 16;141(6):421–7.
3. Conde A. Staphylococcus aureus infections. N Engl J Med. 1998;339(27):2026. [ Links ]
4. Golubchik T, Batty EM, Miller RR, Farr H, Young BC, Larner-Svensson H, et al. Within-Host Evolution of Staphylococcus aureus during Asymptomatic Carriage. PLoS One. 2013 May 1;8(5).
5. Hodille E, Badiou C, Bouveyron C, Bes M, Tristan A, Vandenesch F, et al. Clindamycin suppresses virulence expression in inducible clindamycin-resistant Staphylococcus aureus strains 11 Medical and Health Sciences 1108 Medical Microbiology. Ann Clin Microbiol Antimicrob. 2018 Oct 20;17(1).
6. Becker K, Denis O, Roisin S, Mellmann A, Idelevich EA, Knaack D, et al. Detection of mecA-and mecC-positive methicillin-resistant staphylococcus aureus (MRSA) isolates by the new Xpert MRSA Gen 3 PCR assay. J Clin Microbiol. 2016 Jan 1;54(1):180–4.
7. Prère MF, Baron O, Cohen Bacrie S, Fayet O. Genotype MRSA, a new genetic test for the rapid identification of staphylococci and detection of mecA gene. Pathol Biol. 2006 Oct;54(8-9 SPEC.ISS.):502–5.
8. Enright MC, Robinson DA, Randle G, Feil EJ, Grundmann H, Spratt BG. The evolutionary history of methicillin-resistant Staphylococcus aureus (MRSA). Proc Natl Acad Sci U S A. 2002 May 28;99(11):7687–92.
9. Davis KA, Stewart JJ, Crouch HK, Florez CE, Hospenthal DR. Methicillin-Resistant Staphylococcus aureus (MRSA) Nares Colonization at Hospital Admission and Its Effect on Subsequent MRSA Infection. Clin Infect Dis [Internet]. 2004 Sep 15 [cited 2020 Feb 5];39(6):776–82. Available from: https://academic.oup.com/cid/article-lookup/doi/10.1086/422997
10. Popovich KJ, Weinstein RA, Hota B. Are Community-Associated Methicillin-Resistant Staphylococcus aureus (MRSA) Strains Replacing Traditional Nosocomial MRSA Strains? Clin Infect Dis [Internet]. 2008 Mar 15 [cited 2020 Feb 5];46(6):787–94. Available from: https://academic.oup.com/cid/article-lookup/doi/10.1086/528716
11. David MZ, Daum RS. Community-associated methicillin-resistant Staphylococcus aureus: Epidemiology and clinical consequences of an emerging epidemic. Vol. 23, Clinical Microbiology Reviews. American Society for Microbiology; 2010. p. 616–87.
12. Sacsaquispe R, Ventura G. Manual de procedimientos bacteriolgógicos en infecciones intrahospitalarias [Internet]. 2002 [cited 2020 Feb 5]. 109 p. Available from: https://www.gob.pe/institucion/minsa/informes-publicaciones/284839-manual-de-procedimientos-bacteriologicos-en-infecciones-intrahospitalarias
13. Wikler M, Cockerill F, Craig W, Dudley M, Eliopoulos G, Hecht D. Performance Standards for Antimicrobial Susceptibility Testing; Seventeenth Informational Supplement. CLSI docum. Vol. 27, Clinical and Laboratory Standars Institute - NCCLS. Wayne, PA: Clinical and Laboratory Standards Institute; 2007. 1–182 p.
14. Eady EA, Cove JH. Staphylococcal resistance revisited: Community-acquired methicillin resistant Staphylococcus aureus - An emerging problem for the management of skin and soft tissue infections. Vol. 16, Current Opinion in Infectious Diseases. Lippincott Williams and Wilkins; 2003. p. 103–24.
15. Noriega Ricalde LM, González P, Hormazábal JC, Pinto C, Canals M, Munita JM, et al. Staphylococcus aureus comunitario resistente a cloxacilina: Comunicación de los primeros cinco casos descritos en Chile. Rev Med Chil. 2008 Jul;136(7):886–91.
16. López-Aguilera S, Del Mar Goñi-Yeste M, Barrado L, González-Rodríguez-Salinas CM, Otero JR, Chaves F. Colonización nasal por Staphylococcus aureus en estudiantes de medicina: Importancia en la transmisión hospitalaria. Enferm Infecc Microbiol Clin. 2013; 31(8):500–5. [ Links ]
17. Cifuentes MAG, Chaparro DIR, Serrato MCP, Peña ACP, Pinilla MI, Gutiérrez GR. Variación del estado de portador de Staphylococcus aureus en una población de estudiantes de medicina. Rev Ciencias la Salud [Internet]. 2009 [cited 2020 Feb 5];7(1):37–46. Available from: https://revistas.urosario.edu.co/index.php/revsalud/article/view/374
18. Villafañe Ferrer L, Pinilla Pérez M, Carpintero Polanco Y, Cueto Cantillo V, Solís Sotomayor Y. Portación nasal de staphylococcus aureus en estudiantes de bacteriología. Salud Uninorte. 2013;29(2):151–9. [ Links ]
19. Gabriela Sanabria B. Evolution of resistance in Staphylococcus aureus. Vol. 3, Rev. Inst. Med. Trop.
20. Otth Rademacher L, Wilson Sch. M, Bustamante H. N, Fernández J. H, Otth L. C. Susceptibilidad antimicrobiana y patrones de resistencia de Staphylococcus aureus aislados de pacientes y portadores en la ciudad de Valdivia, Chile. Rev Chil Infectol. 2008 Jun;25(3):175–8.
21. Arteaga-Delgado LC, Espinosa-López Y, Chávez-Vivas M. Prevalencia de Staphylococcus aureus que coloniza el personal de salud de un hospital de la ciudad de Cali. Ciencias la Salud. 2016;14(1):9–19. [ Links ]
22. González Mesa L, Morffi Figueroa J, Nadal Becerra L, Vallín Plous C, Contreras R RG. Frecuencia de aislamiento de Staphylococcus spp meticilina resistentes y Enterococcus spp vancomicina resistentes en hospitales de Cuba. Revista Cubana de Farmacia [Internet]. 2005 [cited 2020 Feb 5];39. Available from: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-75152005000300003
23. Platzer M L, Aranís J C, Beltrán M C, Fonseca A X, García C P. Colonización nasal bacteriana en población sana de la ciudad de Santiago de Chile: ¿Existe portación de Staphylococcus aureus meticilino resistente comunitario? Rev Otorrinolaringol y cirugía cabeza y cuello. 2010;70(2):109–16. [ Links ]
24. Paganini MH, Della L. P, Muller O. B, Ezcurra G, Uranga M, Aguirre C, et al. Infecciones por Staphylococcus aureus resistente a meticilina adquiridas en la comunidad en niños antes sanos y en niños relacionados al hospital en la Argentina. Rev Chil Infectol. 2009 Oct;26(5):406–12. [ Links ]
25. Aguilar-Gamboa FR, Valiente JN, Mantilla MM. Portadores Nasofaríngeos de Staphylococcus aureus y Streptococcus pneumoniae en personal de Salud del Hospital Provincial Docente Belén de Lambayeque [Internet]. Vol. 1, Revista Experiencia en Medicina del Hospital Regional Lambayeque. 2015 [cited 2020 Feb 5]. Available from: http://rem.hrlamb.gob.pe/index.php/REM/article/view/17
26. Nodarse Hernández CR. Detección de Staphylococcus aureus resistente a meticilina mediante disco de cefoxitina. Rev Cuba Med Mil [Internet]. 2009 [cited 2020 Feb 5];38(3–4):30–9. Available from: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-65572009000300004
27. Zelaya-Trebejo L, Zelaya-Vargas J, Miranda-Soberón U, Guillermo-Albites J, Hernández-Zúñiga D. Portadores intrahospitalarios de Staphylococcus aureus y sensibilidad a los antimicrobianos.
Rev Peru Enfermedades Infecc y Trop [Internet]. 2006 [cited 2020 Feb 5];1(1). Available from: http://sisbib.unmsm.edu.pe/BVRevistas/SPEIT/2001_n1/Articulo_Original/pag_16.htm
28. Sanabria G. Evolución de la resistencia en el Staphylococcus aureus. Rev Inst Med Trop [Internet]. 2008 [cited 2020 Feb 5];3(2):27–39. Available from: http://revistas.ins.gov.py/index.php/revistaimt/article/view/142
29. Mendoza N. C, Barrientos M. C, Panizza F. VEU, Concha BEU, Romero PP, Barahona CFTMM, et al. Prevención de la infección intrahospitalaria por Staphylococcus aureus resistente a meticilina mediante el manejo de portadores. Rev Chil Infectol. 2000;17(2):129–34. [ Links ]














