Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Gaceta Médica Boliviana
versión On-line ISSN 1012-2966
Gac Med Bol vol.42 no.2 Cochabamba dic. 2019
Caso Clínico
Sarna costrosa en un paciente diabético
Crusted scabies in a diabetic patient
Aracena Toborga Janett1, Antezana Llaveta Gabriela2, Vargas Baspineiro Enzo Saul2
Recibido el 18 de septiembre de 2019.
Aceptado el 18 de octubre de 2019.
Resumen
La sarna costrosa corresponde a una variedad muy rara y poco frecuente de escabiosis; una parasitosis humana causada por el ácaro Sarcoptes Scabiei (var. Hominis); se produce principalmente en pacientes inmunodreprimidos y se caracteriza por lesiones atípicas y extensas, sumamente contagiosas debido al compromiso inmunitario. Se presenta el caso clínico de un paciente de 68 años de edad con antecedentes de hipertensión arterial y diabetes mellitus tipo 2 con un mal control glucémico, que es atendido por el servicio de dermatología. Las lesiones se presentan como placas extensas pruriginosas, queratósicas, eritemato-escamosas de escamas gruesas y adherentes de seis meses de evolución en tronco, muslos y pliegues axilares, inguinales e interdigitales. La sospecha clínica de sarna costrosa fue confirmada por biopsia; el tratamiento se realizó con ivermectina con mejoría del cuadro clínico.
Palabras claves: sarna costrosa, escabiosis, Sarcoptes Scabiei, inmunodepresión, ivermectina.
Abstract
Crusted scabies corresponds to a very rare variety and little common scabies; a human parasitic disease caused by an acarid in this case Sarcoptes Scabiei (var. Hominis); it observed mainly among inmunosupressed patients and is characterized by atypical and extensive lesions, highly contagious due to their immune compromise. A case of a patient of 68 years old is described with a history of hypertension and diabetes mellitus type 2 with poor glycemic control, which is assist by the dermatology service. Lesions included extensive and pruritic badges, quetatotic, erythematous-squamous of thick and adherent scales of six months evolution in trunk, thighs and axillary, inguinal and interdigital folds. The clinical suspicion of crusted scabies was confirmed by biopsy; the treatment was performed with ivermectin with improvement of the clinical picture.
Keywords: crusted scabies, scabies, Sarcoptes Scabiei, immunosuppression, ivermectin.
La escabiosis, también llamada sarna; es una enfermedad parasitaria de la piel, causada por el ácaro Sarcoptes Scabiei (var. hominis); la forma clásica de la enfermedad se caracteriza por pápulas, costras hemáticas, pústulas, pequeñas vesículas y túneles también llamados surcos1,2. El prurito presente en esta patología es muy característico y es más frecuente durante la noche3. Esta enfermedad es transmitida por contacto directo íntimo, por fómites y contacto con animales infestados, sin embargo, en este último caso se ha visto que la dermatosis es autolimitada y de evolución corta ya que el agente etiológico Sarcoptes Scabiei (var. Canis) no completa el ciclo de vida que tiene aquella variedad que afecta al ser humano1,4.
El tamaño del ácaro Sarcoptes Scabiei es de 200 µm de largo x 150 µm de ancho en los machos y de 450 µm de largo x 300 µm de ancho en las hembras. Posee cuatro pares de patas y espículas en el dorso. La hembra es la que mantiene la parasitosis; esta viaja 2,5 cm en la superficie de la piel y avanza de 2 a 3 mm por día en el túnel que cava en la capa córnea; el macho muere después de la cópula y la hembra deposita 2 a 4 huevos diariamente que pasan por los estados de larva, ninfa y adulto en catorce días2.
En Noruega en el año 1848, Danielssen y Boeck descubrieron una variedad de sarna con una clínica peculiar en pacientes enfermos con lepra lepromatosa que posteriormente denominaron sarna noruega, costrosa o hiperqueratósica3,5. Esta forma de escabiosis se caracteriza por la presencia de miles de ácaros y cifras reducidas de IgA, IgE y eosinofilia; se presenta en pacientes con alteraciones inmunitarias como pacientes con lepra, diabéticos, pacientes con Síndrome de Down, trastornos mentales, en paciente tratados con glucocorticoides y en pacientes con VIH/SIDA1,3.
La sarna costrosa comienza a manifestarse como una sarna vulgar o la forma clásica de la escabiosis; puede haber disminución del prurito que en ocasiones dificulta el diagnóstico. Los surcos que representan la lesión elemental de la enfermedad pueden no ser visibles o volverse hiperqueratósicos y la piel adquirir una apariencia eritematosa con placas psoriásicas con escama gruesa de 3 a 15 mm de color amarillento que al desprenderse dejan aspecto de piedra pómez1.
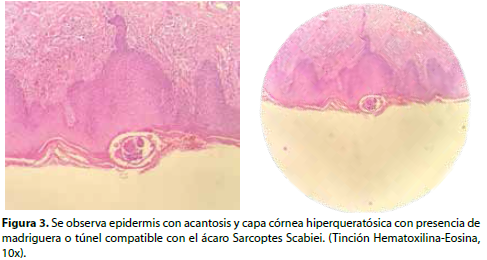
El diagnóstico precoz de esta enfermedad es complejo, por su baja frecuencia y lo atípico de su presentación; sin embargo, el diagnóstico se puede realizar mediante pruebas de identificación del ácaro o sus huevos, como con el examen directo con hidróxido de potasio al 10% (KOH) de las escamas que desprenden las lesiones de la piel afectada1. La biopsia de piel se puede solicitar en casos de duda diagnóstica o mala respuesta al tratamiento; es diagnóstica cuando se encuentra a los parásitos en cualquier estado de su ciclo biológico o alteraciones características en la epidermis (acantosis, hiperqueratosis, capa córnea engrosada con múltiples túneles o madrigueras), donde el infiltrado inflamatorio es inespecífico6.
El tratamiento es difícil debido a la gran cantidad de parásitos que existen en las escamas cutáneas y en las lesiones costrosas del paciente7
Presentación del caso
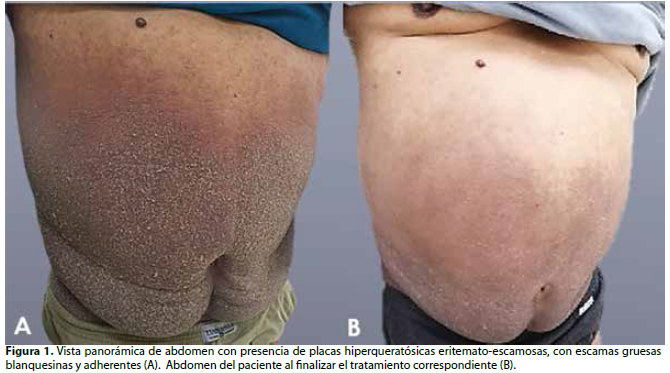
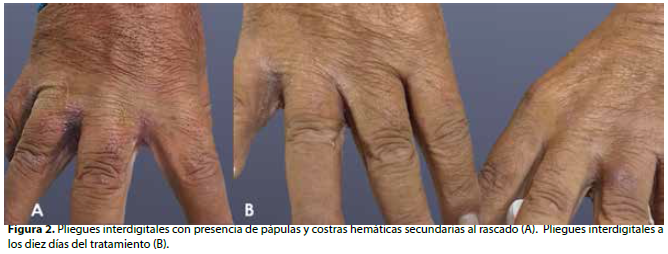
Se presenta el caso clínico de un paciente masculino de 68 años de edad que acude a consulta externa del servicio de dermatología presentando una dermatosis diseminada a nivel del tronco, región lumbar, región glútea, genitales, muslos, pliegues axilares, espacios interdigitales y afectación del dorso de los pies; de aspecto polimorfo caracterizado por múltiples pápulas que forman placas muy pruriginosas hiperqueratósicas, eritematoescamosas, con escamas gruesas blanquecinas y adherentes, acompañadas de costras hemáticas secundarias al rascado (Figura 1-A y 2-A).
El cuadro clínico de 6 meses de evolución, inició con prurito en todo el cuerpo predominantemente nocturno con presencia de eccema, exudado y costras mielicéricas; en primera instancia recibió corticoides, antihistamínicos y ciprofloxacino como tratamiento sintomático y con el diagnóstico de una dermatitis inespecífica sin mejoría clínica. Se solicitó examen micológico el cual no reportó la presencia de hongos. No se realizó exámen directo de lesiones. Paciente no acudía regularmente a sus controles.
Entre los antecedentes del paciente destaca diabetes mellitus tipo 2 con mal control glucémico en tratamiento con metformina (850 mg/día) y glibenclamida (5 mg/día), hipertensión arterial en tratamiento con amlodipina (10 mg/día) y enalapril (10 mg/día). No refiere otro antecedente patológico de relevancia. Los datos relevantes de estudios de laboratorio muestran: HbA1c 9,7%, glucemia en ayunas 320 mg/dL , Hb 15,3 g/dL, Hto 47,3%, creatinina 0,9 mg/dL, urea 22 mg/dL, colesterol 270 mg/dL, LDL 179 mg/dL, triglicéridos 240 mg/dL.
Al no ver mejoría del cuadro y debido a nueva información de que en la familia del paciente tanto el hijo como la esposa empezaron a presentar sintomatología similar, se solicitó una biopsia incisional de lesión en piel de abdomen para mayor certeza diagnóstica, el cual reportó en los resultados un infiltrado superficial y profundo de linfocitos, histiocitos, mastocitos y eosinófilos, con presencia de vesículas espongióticas en la epidermis, destacando la presencia de madriguera de una ácaro compatible con Sarcoptes Scabiei (Figura 3).
Se proporcionó nuevo tratamiento con ivermectina 200 µg/día los días 1, 2, 7 y con una dosis de refuerzo a los 14 días, asociado a tratamiento tópico con ivermectina al 1% indicado en las noches y retirado con el baño; el tratamiento se asoció con hidroxizina 25 mg/8 hrs, se recomendaron medidas generales tanto al paciente como a la familia sobre el aseo y lavado reiterado de ropa de vestir y de la ropa de cama del paciente y el grupo familiar, al que se dió tratamiento con ivermectina 200 µg/día una sola dosis. Se solicitaron pruebas para enfermedades de transmisión sexual al paciente (VDRL, ELISA para VIH, entre otros) los que resultaron negativos. Se realiza la interconsulta con el servicio de endocrinología.
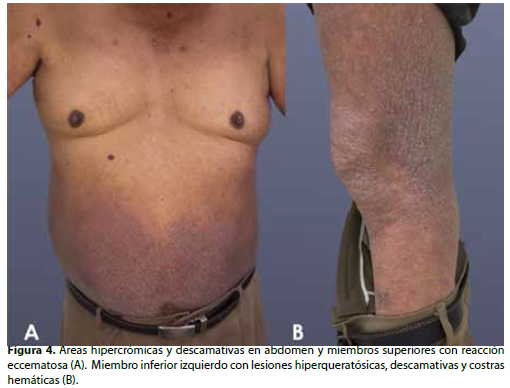
A los siete días se realiza un control, donde se observó mejoría clínica de la las lesiones, sin embargo, aún se observaron áreas hipercrómicas en región del tronco y descamación en ciertas zonas (Figura 2-B y 4). Se continúa con el tratamiento tópico de ivermectina al 1% los días siete y catorce. Se programa nuevamente un control a los catorce días finalizando el tratamiento, en el que el paciente muestra mejoría clínica notable de las lesiones (Figura 1-B).
Discusión
Se calcula que a nivel mundial la escabiosis tiene una prevalencia de alrededor de 300 millones de casos anuales; sin embargo, en Bolivia no existen estadísticas de la frecuencia de escabiosis, por lo tanto, tampoco de la sarna costrosa, pero los casos reportados a nivel Latinoamérica se han presentado en su mayoría en pacientes inmunocomprometidos7. En el caso presentado el paciente posee los antecedentes de Hipertensión Arterial y Diabetes Mellitus tipo 2 mal controlada, que corresponde a un factor predisponente para padecer esta forma clínica de presentación, debido al compromiso de la inmunidad celular adaptativa ocasionando una hiperinfestación8.
A diferencia de la sarna vulgar, la sarna costrosa puede afectar cualquier parte del cuerpo como lo vimos reflejado en el paciente1,2. La morfología de estas lesiones, al examen físico, coinciden con las de esta variedad de escabiosis y se puede ver la evolución de una forma clásica o vulgar con pápulas, lesiones costrosas y “surcos” a la forma atípica con lesiones hipercrómicas, queratósicas que desprendían las escamas gruesas sumamente contagiosas por la presencia de los ácaros. El prurito si bien no suele estar presente en esta forma clínica, en este caso lo vemos como un síntoma temprano y generalizado1,3,8.
Por la forma atípica de presentación y la baja frecuencia resulta complicado diagnosticar esta entidad solo con la clínica, siendo a veces pasada por alto. Se citan como posibles diagnósticos diferenciales el eccema, psoriasis, enfermedad de Darier, pitiriasis rosácea, tiña versicolor, pediculosis del cuerpo, ictiosis y liquen plano. Se recurrió a estudios complementarios que demuestren la presencia del parásito; la biopsia y el estudio histopatológico fueron de utilidad en el diagnóstico de este caso, pero se podrían haber utilizado de igual manera otros métodos de diagnóstico ya citados6.
En el tratamiento se ha considerado como de elección la ivermectina por vía oral y la permetrina por vía tópica al 5% según las guías pasadas del manejo de esta variedad de escabiosis9. Actualmente esas recomendaciones no han cambiado mucho, y se sugieren alternativas con ivermectina en dosis de 200 µg/kg por dos veces con una semana de separación entre las dosis (nivel de evidencia Ib; grado A de recomendación); en casos graves de la enfermedad se recomienda dar ivermectina vía oral 200 µg/kg el día 1, 2 y el día 8; si el cuadro clínico es muy severo con persistencia de los ácaros en la piel del paciente, se puede requerir dosis adicional de ivermectina los días 9 y 15 o incluso los días 9, 15, 22 y 29 (nivel de evidencia IV; grado C de recomendación), se ha visto que hasta el 92,5% de pacientes se cura con dos o tres dosis de este medicamento9,10. En cuanto al tratamiento tópico se puede utilizar permetrina al 5%, benzoato de bencilo al 25 %, en escabiosis vulgar se puede usar también azufre precipitado y bálsamo del Perú. En este caso en particular se optó por un tratamiento médico con dosis de ivermectina por vía oral de 200 µg/kg con dosis de repetición y por vía tópica al 1%, no se optó por benzoato de bencilo debido al efecto de irritación local y dermatitis que podría exacerbar el cuadro clínico del paciente3.
El prurito fue controlado con antihistamínicos hasta que el tratamiento sea efectivo; debido a que se ha visto una frecuente asociación de las lesiones con infecciones sobreagregadas de piel y tejidos blandos, se pueden utilizar también antibióticos sistémicos en algunos casos1,3,11. El tratamiento profiláctico a los contactos cercanos del paciente se ha recomendado incluso cuando no presentan síntomas y consiste en la administración de ivermectina 200 µg/kg en una sola dosis vía oral, como se realizó en este caso. Se debe educar al paciente y a los contactos sobre el mecanismo de transmisión y las medidas preventivas, insistiendo en que se debe evitar el compartir ropa íntima, prendas de vestir, sábanas, toallas y otros objetos que actúen como fómites ya que estos constituyen un mecanismo para la transmisión de la enfermedad, también se recomiendan medidas de higiene y lavado constante de las prendas usadas por el paciente. Es muy importante la administración correcta del tratamiento prescrito3.
Debido a la enfermedad de base del paciente se realizó la interconsulta con el servicio de endocrinología lo más antes posible, por el efecto contraproducente del mal manejo de la diabetes en cuanto a la efectividad del tratamiento de la sarna costrosa.
En el caso presentado nos encontramos ante un paciente con un factor de riesgo importante que lo predispone a presentar esta forma grave de la enfermedad; la diabetes como sabemos necesita un control glucémico adecuado para evitar las complicaciones de misma enfermedad y así también evitar infecciones oportunistas. Para evitar las complicaciones en el paciente diabético con mal control glucémico y sarna costrosa, recomendamos el diagnóstico precoz e instalación de medidas terapéuticas adecuadas y efectivas en el paciente y los contactos cercanos.
Conflicto de intereses: Los autores declaran no tener conflicto de intereses pertinentes a la presentación de este caso clínico.
Referencias bibliográficas
1. Arenas Guzmán R. Dermatologia, atlas, diagnóstico y tratamiento. Sexta ed. McGraw Hill Interamericana editores, editor. México: McGraw Hill Education; 2015.
2. Magaña García M, Magaña Lozano. Dermatología. Segunda ed. México: Editorial Médica Panamericana; 2012.
3. Maroto Muñoz D. Sarna y sarna noruega: Diagnóstico, prevención y tratamientos actuales. Farm Hosp. 1998; 22(1): 1-9.
4. Santos Juanes J., Galache C., Martínez Cordero A., Curto J.C., Sanchez del Río J. Sarna: Revisión clínica y nuevos tratamientos. Rev Esp Sanid Penit. 2001; 3(1): 49-54.
5. Méndez Matthey VE. Sarna Costrosa (NORUEGA) en Hospital II Lima Norte. A Propósito de un caso. Rev. cuerpo méd. HNAAA. 2016; 9(1): 62-67.
6. Fernández Tamayo N., Flores Villa R., Blanco Aguilar J., Dueñas Arau M., Peña Flores M.C., Rubio Calva , et al. Sarna costrosa (Noruega). Presentación de caso clínico. Gac Med Méx. 2006; 142(6): 507-10.
7. Chang P., Vázquez Acajabón M.V. Sarna noruega en un paciente inmunodeprimido. Dermatol Rev Mex. 2013; 57(6): 513-4.
8. Chang P., Quijada Ucelo Z.M. Sarna noruega en un paciente inmunodeprimido. Dermatol Onl Journ. 2017; 4(1): p. 484-86.
9. Davis J.S., McGloughlin S., Tong S.Y.C., Walton S.F., Currie B.J. A Novel Clinical Grading Scale to Guide the Management of Crusted Scabies. PLoS Negl Trop Dis. 2013; 7(1): e2387.
10. Salavastru C.M., Chosidow O., Boffa M.J., Janier M., Tiplica G.S. European guideline for the management of scabies. Europ Acad of Dermatol and Venereol. 2017; 31(1): 1248-53.
11. Dhana A., Yen H., Okhovat J.P., Cho E., Keum N., Khumalo N.P. Ivermectin versus permethrin in the treatment of scabies: A systematic review and meta-analysis of randomized controlled trials. J Am Acad Dermatol. 2018; 78(1): 194-8.














