Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Gaceta Médica Boliviana
On-line version ISSN 1012-2966
Gac Med Bol vol.41 no.1 Cochabamba June 2018
Artículo Original
Parasitosis intestinal con predominio de flagelados comensales,
en indígenas Waraos, estado Delta Amacuro, Venezuela
Intestinal parasites with predominance of commensally flagellates,
in Waraos Indians, Delta Amacuro State, Venezuela
Luis Traviezo Valles1,2,a, Flor Moraleda Rivero2,3,b, Noelis Rivas Pinto2,b
1Universidad Centroccidental “Lisandro Alvarado” UCLA, Decanato de Ciencias de la Salud, Sección de Parasitología Médica, Barquisimeto, Venezuela. 2Fundación Na´Warao, Barquisimeto, Venezuela. 3Comunidad Warao de Nabasanuka, Venezuela.
aProfesor Titular Parasitología Médica, UCLA, MSc. en Protozoología, Lcdo. en Bioanálisis.bAsistente de Investigación.
*Correspondencia a: Luis Traviezo Valles, Correo electrónico: luisetraviezo@hotmail.com
Recibido el 06 de abril de 2018.
Aceptado el 02 de mayo de 2018.
Resumen
Las poblaciones de indígenas Waraos del Bajo Delta, adolecen de servicios sanitarios óptimos que le permitan diagnosticar y prevenir las enteroparasitosis.
Objetivo: determinar la Prevalencia de Parasitosis Intestinal (PPI), frecuencia y diversidad de especies de los enteroparásitos presentes, con énfasis en los flagelados comensales.
Métodos: se estudiaron 51 pacientes de la Etnia Warao (21 del sexo femenino y 30 masculino) con edades comprendidas entre los 2 meses y los 68 años, a los cuales se le realizaron exámenes coproparasitológicos, con las técnicas de la solución salina 0,85%, lugol y la técnica de Kato.
Resultados: se obtuvo un PPI del 100%, donde los protozoarios diagnosticados fueron: Endolimax nana (58,8% de las muestras analizadas), Blastocystis sp. (56,9%), Entamoeba histolytica/Entamoeba dispar (41,2%), Entamoeba coli (29,4%), Iodamoeba butschlii (25,5%), Pentatrichomonas hominis/Trichomonas hominis (17,6%), Giardia lamblia /Giardia intestinalis (15,7%), Chilomastix mesnili (11,8%), Balantidium coli (2%) y Entamoeba hartmani (2%). Los helmintos encontrados fueron: Ascaris lumbricoides (25,5%), Trichuris trichiura (5,9%) y Uncinarias sp. (2%).
Conclusiones: la PPI y la frecuencia de Pentatrichomonas hominis y Chilomastix mesnili son de las más altas reportadas para Venezuela en los últimos años, indicadores de la difícil situación sanitaria de esta etnia.
Palabras claves: parásitos intestinales, prevalencia, indígena, Venezuela.
Abstract
The Waraos indigenous populations of the Lower Delta suffer from lack of optimal health services that allow them to diagnose and prevent enteroparasitosis.
Objetive: to determine the prevalence of intestinal parasites (PPI), frequency and diversity of species, with emphasis on commensal flagellates.
Methods: we studied 51 patients of the Warao ethnic group (21 females and 30 males) aged between 2 months and 68 years, who underwent coproparasitological examinations, with the techniques of 0.85% saline solution, Lugol and Kato’s technique.
Results: a 100% PPI was obtained, where the diagnosed protozoa were: Endolimax nana (58.8% of the samples analyzed), Blastocystis sp. (56.9%), Entamoeba histolytica / Entamoeba dispar (41.2%), Entamoeba coli (29.4%), Iodamoeba butschlii (25.5%), Pentatrichomonas hominis /Trichomonas hominis (17.6%), Giardia lamblia /Giardia intestinalis (15.7%), Chilomastix mesnili (11.8%), Balantidium coli (2%) and Entamoeba hartmani (2%). The helminths found were: Ascaris lumbricoides (25.5%), Trichuris trichiura (5.9%) and Uncinarias sp. (2%).
Conclusion: the PPI and the frequency of Pentatrichomonas hominis and Chilomastix mesnili are among the highest reported for Venezuela in recent years, indicators of the difficult health situation of this ethnic group.
Keywords: intestinal parasites, prevalence, indians, Venezuela.
La Organización Mundial de la Salud ha reportado una Prevalencia de Parasitosis Intestinal (PPI) de más de 2 000 millones de personas en todo el mundo1,2, situación de la que no escapan las comunidades indígenas venezolanas, que son los grupos más vulnerables a las infecciones y reinfecciones por parásitos, esto mayormente debido a que presentan bajos ingresos, carecen de empleos estables, adolecen de una educación formal en salud, presentan déficit de agua potable, falta de una alimentación adecuada, de atención primaria en salud, del uso de calzado, etc3, situación que se evidencia en las comunidades indígenas Warao (traduce, dueños de las canoas), esta etnia es una de las 35 que existen en Venezuela y se encuentran entre las de mayor población, la cual supera los 48 771 habitantes3, quienes viven, principalmente, en los diversos ramales e islas, del Delta del Río Orinoco; ellos, los Waraos, se caracterizan por vivir de la pesca, la recolección de productos selváticos (aves, roedores, peces, crustáceos) y desde 1930, practican la horticultura, siendo su principal producto el ocumo chino (Colocasia esculenta)3,4.
En estudios puntuales en comunidades Warao, se han detectado prevalencias donde siempre los protozoarios tienden a ser mayores en diversidad (número de especies) y mayor frecuencia que los helmintos, donde por ejemplo para Blastocystis sp., se han conseguido prevalencias que superan el 50% y también sorprenden en comunidades indígenas, el alto número de flagelados, tales como la Pentatrichomonas hominis (Trichomonas hominis) y el Chilomastix mesnili (Chm), con frecuencias mayores al 3%, que cuando se compara con estudios de diversas zonas rurales y urbanas de Venezuela (no selváticas), estas dos especies, sumadas, no superan nunca el 1%3,5. Estas especies de flagelados, a pesar de ser comensales, se les ha atribuido estar asociadas con trastornos gastrointestinales en el hombre, especialmente Trichomonas hominis (Th), este flagelado tiene el trofozoito como única forma evolutiva, el cual para poder infectar tiene que estar asociada a alimentos amortiguadores del pH estomacal o asociado a pacientes con hipoclorhidria o aclorhidria, transitoria o permanente6, por lo que su diagnóstico oportuno no tiene solamente importancia epidemiológica, sino también clínica, características que lamentablemente pasan desapercibidas en la literatura. Otro elemento epidemiológico importante de Th es que ha sido reportado en gatos y monos7. Es por esto que se decidió realizar un estudio coproparasitológico en pacientes de la etnia Warao de la comunidad de Nabasanuka, para determinar la prevalencia de parasitosis intestinal (PPI) en sus habitantes, a la par de la frecuencia y diversidad de las especies presentes, con énfasis en los flagelados comensales, lo cual dará información oportuna que permitirá abordar mejor el problema y racionalizar los recursos en salud.
Material y métodos
Se realizó un estudio descriptivo transversal, no probabilístico, con muestra accidental, realizado en el mes de enero del año 2018, en 51 pacientes de la etnia Warao con edades comprendidas entre los dos meses y los 68 años, (21 del sexo femenino y 30 del sexo masculino), procedentes de la población selvática de “Nabasanuka”, en el Bajo Delta, municipio Antonio Díaz, estado Delta Amacuro, Venezuela (LN 09°08’ 11,9” y LO 061°03’31,2”), que es una zona situada a una altura que no supera los 2 msnm, con suelos limosos y de clima tropical, esta franja presenta una precipitación media anual de 2 221 mm (marzo la más baja y junio la más alta) y una temperatura media anual de 26,1°C8; las viviendas en la comunidad son muy humildes, tipo palafitos, levantadas del suelo con troncos para evitar las inundaciones, en su mayoría presentan paredes y pisos de madera, techos de palma (moriche) o de zinc, generalmente cohabitan con mascotas como perros, gatos y aves, no hay red de desagües, por lo que la disposición de excretas se hace al cielo abierto, en la parte posterior de las casas (afuera, en terrenos inundables). Los desechos son mayormente quemados, el agua de consumo la toman del río, frente a sus viviendas (mayormente, sin ninguna higienización previa) donde también se bañan y en ocasiones el cambio del nivel del río, permite que la contaminación con heces de la parte posterior de las casas, llegue hasta la parte anterior de las mismas. Entre las principales actividades de los habitantes de estas comunidades están la pesca artesanal, la siembra, la cestería, artesanía y la construcción de embarcaciones (canoas)3,4.
Todos los miembros de la comunidad recibieron información en castellano y Warao, sobre los alcances, beneficios, implicaciones y demás elementos importantes del estudio, tal que aceptaron el consentimiento informado tanto los adultos examinados, como los apoderados (en el caso de los menores de edad). Este trabajo se clasifica como investigación sin riesgo para los pacientes, donde no se discriminó por raza, religión, posición laboral, situación de vulnerabilidad u otros, no interfiriéndose en la vida privada de los participantes, también se caracterizó por mantener el principio de confidencialidad de cada individuo, ya que la identificación era a través de un código numérico.
Para la obtención de las heces, primeramente se les entregó un embase estéril de plástico, donde colocarían la muestra, la cual fue obtenida por evacuación espontánea. El estudio/análisis de estás muestras, en ninguno de los casos, sobrepasó las tres horas posteriores a su emisión. Al recibir las muestras, eran observadas y se anotaban las características macroscópicas de las heces, tales como: color, aspecto, consistencia, presencia de moco, sangre, restos alimentarios, etc., luego se homogeneizaban con un aplicador de madera para luego procesar la muestra de cada paciente a través de dos técnicas que fueron: examen directo (solución salina y lugol) y la técnica del concentrado de Kato-Miura; tal que, en el directo, se colocaban dos muestra de unos 2mg c/u, en un portaobjeto, en el cual estaban, previamente, dos gotas, en la izquierda solución salina isotónica (0,85%) y en la derecha solución colorante temporal de lugol (yodo 1,5g; ioduro de potasio 4g, agua destilada 100ml) en las cuales se homogenizaban las muestras. Estas se observaron en un microscopio, marca Globe, de Light Emitting Diode (Luz LEC). Las muestras se recorrían (visualizaban) primero con objetivo de 10X y seguidamente con objetivo de 40X, para apreciar en salina los parásitos móviles (la luz LEC, no calienta la muestra de heces, lo cual permite ver por más tiempo las formas móviles) y en la solución de lugol, que permite resaltar las estructuras internas como los núcleos de los protozoos, la coloración café de huevos de helmintos y algunas larvas que pudieran estar presentes, estos se clasificaron de acuerdo a su diversidad (género y especie) y a su frecuencia. Con respecto a la técnica de Kato-Miura, que es exclusiva para diagnosticar huevos de helmintos, se colocó un gramo de heces y sobre este se sitúa el papel celofán impregnado de líquido de Kato-Miura (50% Agua destilada, 50% glicerina y verde de malaquita). Una vez observadas las láminas de cada paciente, los resultados eran colocados en el cuaderno de registro y posteriormente estos resultados se le entregaban, por escrito, el mismo día del análisis, a los pacientes o su apoderados (en caso de los menores de edad), quienes eran derivados al médico quien realizaba la evaluación clínica, para prescribir y entregar el tratamiento específico en forma gratuita, también se les señalaban las indicaciones para mejorar la salud y prevenir las reinfecciones por parásitos.
El cálculo de la prevalencia (PPI) se obtuvo dividiendo los casos positivos encontrados entre el total de casos evaluados y se expresó en términos porcentuales.
También fueron analizadas cinco muestras de heces de perros de la comunidad, los únicos que se pudieron capturar, ya que el resto abandonó la comunidad durante el periodo de investigación. Para la recolección de heces de los perros, se esperó que defecaran espontáneamente en el suelo limpio y luego de procedió a la toma de muestra de la superficie de las heces; seguidamente se realizó el análisis coprológico con la finalidad de relacionar la presencia de enteroparásitos de los animales con los enteroparásitos detectados en los humanos.
Resultados
La PPI de esta población fue del 100% (51 pacientes), tal que el 20% de los pacientes estudiados estuvieron monoparasitados (infectados con una sola especie de parásito) y 80% poliparasitados (infectados con dos o más especies); del total de poliparasitados (41 individuos), 13 presentaron dos especies de parásitos, 11 con tres especies, 9 con cuatro, 5 con cinco, 1 con seis y finalmente 2 individuos con siete especies de parásitos. Los enteroparásitos, protozoarios, encontrados fueron: Endolimax nana (58,8% de las 51 muestras analizadas), Blastocystis sp. (56,9%), Entamoeba histolytica/dispar (41,2%), Entamoeba coli (29,4%), Iodamoeba butschlii (25,5%), Pentatrichomonas hominis (17,6%), Giardia lamblia (15,7%), Chilomastix mesnili (11,8%), Balantidium coli (2%) y Entamoeba hartmani (2%) (Gráfico 1). Los helmintos detectados fueron: Ascaris lumbricoides (25,5%), Trichuris trichiura con 5,9% (Figura 1) y Uncinarias sp. (2%).
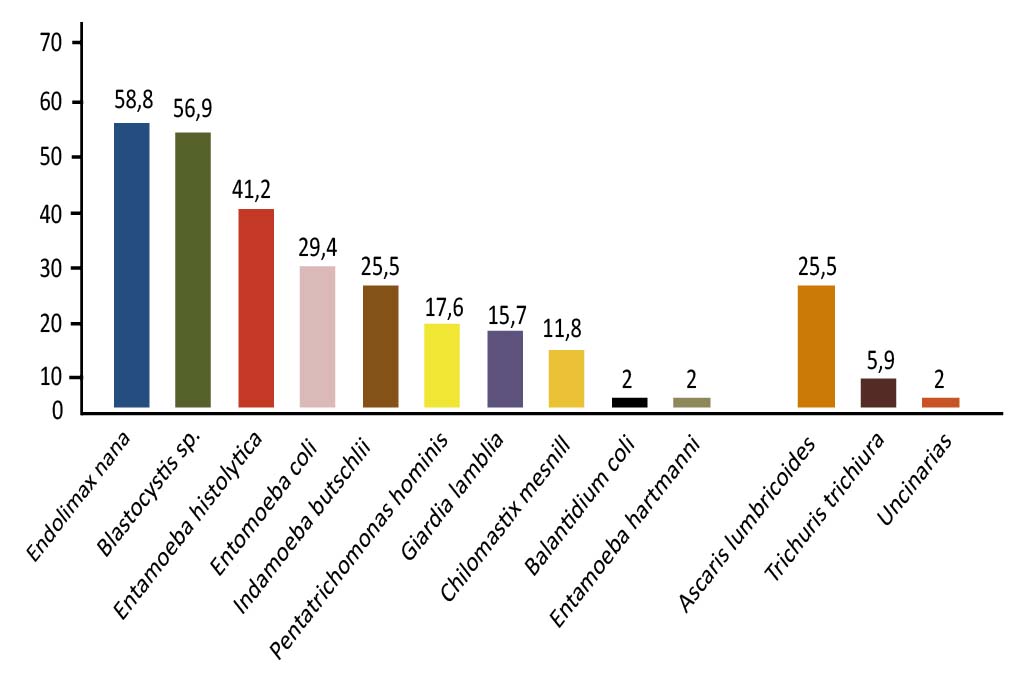
Grafico 1. Prevalencia de parasitosis intestinal, en porcentajes, en pacientes de Nabasanuka, estado Delta Amacuro. Venezuela.
La asociación de parásitos más frecuente fue Blastocystis sp., con Endolimax nana (33% de los pacientes). Los enteroparásitos flagelados encontrados fueron Pentatrichomonas hominis, Giardia lamblia y Chilomastix mesnili, estas tres especies se consiguieron en 15 pacientes (29,4% de los pacientes analizados) y la asociación parasitaria Pentatrichomonas hominis/Chilomastix mesnili se presentó en 5 pacientes (9,8% de los estudiados). En las muestras de heces de los cinco perros, se encontró en tres de estos (60%), Endolimax nana, Blastocystis sp., Entamoeba histolytica/Entamoeba dispar, Trichuris sp., huevos de Ancylostoma sp., y huevos de Ascaris sp.
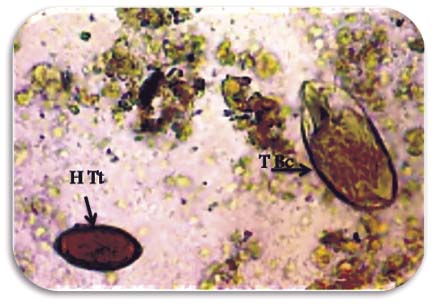
Figura 1: Heces humanas en solución salina isotónica. Se aprecia, en un mismo campo, huevo de Trichuris trichiura (H Tt) a la izquierda y trofozoito de Balantidium coli (T Bc) a la derecha. Objetivo de 40X. Imagen tomada por los autores en Nabazanuka, enero 2018.
Discusión
La PPI detectada (100%) fue mayor a la mayoría de los reportes señalados a nivel nacional (Venezuela), tales como en la Ciudad de Maracaibo (76%), en el estado Lara (68%, 47%, 46%, 43%, 41% y 37%) y especialmente a los reportados en zonas indígenas de Venezuela, como “Pemones” del estado Bolívar (85% y 89%), e incluso mayor que otras comunidades Warao del estado Bolívar (67%), también a Waraos del estado Delta Amacuro (96%, 86%), tal que esta máxima prevalencia solo fue igualada por una población de la etnia “Guahibos” del estado Amazonas, en el Sur de Venezuela, en el año 1992 (PPI 100%).2,3,5,7,9-15.
De los protozoarios detectados, el comensal Endolimax nana, fue el más frecuente (58,8%), muy por encima a lo reportado en habitantes de la Ciudad de Maracaibo (14,8%), zonas rurales del estado Anzoátegui (27,5%), pacientes del estado Lara (27% y 4%), indígenas Pemones del estado Bolívar (17,6%) e incluso mayor a estudios en nativos Waraos del estado Delta Amacuro (27,3 y 7,4%); seguidamente Blastocystis sp., fue el segundo protozoario más frecuente encontrado con 56,9%, valor mayor a lo reportado en el estado Lara, particularmente en las Ciudades de Cabudare y Barquisimeto (47 y 37% respectivamente), en habitantes de Maracaibo (46%), mayor a lo señalado en indígenas Pemones del estado Bolívar (55%), Waraos del estado Bolívar (51%), Waraos del estado Sucre (56%), e incluso en poblaciones Waraos del estado Delta Amacuro (35% y 28%), pero fue un valor menor a lo señalado en Barrios del estado Anzoátegui (67%) y menor a lo reportado, particularmente, en las poblaciones de Veragacha y Cerro Blanco del estado Lara con 71% y 68% respectivamente.2,3,5,7,9-15
Con respecto a la frecuencia parasitaria en pacientes de la población de Nabasanuka con Pentatrichomonas hominis (17,6%) y Chilomastix mesnili (11,8%), se tiene que, son valores mucho más altos que los indicados en zonas urbanas y rurales de Venezuela, como en Maracaibo (3,1% y 6,2% respectivamente), el estado Lara (0%-1,2% y 0%-1,4%), aborígenes Pemones del estado Bolívar (1,9%-2%), indígenas Guahibos del estado Amazonas (13%-11%), Waraos de Bolívar (0%-1,6%) Waraos del estado Delta Amacuro (0%-10%) y Waraos del estado Sucre (6,5%-3,9%). Estos dos flagelados no producen morbilidad en el hombre, pero en algunas investigaciones, se les ha asociado con trastornos gastrointestinales como la diarrea9 y asociados con hipoclorhidria o aclorhidria transitoria o permanente6. También su presencia está relacionada, epidemiológicamente, a un alto grado de contaminación del agua y de los alimentos con materia fecal (con formas parasitarias infectantes), siendo, por lo tanto, indicadores de la exposición a otros patógenos transmitidos por la vía fecal-oral2,3,5,7,9-13. Igualmente, Trichomonas hominis, que es un comensal del intestino grueso, también se ha conseguido como un predador destructor de Blastocystis sp., por lo que, sería interesante investigar, si en todas estas comunidades, la alta presencia de Trichomonas hominis, podría ser responsable de la disminución de los valores reales de frecuencia de Blastocystis sp2,3,5,7,9-13,16.
Con respecto a los helmintos detectados, conocidos en la medicina Warao como “obonojuba”, fueron menos frecuentes que los protozoarios, esto quizás se deba a lo referido por otros autores, que indican que las campañas de desparasitación en masa, siempre se enfocan más en los helmintos (tratamientos más económicos) lo que permite una disminución de estos, también por ser geohelmintos, necesitan estar parte de su ciclo en la tierra para ser infectantes y en Nabazanuka, la tierra está generalmente inundada, lo cual dificultaría su maduración y transmisión4,13,15. Ascaris lumbricoides fue la especie de helmintos más abundante (25,5%), la ascaridiasis está entre las diez infecciones parasitarias más frecuentes del planeta; pero en el presente estudio, su presencia fue menor a la reportada por otros autores, tales como en indígenas Pemones (60%)2, o en Waraos de la ciudad de Tucupita (43%)14; Ascaris lumbricoides estuvo asociado principalmente, en esta comunidad, a Blastocystis sp., tal que el 69% de los infectados por Ascaris lumbricoides, también presentaban Blastocystis sp., similar a lo indicado en indígenas Pemones (46%)2, por lo que el diagnóstico de una de estas especie puede estar asociada a la presencia de la otra especie. El haber observado en las heces de sus perros, parásitos morfológicamente parecidos a los que infectan a los humanos de esta comunidad, motiva a investigar en el futuro, el rol de los perros como posibles reservorios o simplemente determinar si fueron, simplemente, víctimas de las condiciones sanitarias y ecológicas de la comunidad.
Conclusión
La alta prevalencia de enteroparásitos (100%) y especialmente de los flagelados comensales presentes en pacientes de la población de Nabasanuka, orientan la necesidad de aplicar políticas sanitarias más eficientes, eficaces y efectivas, que permitan disminuir la transmisión y por ende las enfermedades intestinales asociadas.
Conflictos de interés: los autores declaramos que no existe conflicto de intereses.
Referencias bibliográficas
1. Organización Mundial de la Salud-OMS. Helmintiasis transmitidas por el suelo. 2016. [consultado 20 febrero 2018] Disponible en: http://www.who.int/mediacentre/factsheets/fs366/es/
2. Nastasi J, Blanco Y, Aray R, Rumbos E, Vidal M, Volcán I. Ascaris lumbricoides Y Otros enteroparásitos en niños de una comunidad indígena del estado Bolívar, Venezuela. CIMEL. 2017; 22(1): 40-45.
3. Guilarte D, Gómez E, El Hen F, Garantón A, Marín L. Aspectos epidemiológicos y hematológicos asociados a las parasitosis intestinales en indígenas Waraos de una comunidad del estado Sucre, Venezuela. Interciencia. 2014; 39(2): 116-21.
4. Freire G. Salud Indígena en Venezuela, Vol II. 2007; Caracas. Venezuela. Ediciones MPPS.
5. Galindez A, Cárdenas E, Traviezo Valles L. Blastocystis sp., Un protozoario endémico en el estado Lara, Venezuela. Boletín Médico de Postgrado. 2016; 32(1): 70-72.
6. Becerril M: Parasitología Médica. Editorial Mc Graw Hill. 2da Ed. México. 2008. 51-53.
7. Calchi M, Rivero Z, Bracho A, Villalobos R, Acurero E, Maldonado A, et al. Prevalencia de Blastocystis sp. y otros protozoarios comensales en individuos de Santa Rosa de Agua, Maracaibo, estado Zulia. Revista de la Sociedad Venezolana de Microbiología. 2013; 33(1): 66-71.
8. Climate Data ORG. Datos Climáticos de Nabasanuka. [consultado 11 febrero 2018]. Disponible en: https://es.climate-data.org/location/879403/
9. Devera R, Uzcátegui Y, Cordero A, Blanco Y, Amaya I, Requena I, et al. Anquilostomosis en niños de una comunidad indígena del estado Bolívar, Venezuela [consultado 20 marzo 2018]. Vitae 2016; 65(1). Disponible en: http://vitae.ucv.ve/index_pdf.php?module=articulo_pdf&n=5256&rv=122.
10. Brito-Núñez N, Arocha M. Prevalencia de parásitos intestinales en indígenas Warao de Cambalache, estado Bolívar, Venezuela. Rev Biomed. 2014; 25(1): 48-53.
11. Rivas N, Torrealba D, Traviezo L, Yacutone S. Parasitosis Intestinal y Estado Nutricional en la Comunidad Indígena de Alcabala de Guahibos, TFA. 1992. Resúmenes XLII Convención Anual de la AsoVAC. Caracas. Pag 204.
12. Araujo Z, Brandes S, Pinelli E, Bochichio M, Palacios A, Wide A, et al. Seropositivity for ascariosis and toxocariosis and cytokine expression among the indigenous people in the Venezuelan Delta Region. Rev. Inst. Med. Trop. Sao Paulo. 2015; 57(1): 47-55.
13. Traviezo L, Yánez C, Lozada M, García G, Jaimes C, Curo A, et al. Enteroparasitosis en pacientes de la Comunidad Educativa, Escuela “Veragacha”, estado Lara, Venezuela. Rev Méd-Cient “Luz Vida”. 2012; 3(1): 5-9.
14. Devera R, Finali M, Franceschi G, Gil S, Quintero O. Elevada Prevalencia de parasitosis intestinales en indígenas del estado Delta Amacuro, Venezuela. Rev Biomed. 2005; 16(4): 289-91.
15. Devera R, Cermeño J, Blanco Y, Bello M, Guerra X, De Sousa M, et al. Prevalencia de blastocistosis y otras parasitosis intestinales en una comunidad rural del estado Anzoátegui, Venezuela. Parasitol Latinoam. 2003; 58: 95–100.
16. Zerpa R, Huiza A, Paucar C, Espinoza Y, Cabezas C. Capacidad predatora de trofozoitos de Trichomonas hominis para destruir y/o fagocitar a Blastocystis hominis. Rev Perú Med Exp Salud Pública. 2016; 33(1):168-70.














