Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Gaceta Médica Boliviana
versión On-line ISSN 1012-2966
Gac Med Bol vol.39 no.2 Cochabamba dic. 2016
Caso Clínico
Mielitis transversa longitudinal extensa: similares presentaciones, diferentes etiologías
Longitudinal transverse myelitis: similar presentations, different etiologies
Alejandro N. Antezana Siles1, Rodrigo A. Vallejos1, Ariel O Antezana2
1Estudiante de medicina, UMSS, Cochabamba, Bolivia
2Neurólogo, Neuromedical Clinic of CENLA, Luisiana, USA. *Correspodencia a: Alejandro N. Antezana Silesi. Correo electrónico: aleantezana22@hotmail.com
Recibido el 28 de agosto de 2016.
Aceptado el 24 de noviembre de 2016.
Resumen
La mielitis transversa longitudinal extensa (MTLE) se define como lesión de la médula espinal con una extensión de tres o más cuerpos vertebrales. La presentación clínica dependerá del área anatómica afectada incluyendo paraparesia, paraplejia, parestesias o pérdida sensorial en diferentes modalidades, síntomas urinarios entre otros. Sus etiologías son diversas como ser procesos metabólicos, tóxicos, inflamatorios, infecciosos.
En el presente artículo describimos tres interesantes casos clínicos de MTLE. El primero una paciente joven con neuromielitis óptica; el segundo una paciente con neurosarcoidosis y el último caso un paciente con mielopatía tóxica producida por abuso de óxido de nitrógeno. Todos ellos con presentación clínica y radiológica similar resaltando la importancia de la obtención de una buena historia clínica.
Palabras claves: mielitis transversa, neuromielitis óptica, neurosarcoidosis, óxido de nitrógeno.
Abstract
Longitudinal extensive transverse myelitis (LETM) is defined as a spinal cord lesion that compromise 3 or more vertebral segments. Clinical presentation varies and will depend on the anatomical area that is compromised including paraparesis, paraplegia, paresthesia or sensory loss of any modalities and urinary or bowel symptoms. The etiologies are several such as toxic – metabolic abnormalities, inflammatory or infectious.
Here in we present three interesting cases of LETM; the first case is a young patient with neuromyelitis optica; the second a case of neurosarcoidosis and the last case a toxic myelopathy secondary to nitrous oxide abuse. All of them with similarities in their clinical and radiologic presentation but with different etiologies highlighting the importance of obtaining a good medical history.
Keywords: Transverse myelitis, neuromyelitis optica, neurosarcoidosis, nitrous oxide.
La mielitis o mielopatía transversa longitudinal extensa definida como lesión de la médula espinal que se extiende por 3 o más cuerpos vertebrales. Es una entidad no muy frecuente cuyas etiologías y presentación clínica son variadas incluyendo procesos metabólicos como deficiencia de vitamina B12, vitamina E o cobre; inflamatorios como neuromielitis óptica, sarcoidosis, encefalomielitis diseminada aguda; tóxicos como óxido de nitrógeno, heroína, radiación; infecciosos como VIH (virus de inmuno deficiencia humana, HTLV-I/II (human lymphotropic virus), esquitosomiasis, virus zoster, citomegalovirus y síndromes parenoplasticos entre otros1,2.
La presentación clínica en muchos casos es similar y dependerá de la localización de la lesión en la médula espinal (ME) estos incluirán parestesias de las extremidades inferiores si la médula torácica es afectada o cuadriparesia si la columna cervical es comprometida; pérdida de propiocepción y vibración si las columnas dorsales son afectadas, pérdida de termocepción y dolor si se produce una lesión del tracto espino-talámico3.
Paraparesias o plejia de las extremidades al lesionarse las columnas motoras anterolaterales; una lesión torácica baja o del cono medular causará síntomas urinarios (retención o incontinencia urinaria), por último es frecuente hallar el fenómeno de Lhermitte que se describe como parestesias en región cervical con irradiación cérvicocaudal al flexionar el cuello debido a cualquier proceso inflamatorio, desmielinizante o metabólico como veremos más adelante4.
En los siguientes párrafos presentamos 3 casos cuyas presentaciones clínicas y hallazgos radiológicos corresponden a MTLE con etiologías y tratamientos muy diferentes.
Estos casos son interesantes debido a la rareza de sus etiologías y la correlación de eventos que llevaron a su diagnóstico y posterior tratamiento.
Presentación del caso
Caso #1
Paciente femenino de 20 años presenta náuseas y vómitos incoercibles de 4 días de evolución; la paciente fue inicialmente tratada por una infección viral gastrointestinal. Al quinto día desarrolla retención urinaria, parestesia y debilidad ascendente en extremidades inferiores la cual comprometía los músculos respiratorios. Hallazgos de importancia en el examen físico fueron cuadriparesia flácida (3/5 en extremidades superiores y 2/5 en extremidades inferiores en escala de Oxford) nivel sensorial en C2, reflejos tendinosos incrementados (3+) en todas las extremidades con reflejo plantar de extensión bilateral. Debido al rápido deterioro neurológico y respiratorio fue admitida a la unidad de terapia intensiva.
Con la sospecha inicial de polineuropatia desmielinazante inflamatoria aguda (Guillan-Barre o GB), se realizaron estudios de líquido cefalorraquídeo (LCR) los cuales fueron normales sin existir la clásica disociación albumino-citológica vista en GB. Imagen por Resonancia Magnetica (IRM) de médula espinal cervical y torácica revela una lesión transversa extensa desde el bulbo raquídeo hasta nivel C7 con realce de contraste con gadolinio representando una MTLE (Figura 1); no existía evidencia de lesiones de cerebro o columna lumbar en IRM.
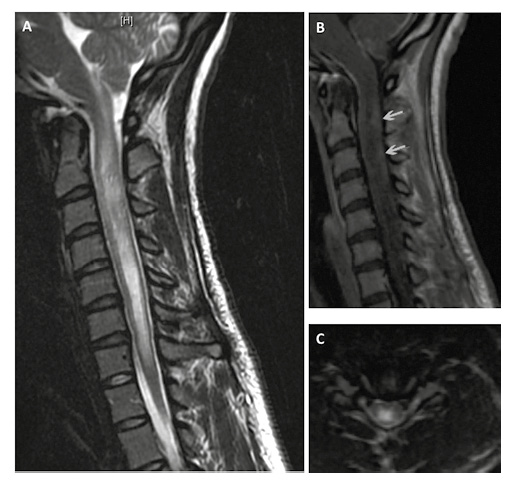
Figura 1. Resonancia magnética de columna cervical en A: Secuencia T2 vista sagital mostrando una lesión extensa desde bulbo raquídeo hasta C7. En B: Secuencia T1 vista sagital con contraste mostrando realce con gadolinio (flechas). En C: Secuencia T2 vista axial mostrando un área de hiperintensidad central.
Ante la evidencia de una MTLE se solicitaron diversos estudios diagnósticos incluidos VIH, ANA, anticuerpos anti-acetilcolina, enzima convertidora de angiotensina (ECA) los cuales fueron negativos excepto por anticuerpos anti-acuaporina 4 cuyo título fue >160 U/ml (N <4 U/ml).
La paciente cumplió con los criterios diagnósticos 2015 de neuromielitis óptica5. Fue tratada con 5 sesiones de plasmaferesis junto con pulsos de metilprednisolona con recuperación parcial de fuerza muscular, pero requirió otros 5 días de gammaglobulina endovenosa.
Después de varias semanas de hospitalización y terapia física la paciente recuperó la habilidad para caminar, siendo dada de alta del hospital con mínima discapacidad (EDSS 2) con tratamiento inmuno-supresivo con azatioprina 150 mg al día y prednisona 20 mg al día.
Caso #2
Paciente femenino de 51 años. Presenta síntomas desde el año 2013 incluyendo periodos intermitentes de parestesias y espasticidad de extremidades superiores e inferiores.
Examen neurológico muestra reducción de propiocepción y vibración, hiperreflexia (3+) en todas las extremidades, reflejo plantar de extensión bilateral y marcha de base amplia. IMR (Figura 2) de columna cervical muestra una lesión longitudinal extensa desde C3 a T2 con pequeñas áreas de realce con gadolinio.
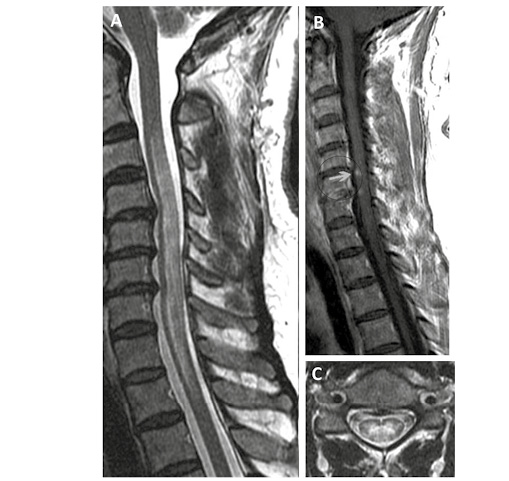
Figura 2. En A: Secuencia T2 vista sagital se observa lesión hiperintensa desde C3 a T2. En B: Secuencia T1 con contraste muestra realce con gadolinio (flecha roja). En C: Secuencia T2 vista axial lesión hiperintensa abarcando casi todo el diámetro de la médula espinal.
Estudios paraclínicos de relevancia como LCR muestra leucocitos, 6 células/uL (N <5 cel/uL) con predominancia de linfocitos, proteínas 46 mg/dl (N 15-45 mg/dl), bandas oligoclonales e índice de IgG normales. Anticuerpos anti-acuaporina 4 para diagnóstico de neuromielitis óptica negativo en 2 ocasiones; ECA en plasma de 82 U/L (N 9-67 u/L) debido a la sospecha de sarcoidosis se realizó una tomografía helicoidal con contraste de tórax la cual reveló adenopatías linfáticas parahiliares, la anatomía patológica resultó en presencia de células epiteloides y granulomas no caseificantes confirmando el diagnóstico de sarcoidosis sistémica causando MTLE.
La paciente recibió prednisona 40 mg al día por 3 meses con reducción gradual de dosis hasta 10 mg al día; actualmente la paciente reporta mejoría de sus síntomas sensoriales, la IRM continúa mostrando lesiones en T2, pero no realce con gadolinio.
Caso #3
Paciente masculino de 25 años con antecedentes de abuso de múltiples substancias incluidas tabaco, alcohol y drogas. Presenta parestesias de las manos y pies, fenómeno de Lhermitte, pérdida sensorial desde cintura pélvica hasta las extremidades inferiores; falta de erección matutina y en encuentros sexuales aproximadamente dos semanas después de usar oxido de nitrógeno (N2O) con fines recreacionales. Hallazgos relevantes del examen físico son: ausencia de vibración y significativa disminución de propiocepción en extremidades inferiores hasta la cintura pélvica. Reflejos tendinosos aumentados (3+) en todas las extremidades; marcha con base amplia, signo de Romberg presente e imposibilidad de marchar en tándem.
Con la sospecha de lesión de motoneurona superior se realizó imagen de resonancia magnética (IRM) de región cérvico-torácica y de cerebro evidenciándose una lesión hiperintensa en secuencia de T2 desde C2 a C7 afectando primordialmente las columnas dorsales (Figura 3A) sin captación de gadolinio. IRM de cerebro y región torácica fueron irrelevantes.

Figura 3. En A: Secuencia T2 muestra una lesión hiperintensa desde C2 a C7. En B: Resonancia magnética tomada 3 meses después del tratamiento con vitamina B12 intramuscular evidenciándose resolución de los hallazgos previos.
Los niveles de vitamina B12 bajos 200 pg/ml (N 243-894 pg/ml) con niveles elevados de homocisteina 36,7umol/L (N < 11 umol/L) y metilmalonato 1 824 nmol/L (N 87-318 nmol/L). Con el diagnóstico de degeneración sub-aguda combinada secundaria al abuso de N2O el paciente recibió suplementos de vitamina B12 IM 1 mg cada día por 7 días, luego cada semana por 4 semanas, posteriormente vía sublingual por los 3 siguientes meses.
El paciente presentó resolución completa de sus síntomas y examen neurológico al sexto mes de seguimiento. IRM de columna cervical 3 meses después de tratamiento muestra resolución de la lesión en T2 (Figura 3B).
Discusión
La mielitis transversa longitunal extensa denota la presencia de inflamación de la médula espinal abarcando 3 o más cuerpos vertebrales.
Las etiologías más comúnmente descritas son neuromielitis óptica (NMO) una enfermedad desmielinzante autoinmune en la cual se desarrollan auto-anticuerpos contra los canales de agua en los astrocitos del sistema nervioso central llamados acuaporina 46.
Esta entidad causa desmielinización inflamatoria del nervio óptico, médula espinal y áreas abundantes en acuaporina 4 en el cerebro (substancia periacueductal, área postrema, y áreas periventriculares) como ocurrió en nuestro primer caso donde la paciente presentó vómitos incoercibles.
No es raro observar que estos casos sean tratados por varios días como enfermedades gastrointestinales debido a lesiones del área postrema causante de vómitos de origen central.
Las lesiones desmielinizantes pueden extenderse comprometiendo varios segmentos vertebrales e incluso el bulbo respiratorio afectando la ventilación. Los criterios diagnósticos para NMO fueron revisados el año 2015 (Tabla 1) nuestra primera paciente cumplía con estos criterios representando un típico caso de NMO.
Tabla 1. Criterios diagnósticos de NMOSD para pacientes adultos

Otra etiología menos prevalente es la sarcoidosis en la cual se produce un proceso inflamatorio crónico caracterizado por la formación de granulomas no caseificantes en diferentes órganos afectando con más frecuencia los pulmones y ganglios linfáticos.
La neurosarcoidosis representa solo el 5-10% de los casos de sarcoidosis reportados. Al ser una inflamación sistémica sus manifestaciones clínicas pueden se confundidas con otras patologías como NMO, esclerosis múltiple o lupus sistémico.
El diagnóstico de neurosarcoidosis requiere un alto índice de sospecha; La enzima convertidora de angiotensina (ECA) localizada en los capilares pulmonares normalmente convierte la angiotensina I en angiotensina II (un potente vasoconstrictor) en aproximadamente 60% de los casos de sarcoidosis la ECA puede elevarse ayudando al diagnóstico de sarcoidosis 7,8 como ocurrió en nuestro segundo caso.
Sin embargo, el diagnóstico definitivo será a través del estudio anatomopatológico en el cual se observarán células epiteloides y granulomas no caseificantes en los tejidos afectados.
Nuestro último caso clínico si bien no es una mielitis transversa sino una mielopatía tóxica por déficit agudo de vitamina B12 se manifestó clínica y radiológicamente como MTLE. El N2O es un gas anestésico conocido como el gas de la risa; en anestesia produce rápida inducción y recuperación 9. Desafortunadamente por su efecto disociativo y causar euforia se utiliza con fines recreativos.
El N2O es un potente oxidante que inactiva por oxidación irreversible el centro de cobalto de la cianocobalamina, produciendo un déficit drástico de los niveles de vitamina B12; esta vitamina es imprescindible en reacciones de la metionina sintetasa y la metilmalonil CoA ambas enzimas importantes para la formación de ácidos nucleicos, glóbulos rojos y vainas de mielina.
El uso de N2O puede producir un cuadro agudo o subagudo que puede ir desde polineuropatía, déficits cognitivos, mielopatía dañando las columnas dorsales de la médula espinal y/o anemia megaloblástica.
Por lo descrito anteriormente es importante determinar la etiología de la MTLE, ya que las terapias serán diferentes. En el caso de NMO el tratamiento de elección será rituximab; un anticuerpo monoclonal contra linfocitos CD20, otras alternativas posibles serán azatioprina, mofetil-micofenolato solas o en combinación con corticoesteroides; todos ellos administrados de forma indefinida.
En cambio, el tratamiento de elección en la sarcoidosis sigue siendo los corticoisteroides; dependiendo de la agresividad y respuesta al tratamiento se puede alcanzar la remisión del proceso, sin embargo, existen casos más agresivos requiriendo dosis más altas o el uso de otras opciones terapéuticas como azatioprina o infliximab.
Por otro lado, en el caso de la intoxicación por N2O el tratamiento es evitar el reexposición con este tóxico además de suplementar con vitamina B12 parenteral (1 000 mcg IM cada día por 7 días, luego 1 000 mcg IM cada semana por 6-8 semanas).
Conflicto de intereses: los autores declaramos que no existe conflicto de intereses.
Referencias bibliográficas
1. William F. Schmalstieg, Brian G. Weinshenker. Approach to acute or subacute myelopathy. Neurology® Clinical Practice 2010;75(Suppl 1): S2–S8.
2. Zhovtis Ryerson, Herbert J, Howard J, Kister I. Adult-onset spastic paraparesis: an approach to diagnostic work-up. J Neurol Sci. 2014 Nov 15;346(1-2):43-50. doi: 10.1016/j.jns.2014.09.015. Epub 2014 Sep 19.
3. J.M. Gómez-Argüelles, A. Sánchez-Solla, E. López-Dolado, E. Díez-De la Lastra, J. Florensa. Mielitis transversa aguda: revisión clínica y algoritmo de actuación diagnóstica. REV NEUROL 2009; 49 (10): 533-540.
4. José A. Gutrecht (1989). “Lhermitte’s sign: from observation to eponym”. Archives of Neurology. 46 (5): 557–558. doi:10.1001/archneur.1989.00520410091029
5. Dean Wingerchock et al. International consensus diagnostic criteria for neuromyelitis optica spectrum disorders. Neurology. 2015 Jul 14;85(2):177-89. doi: 10.1212/WNL.0000000000001729. Epub 2015 Jun 19.
6. Dean M Wingerchuk, Vanda A Lennon , Claudia F Lucchinetti, Sean J Pittock, Brian G Weinshenker. The spectrum of neuromyelitis optica. Lancet Neurol. 2007 Sep;6(9):805-15.
7.Tavee JO, Stern BJ. Neurosarcoidosis. Clin Chest Med. 2015 Dec;36(4):643-56. doi: 10.1016/j.ccm.2015.08.007. Epub 2015 Sep 26.
8. Michael C. Iannuzzi, M.D., Benjamin A. Rybicki, Ph.D., and Alvin S. Teirstein, M.D. Sarcoidosis. N Engl J Med 2007; 357:2153-65.
9. Rosie RM. et al. Nitorus oxide anesthesia-associated myelopathy. Arch. Neurol. Vol. 57 March 2000. 380-382.














