Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Gaceta Médica Boliviana
On-line version ISSN 1012-2966
Gac Med Bol vol.38 no.2 Cochabamba Dec. 2015
CASO CLÍNICO
Embarazo gemelar bicorial, uno con mola completa y el otro con feto vivo con displasia septo-óptica
Bichorial twin pregnancy with one mole complete and the other with alive fetus with septo-optic dysplasia.
Freddy Maita Quispe1,a,b, Alfredo Villarroel Goitia1, Erwin Hochstatter A1,c, Andrea Gomales Vargas2.
1Ginecólogo Obstetra, Hospital Obrero N° 2, CNS.
2Residente de Ginecología y Obstetricia, Hospital Obrero N° 2.
aUnidad de Ultrasonografía y Medicina fetal. Hospital Obrero N° 2, CNS; bDpto de Morfología, Cátedra de Embriología y Genética. Facultad de Medicina, UMSS; cJefe de Servicio de Ginecología y Obstetricia, Hospital Obrero N° 2
*Correspondencia a: Freddy Maita Quispe
Correo electrónico: freddymaita@hotmail.com
Recibido el 05 de octubre de 2015. Aceptado el 24 de octubre de 2015
Resumen
La gestación gemelar bicorial uno con transformación molar completa y el otro con feto vivo, es un caso extremadamente raro. Se presenta el caso de una paciente de sexo femenino de 24 años de edad, derivada de consulta particular con Diagnostico de Mola Parcial con feto vivo de 16 semanas. Los nuevos estudios determinan que se trata de embarazo gemelar bicorial uno con mola completa y el otro con feto vivo Displasia Septo-óptica. Se realizó cariotipo por amniocentesis a las 16 semanas cuyo resultado informa: feto Masculino 46 XY. Se determinó realizar control estricto del embarazo. A las 32 semanas de gestación, la paciente presenta rotura prematura de membranas; se concluye el embarazo tras la maduración pulmonar, obteniéndose recién nacido peso 1350 grs, APGAR 8-9. La paciente tuvo evolución favorable y alta médica con controles y seguimiento por consulta externa, sin datos clínicos o bioquímicos de persistencia o recurrencia. El estudio de imágenes posnatal del neonato confirma el diagnóstico prenatal. El niño cursa actualmente con 23 meses de vida, fenotípicamente normal, no demostrándose alteraciones psicomotrices hasta el momento.
Palabras claves: Embarazo bicorial, mola, displasia septo-óptica.
Abstract
Bichorial twin pregnancy with one molar transformation and the other with alive fetus is an extremely rare case. The case of a female patient of 24 years, derived from prívate practice with a diagnosis of Partial Mola with alive fetus 16 weeks. A new study finds that pregnancy is bichorial twin pregnancy with complete mole and alive fetus with Septo-optict dysplasia. The genetic diagnosis was made by amniocentesis informing: karyotype 46, XY male fetus. It was decided to carry out strict control of pregnancy. At 32 weeks gestation, the patient has spontaneous rupture of the fetal membranes. Pregnancy is concluded after administration of corticosteroids to induce pulmonary maduration; obtaining newborn with 1350 grs at birth, the APGAR score was 8 - 9. The patient had a favorable evolution, without clinical or biochemical evidence of recurrence or persistence. Postnatal study confirms prenatal diagnosis The infant has at the moment 23 months of life, not demonstrating psychomotor disturbances.
Keywords: dichorionic pregnancy, mola, septo optic dysplasia.
El embarazo molar es la manifestación patológica de una concepción anormal, en la que la mayoría de las veces el material genético es paterno, se produce un desarrollo fetoplacentario anómalo, desarrollándose diversos grados de proliferación trofoblástica y edema del estroma vellocitario. La identificación del embarazo gemelar bicorial uno con mola completa con feto vivo, de una mola parcial con feto vivo, es importante puesto que son dos entidades clínicas diferentes.
Las molas hidatiformes se caracterizan histológicamente por la presencia de anormalidades de las vellosidades coriónicas, que consisten en grados variables de proliferación trofoblástica y edema del estroma de las vellosidades, resultado de una concepción genéticamente anormal donde la composición cromosómica más frecuente (> a 85%) es 46 XX donde ambos pares de cromosomas vienen del padre
La mola hidatiforme coexistente con una gestación gemelar con feto vivo es una entidad muy rara, con una incidencia del 0,005 al 0,01% de todos los embarazos1,2; la incidencia de gestación gemelar con mola completa coexistente con feto vivo es de 1:22.000 a 1:100.000 de todos los embarazos3,4.
Es importante la realización de un diagnóstico diferencial entre los dos tipos: embarazo gemelar bicorial uno con mola completa y el otro con feto vivo de una mola parcial con feto vivo, puesto que son entidades con mecanismos de formación, clínica, morfología y pronóstico diferentes5.
En la mola completa, las vellosidades coriónicas se convierten en una masa de vesículas claras, el feto está ausente y los estudios citogenéticos muestran una composición cromosómica de 46 cromosomas de origen paterno. El ovocito es fecundado por un espermatozoide haploide que duplica sus cromosomas después de la meiosis, mientras que los cromosomas del ovocito están ausentes o inactivados. En estos casos no se detecta tejido embrionario o fetal y tiene un 10-20% de riesgo de desarrollar una enfermedad trofoblástica persistente en el caso de los embarazos únicos6, que se incrementa a un 50% en embarazos gemelares. En el caso de la gestación gemelar con una mola completa y un feto vivo, existe un feto y una placenta normal en un gemelo y el otro lo forma una mola completa.
En la mola parcial, los cambios hidatiformes son focales y menos avanzados, y puede verse el feto o un saco amniótico. Los estudios citogenéticos revelan un feto y una placenta triploides, ambos con 69 cromosomas de origen materno y paterno. Esto es compatible con un desarrollo fetal y placentario, pero tienden a morir en el primer trimestre de gestación y se asocian a malformaciones congénitas múltiples y retraso en el crecimiento. Debido al bajo número de casos en gestaciones gemelares, no se conoce la incidencia, pero se estima menor que en las molas completas7.
Sebire et al8, realizaron una revisión de 126 casos de gestaciones gemelares con mola hidatiforme y feto vivo, y compararon el riesgo de desarrollar enfermedad trofoblástica persistente en pacientes que interrumpieron la gestación precozmente y en pacientes que decidieron continuar con la gestación. No se encontraron diferencias estadísticamente significativas en cuanto al riesgo de desarrollar enfermedad trofoblástica persistente en los dos grupos. Un 60% de los casos cursó con muerte fetal o aborto espontáneo, y el 40% de las pacientes que decidieron continuar con la gestación tuvo buenos resultados perinatales.
Las complicaciones relacionas con la degeneración molar son mayores en estos casos que en los asociados con gestación simple: preeclampsia, hiperemesis, hemorragia vaginal masiva y enfermedad trofoblástica persistente.
El valor de ![]() -HCG en sangre materna es un excelente marcador tumoral, sobre todo para el manejo y el seguimiento. Bristow et al 11 concluyeron, en una revisión de 26 casos de mola completa coexistente con feto vivo, que las gestaciones que cursan de manera favorable tienen menor tejido trofoblástico molar agresivo, lo que permite una situación clínica estable y una evolución favorable del embarazo.
-HCG en sangre materna es un excelente marcador tumoral, sobre todo para el manejo y el seguimiento. Bristow et al 11 concluyeron, en una revisión de 26 casos de mola completa coexistente con feto vivo, que las gestaciones que cursan de manera favorable tienen menor tejido trofoblástico molar agresivo, lo que permite una situación clínica estable y una evolución favorable del embarazo.
Con los avances ecográficos y la introducción de las técnicas de diagnóstico prenatal se ha conseguido un diagnóstico temprano de estos embarazos. Además, el análisis del cariotipo mediante biopsia corial, amniocentesis o sangre fetal, es una herramienta diagnóstica importante.
Se ha visto, también, que los inductores de la ovulación aumentan la incidencia de esta entidad12.
Caso clínico
Se presenta el caso de una paciente de sexo femenino de 24 años de edad, natural de Cochabamba, derivada de consulta particular con diagnóstico de mola parcial con feto vivo de 16 semanas.
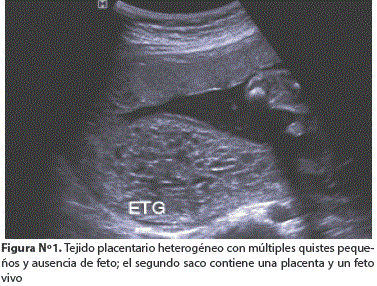
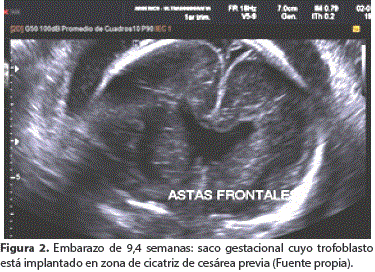
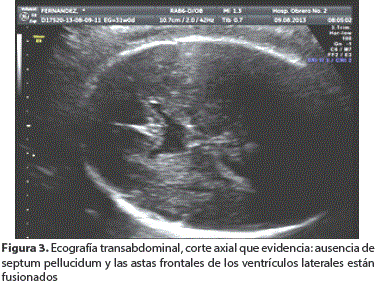
En el Servicio de Ginecología y Obstetricia del Hospital Obrero N° 2, se realiza un nuevo estudio que determina que se trata de Embarazo gemelar bicorial uno con transformación molar completa (Figura 1) y el otro con feto vivo; este último al estudio morfológico mostró una anomalía del SNC de línea media que muestra: fusión incompleta de las astas frontales de los ventrículos laterales y ausencia de septo pelúcido. Con diagnóstico presuntivo de displasia septo-óptica vs Holoprosencefalia semilobar (Figura 2 y 3) con posibilidad de asociación a aneuploidía y/o poliploidía, se consensúa con la paciente para realizar cariotipo por Amniocentesis diagnóstica que después informa: feto masculino 46 XY. Ante esta nueva evidencia se desestima el diagnóstico de Holoprosencefalia semilobar y se reafirma la displasia septo-optica, se informa a la paciente y su pareja de los riesgos potenciales de un embarazo gemelar bicorial con mola completa y feto vivo como ser: muerte intrauterina y parto pretérmino del feto vivo, preeclampsia, mola persistente, etc. Así mismo las posibles complicaciones secundarias a la anomalía del sistema nervioso central de tipo displasia septo-optica en el feto vivo que debía ser confirmado al nacer. La pareja decidió a continuar con el embarazo.
La paciente se mantuvo clínica y laboratorialmente normal durante el seguimiento del embarazo. El estudio doppler de las arterias uterinas para despistaje de preeclampsia al ingreso y a las 22 semanas fue negativo.
A las 32 semanas presenta una rotura prematura de membranas, es hospitalizada con los diagnósticos: Embarazo de 32,3 semanas, Embarazo gemelar bicorial uno con mola completa el otro con feto vivo con displasia septo-optica y rotura prematura de membranas. Se realizaron examenes de laboratorio, los mismos que se encontraban dentro de parámetros normales; se concluyó el embarazo por vía alta tras la maduración pulmonar, obteniéndose recién nacido masculino, peso 1 350 grs, APGAR 8 al minuto y 9 a los cinco minutos; placenta en cara anterior de difícil extracción, en cara posterior se encuentra otra placenta de fácil remoción con múltiples vesículas. Se procedió a realizar un legrado intraoperatorio.
La paciente tuvo evolución favorable y alta médica con controles y seguimiento por consulta externa no presentando en ella datos clínicos o bioquímicos de persistencia o recurrencia. La B-HCG cuantitativa fue en descenso hasta hacerse negativo.
El estudio histopatológico informó una placenta con enfermedad trofoblástica gestacional tipo mola hidatiforme; la otra placenta normal.
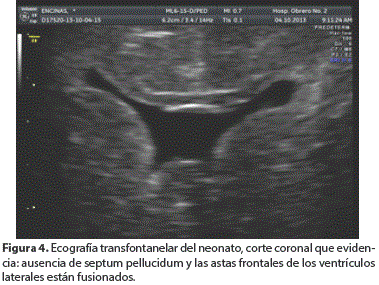
El estudio de imágenes posnatal reafirma la fusión parcial del asta anterior de los ventrículos laterales y ausencia de septo pelúcido, siendo consistente el diagnóstico de displasia septo-óptica (Figura 4 y 5). No se observó manifestaciones clínicas propias del síndrome en el periodo neonatal.
La asociación entre esta patología y la anomalía del SNC creemos nosotros que, es meramente incidental; no se ha encontrado otros trabajos descritos de estas dos patología juntas.
El recién nacido cursa con 23 meses de vida en un programa de estimulación temprana, fenotípicamente normal, no demostrándose alteraciones psicomotrices; el examen oftalmológico muestra una falta de respuesta a la amenaza visual como hallazgo aislado.
Discusión
Existe un dilema importante, tanto para los médicos como para los padres, en la decisión de continuar o finalizar la gestación cuando se diagnostica este tipo de embarazo y, sobre todo, cuando la gestación ya está avanzada. Algunos autores recomiendan la finalización inmediata en los casos en que haya riesgo de desarrollar una preeclampsia o una enfermedad trofoblástica persistente. Otros autores defienden que, en ausencia de anomalías fetales o preeclampsia, puede permitirse continuar la gestación, independientemente del riesgo de desarrollar enfermedad trofoblástica persistente, excepto en los casos en que la paciente tenga un riesgo muy elevado de manifestar esta enfermedad. Sin embargo, la información citogenética, tanto de la mola como del feto, parece ser insuficiente en la decisión de si continuar o interrumpir la gestación. Otros autores sugieren que la disminución progresiva de los valores séricos de ![]() -HCG y un cariotipo normal son requerimientos para un manejo expectante de esos casos hasta que alcancen una edad gestacional viable12. Las indicaciones absolutas para una evacuación inmediata incluyen el desarrollo de preeclampsia, metrorragia importante difícil de tratar, hipertiroidismo y la evidencia de una embolización trofoblástica12.
-HCG y un cariotipo normal son requerimientos para un manejo expectante de esos casos hasta que alcancen una edad gestacional viable12. Las indicaciones absolutas para una evacuación inmediata incluyen el desarrollo de preeclampsia, metrorragia importante difícil de tratar, hipertiroidismo y la evidencia de una embolización trofoblástica12.
La asociación entre esta patología y la displasia septo-óptica, creemos nosotros, que es meramente incidental, no se ha encontrado otros trabajos descritos de estas dos patología juntas.
El hallazgo de una fusión parcial de las astas anteriores de los ventrículos laterales y agenesia del cuerpo pelúcido obligan a descartar la displasia septo-óptica aunque no es posible demostrar las demás alteraciones de este síndrome (ceguera, nistagmus, alteraciones endocrinas como el déficit de la hormona del crecimiento sobre todo); aunque se han descrito casos de visión normal, son frecuentes el retraso mental y las crisis convulsivas. El diagnóstico diferencial de este hallazgo ecográfico incluye también la holoprosencefalia semilobar y la agenesia idiopática del septum pellucidum.
La resonancia magnética es la prueba de imagen de elección en el diagnóstico de la displasia septo-óptica, ya que es capaz de evidenciar todas las alteraciones anatómicas descritas hasta la fecha13.
Conflicto de intereses: los autores declaramos que no existe conflicto de intereses.
Referencias bibliográficas
1. Beischer NA. Hydatiform mole with coexistent foetus. Obstet Gynaecol Br Cwlth. 1961; 68: 231-7. [ Links ]
2. Jones WB, Lausen NH. Hydatiform mole with coexistent foetus. Am J Obstet Gynecol. 1975; 176: 550-4. Medline [ Links ]
3. Choi-Hung SR, Genest DR, Crum PR, Berkowits R, Goldstein DR, Schofield DE. Twin pregnancies with complete hydati form mole and coexistent fetus. Hum Pathol. 1995; 26:1175-80. Medline [ Links ]
4. Steller MA, Genest DR, Bernstein MR, Large JM, Goldstein DP, Berkowits RS. Natural history of twin pregnancy with complete hydati form mole and coexistent fetus. Obstet Gynecol. 1994; 83:35-42. Medline [ Links ]
5. Lewis JL Jr. Diagnosis and management of gestational trophoblastic disease. Cáncer. 1993; 71:1639-47. Medline [ Links ]
6. Van de Kaa CA, Robben JM. C, Hopman AH. N, Hanselaar AGJ. M, Vooijs GP. Complete hydati form mole in twing pregnancy: differentiation from partial mole within terphasecy to genetic DNA Cyto mericanal y seson paraffin embedded tissues. Histopathology. 1995; 26:123-9. Medline [ Links ]
7. Matsui H, Iitsuka Y, Ishii J, Osada H, Seki K, Sekiya S. Androgenic complete mole coexistent with a twin live fetus. Gynecol Oncol. 1999; 74:217-21. Medline [ Links ]
8. Sebire NJ, Foskett M, Paradinas FJ, Fischer RA, Francias RJ, Short D, et al. Outcome of twin pregnancies with complete hydati form mole and healthyco-twin. Lancet. 2002; 359:2165-6. Medline [ Links ]
9. Santiesteve R, Astor J, Estopiña N, Porta O, Somoza JA, Carballar J. Mola parcial en una gestación de gemelos. ProgObstetGinecol. 1998; 41:61-4. [ Links ]
10. Akpadza K, Napo-Koura G, Baeta S, Hodonou AK. Coexistence of partial hydati form mole and viable twin pregnancy. A case seen at the Skode regional hospital (Togo). Rev F GynecolObstet. 1995; 90:164-5. [ Links ]
11. Bristow RE, Shumway JB, Khouzami AN, Witter FR. Complete hydati form mole ans surviving coexistent twin. ObstetGynecolSurv. 1996; 51:705-9. Medline [ Links ]
12. Matsui H, Sekiya S, Hando T, Wake N, Tomoda Y. Hydati form mole coexistent with a livefetus: a national collaborativ estudy in Japan. Human Reprod. 2000; 15:608-11. [ Links ]
13. Duque JE, Vera A. Cavum septum pellucidum humano. Acta Neurol Colomb 2006; 22:323-327 [ Links ]