Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
Compartir
Gaceta Médica Boliviana
versión On-line ISSN 1012-2966
Gac Med Bol vol.38 no.2 Cochabamba dic. 2015
ARTÍCULO ORIGINAL
Evaluación de los parámetros seminales en pacientes con sospecha de infertilidad en Cochabamba, Bolivia
Assessment of the sperm parameters in patients with suspected of infertility in Cochabamba, Bolivia
Angela del Callejo Veracc1, Sandra Pacheco Luna1
1 Docentes investigadores del Instituto de Investigaciones Biomédicas (IIBISMED) Facultad de Medicina, UMSS, Cochabamba, Bolivia.
* Correspondencia a: Angela Vallejo Veracc Correo electrónico: angeladelcallejo@hotmail.com
Recibido el 17 de noviembre de 2015. Aceptado el 30 de noviembre de 2015
Resumen
Objetivo: evaluar los parámetros seminales en varones con sospecha de infertilidad. Métodos: se analizaron 138 muestras seminales. L evaluación se realizó mediante análisis seminal según criterios de la OMS 2010. Resultados: la edad de los pacientes estaba comprendida! entre los 20 a 57 años, con un promedio de 32,8 ± 6,7. El 61,6 % de los pacientes tenían normozoospermia, 9,4 % tenían azoospermia y 0,7% aspermia, el 28,3% presentaron uno o más parámetros alterados (4,3% presentaron alteración en volumen, 5,1% alteración en concentración espermática, 6,5% alteración en movilidad, 0,7% alteración en morfología y 0,7% alteración en vitalidad, el 11% presento más de una alteración). Se observó diferencia significativa entre muestras normozoospermicas y con alteración: en volumen (p=0,02), en la concentración espermática, N° total de espermatozoides, total de espermatozoide motiles (TEM), motilidad espermática, vitalidad y morfología normal con un valor de (p=0,00). Conclusiones: el estudio muestra que, a mayor edad, existe un incremento en las alteraciones seminales. Los parámetros seminales como volumen, concentración, vitalidad, motilidad progresiva y morfología, muestran un alto porcentaje de anormalidad. Siendo la movilidad progresiva el parámetro más afectado.
Palabras claves: Infertilidad masculina, Subfertilidad, Análisis seminal. Parámetros seminales, Normozoospermia.
Abstract
Objetives: evalúate seminal parameters in males suspected with infertility. Methods: 138 seminal samples were analyzed.The evaluation was performed using seminal analysis according to the criteria of OMS 2010. Results: the patients age was understood to be between 20 to 57 years, with a median age of 32,8± 6,7. The 61,6% of patients were normozoospermics, 9,4 % were azoospermic and 0,7% as-permic, 28,3% had one or more altered parameters (4,3% showed alteration in volume, 5,1% altered in spermatic concentration, 6,5% alter in mobility, 0,7% altered in morphology and 0,7% change in vitality, the 11% was shown to have more than one alterations). It was observed that there was a significant amount of difference between normozoospermics samples and with change: in volume (p=0,02), in spermatic concentration, total number of sperm, total sperm motile (TEM), sperm motility, vitality and normal morphology with a valué of (p=0,00). Conclusions:The results of this study show that at an older age, there is an increase in the seminal alteration.The parameters of the volume, spermatic concentration, vitality, progressive motility and normal morphology, show a high percentage of abnormality, being the most affected parameter progressive motility.
Keywords: Male infertility. Subfertility. Seminal analysis. Seminal parameters, Normozoosperm.
La infertilidad está definida como la incapacidad de concebir después de un año de relaciones sexuales regulares y sin medidas anticonceptivas con la misma pareja. A nivel global, es uno de los problemas que afecta alrededor del 15% de los matrimonios. Según la Organización Mundial de la Salud (OMS), en términos generales la incidencia de infertilidad por factor masculino es de alrededor de un 30% como factor único, y de un 20% más, formando parte de los casos de interacción entre pareja, por lo que aproximadamente llega a ser responsable del 50% de los casos de infertilidad1,2. En Bolivia no se tienen datos sobre la incidencia de infertilidad por factor masculino.
La fertilidad normal masculina es el resultado de una complicada interacción de diversos mecanismos que envuelven tanto la producción de espermatozoides como su transporte desde las gónadas hasta su eyaculación3. Según World Health Organization (WHO) y otros autores, la fertilidad podría ser reducida como resultado de anormalidades congénitas o adquiridas del conducto urogenital, cáncer genital, infecciones del tracto urogenital, incremento de la temperatura escrotal (Ej. consecuencia de varicocele), anormalidades genéticas o epigenéticas, factores inmunológicos, las especies reactivas de oxígeno (ROS), alteraciones endocrinas, incluyendo la disrupción endocrina como resultado de la exposición ocupacional (exposición a plaguicidas o a otros químicos tóxicos o la polución medio ambiental)2-4.
De acuerdo a las alteraciones seminales que pueden producirse, las principales causas de infertilidad masculina son: disminución en el número de espermatozoides (oligozoospermia), disminución de la motilidad espermática (astenozoospermia), anormalidades en la morfología espermática (teratozoospermia) y en muchos casos las anormalidades que pueden presentarse de forma combinada, siendo la más frecuente oligoastenoteratozoospermia, que es llamada síndrome OAT2,5,6.
Como la capacidad fertilizante de los espermatozoides está relacionada con la fertilidad masculina7,8, el análisis de semen de rutina (o espermiograma) sigue siendo el primer paso para realizar la valoración de la pareja infértil, brindándonos una visión más amplia sobre la calidad reproductiva del varón9,10.
Su diagnóstico, según criterios de la quinta edición del Manual de la OMS de 201011, depende de la evaluación del semen con énfasis en el número/mL (concentración), motilidad, vitalidad y morfología de los espermatozoides presentes en el eyaculado.
El objetivo del presente estudio fue evaluar los parámetros seminales en pacientes con sospecha de infertilidad que acudieron a realizarse análisis en laboratorios de la Facultad de Medicina - IIBISMED, UMSS, Cochabamba - Bolivia.
Materiales y métodos
El presente estudio es de tipo descriptivo, retrospectivo, transversal. El universo y muestra del estudio fueron pacientes varones (138), mayores de 20 años de edad, que acudieron al laboratorio de la Facultad de Medicina - IIBISMED, UMSS, Cochabamba - Bolivia; remitidos en su mayoría por un médico, debido a problemas para embarazar a su pareja.
Las muestras fueron obtenidas por masturbación en frascos estériles y al cabo de 60 minutos fueron procesadas de acuerdo a recomendaciones del 5o Manual de la OMS 2010. Como requisito para la toma de muestra, los pacientes debían tener de 2 a 7 días de abstinencia sexual; los que no cumplieron con este criterio, fueron excluidos del estudio.
En la evaluación macroscópica del análisis seminal (o espermiograma), se tomó en cuenta: la licuefacción, consistencia (viscosidad), apariencia, volumen y pH. La evaluación microscópica se realizó mediante observación directa al microscopio, determinándose: concentración, motilidad progresiva, vitalidad y morfología espermáticas. Pero también se tomó en cuenta la presencia de aglutinación espermática y de células redondas.
El volumen espermático fue calculado por pesaje (peso del frasco con muestra menos el peso del frasco vacío); el pH fue medido con tira de papel; el conteo para la concentración espermática fue realizado en una cámara de Neubauer; la motilidad se determinó con una gota de muestra en un portaobjetos; la vitalidad se evaluó con eosina, en tanto que la morfología se determinó mediante el criterio estricto de Kruger n con la tención de Panóptico Rápido.
Para determinar el diagnóstico de azoospermia, las muestras sospechosas, previamente, fueron centrifugadas y examinadas para comprobar la ausencia de espermatozoides en el pelet13. En el caso de aspermia, se determinó si se trataba de eyaculación retrógrada.
Los resultados fueron comparados con las referencias de los últimos criterios del Manual de la OMS 201014 (Tabla 1).
La terminología utilizada para expresar los valores del espermiograma por debajo de los límites de referencia, según lo mencionado por otros autores15-16, se muestra en la (Tabla 2)
En el análisis de datos, se calcularon las medidas de tendencia central y variación. En la comparación de las diferencias de los parámetros seminales entre normozoospérmicos y con alteraciones espermáticas se utilizó el test estadístico de U Mann-Whitney y test de la mediana. Fueron consideradas estadísticamente significantes con p<0,05.
Resultado
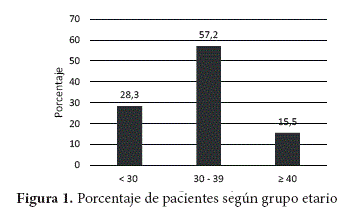
La edad de los pacientes que acudieron a realizarse las pruebas, estaba comprendida entre los 20 a 57 años, con un promedio de 32,8 ± 6,7. En la figura 1 tenemos el porcentaje de pacientes por grupos etarios, observándose el mayor porcentaje en el grupo de 30 a 39 años.
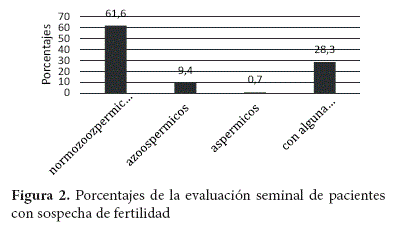
Del total de muestras que se realizaron análisis seminal (n= 138), como se muestra en la figura 2, se encontró que el 61,6% de los pacientes tenían normozoospermia, 9,4 % tenían azoospermia, 0,7% aspermia y 28,3% presentaron uno o más parámetros alterados (4,3% presentaron alteración en volumen, 5,1% alteración en concentración espermática, 6,5% alteración en movilidad, 0,7% alteración en morfología y 0,7% alteración en vitalidad, el 11% presentó más de una alteración).
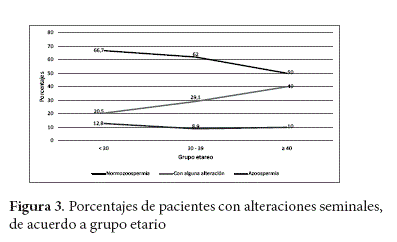
La figura 3 nos muestra el porcentaje de los pacientes con al menos una alteración seminal, con azoospermia y pacientes con normozoospermia, según grupo etario. El porcentaje de los pacientes con normozoospermia es de 66,7% en el grupo de < 30 años, de 62% entre 30-39 años, y 50 % en el grupo > 40 años. En los pacientes con alguna alteración seminal se tiene un 20,5% en el grupo < 30 años, 29,1% entre 30-39 años, y 40% en el último grupo > 40 años. Finalmente se muestran los porcentajes de pacientes con azoospermia con 12,8% para < 30 años, 8,9% entre 30-39 años, y 10% > 40 años.
En la tabla 3 observamos los porcentajes de alteraciones seminales con sus respectivas denominaciones.
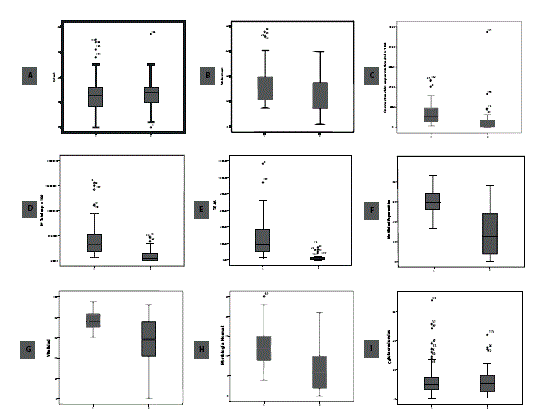
La tabla 4 muestra los valores de los parámetros seminales de pacientes normozoospérmicos (n = 85) versus pacientes con alteraciones seminales (n = 39), con exclusión de los azoospérmicos y aspérmicos. Como se puede observar existe diferencia significativa en el volumen (p=0,02), concentración espermática (p=0,00), número total de espermatozoides (p=0,00), total de espermatozoide móviles (TEM) (p=0,00), movilidad espermática (p=0,00), vitalidad (p=0,00) y morfología normal (p=0,00), diferencias que también pueden apreciarse en la figura 4.
Las gráficas están en relación con los siguientes parámetros: A: edad; B: volumen; C: concentración espermática; D: N° total de espermatozoides, E: total de espermatozoide motiles (TEM); F: motilidad espermática, G: vitalidad, H: morfología normal; I: células redondas.
Discusión
El mayor grupo etario que acudió a realizarse la prueba de análisis seminal estuvo comprendido entre los 30 a 39 años de edad con 57%, semejante a un 55% (27 a 36 años) que reportaron otros autores17. En los pacientes con alteración seminal se nota un incremento del porcentaje a medida que aumenta la edad, que va de 20,5% (< 30 años), a 40% (> 40 años) similares a algunas investigaciones que indican que el incremento de la edad disminuye la calidad seminal y la fertilidad18. Por lo tanto, se tiene que el porcentaje de los normozoospérmicos disminuye a medida que aumenta la edad desde 66,7% a 50%. Para algunos autores la edad es un factor a tomarse muy en cuenta en el estudio de la pareja con problemas de fertilidad16. Además, se ha encontrado una relación directa entre edad y daño del DNA espermático, lo que explicaría la disminución de la fertilidad en los varones arriba de los 40 años19,20. Se debe aclarar que no solo la edad tiene influencia en la fertilidad, también hay otros factores que ocasionan dicha disminución, estos factores pueden ser medioambientales, ocupacionales o por el estilo de vida actual3,21, entre otros también podemos mencionar el efecto de las infecciones del tracto urogenital, incremento de la temperatura escrotal (ej. consecuencia de varicocele), factores inmunológicos, anormalidades genéticas o epigenéticas, cáncer genital, incluyendo la alteración endocrina2,4.
Del 28,3% de alteración en los parámetros, el mayor porcentaje corresponde a movilidad, como alteración única o en combinación con otras; del mismo modo, otros autores destacan este problema de movilidad en sus investigaciones17. La concentración espermática es el segundo parámetro más alterado; igual que en otros estudios donde encontraron la concentración y morfología como las anormalidades más comunes en sus pacientes23. Además, estos tipos de alteraciones también fueron presentados por otros autores, pero en mayores porcentajes16,20,22.
Muchos expertos mencionan la importancia de la morfología espermática como parámetro de fertilidad9,12. Las alteraciones morfológicas de los espermatozoides, sobre todo aquellas de la cabeza, podrían ser consideradas como causa suficiente para justificar la disminución de la capacidad fertilizante1; aunque las opiniones son controversiales15. Debemos resaltar, que se considera como morfología normal, cuando este parámetro está por encima del límite inferior de referencia del 4% de formas normales, según el último manual de la OMS11.
La existencia de diferencia significativa en el volumen (p=0,02), concentración espermática (p=0,00), N° total de espermatozoides (p=0,00), total de espermatozoide motiles (TEM) (p=0,00), motilidad espermática (p=0,00), vitalidad (p=0,00) y morfología normal (p=0,00) entre noromozoospérmicos y con alteración de algún parámetro, nos permite confirmar que los pacientes con sospecha de infertilidad tienen valores alterados en estos parámetros.
En general, cuando los resultados del análisis seminal de un paciente, se encuentran por debajo de los parámetros mínimos establecidos, no significa que se le diagnostique como infertil; en todo caso se trata de una persona que tiene disminuida la fertilidad, es decir, se estaría hablando de subfertilidad. Solo en el caso de los pacientes azoospérmicos se puede hablar de infertilidad15.
Discusión
Los resultados de este estudio muestran que, a mayor edad, se presenta un incremento en las alteraciones seminales. El elevado porcentaje de pacientes jóvenes menores de 30 años con alteraciones seminales, es una alarma para nuestra población, por lo que se aconsejaría realizar investigaciones posteriores para determinar las causas de este problema.
Los parámetros de volumen, concentración espermática, vitalidad, motilidad progresiva y morfología normal, muestran un alto porcentaje de anormalidad. Siendo la movilidad progresiva el parámetro más afectado.
Se recomienda realizar otras pruebas funcionales para complementar la evaluación seminal.
Las gráfica están en relación con los siguientes parámetros: A: edad; B: volumen; C: concentración espermática; D: Nº total de espermatozoides, E: Total de espermatozoide motiles (TEM); F: Motilidad espermática, G: Vitalidad, H: Morfología normal; I: Células redondas.
Figura 4. Comparación entre parámetros seminales normozoospérmicos y con alteración de al menos un parámetro seminal.
Gac Med Bol 2015; 38 (2): 42 - 46
1 Normozoozpermia
2 Con alteración
Conflicto de intereses: los autores declaramos que no existe conflicto de intereses.
Agradecimientos a: Dra. Marina Diaz. IDIMI/Univ de Chile. Dr. Edwin Soto. Hospital Viedma.
En especial: Al Instituto de Investigaciones Biomédicas (IIBISMED) de la Facultad de Medicina de la U.M.S.S.
Referencias bibliográficas
1. World health organization (who). 2000. manual for the standardized investigation and diagnosis of the infertile couple. Cambridge: Cambridge university press. [ Links ]
2. Brugo-olmedo s, chillik c, kopelman s. 2003. definición y causas de la infertilidad, revista colombiana de obstetricia y ginecología; 54:227-48. [ Links ]
3. Bonde j p. 2002. occupational risk to male reproduction. g ital med lav erg; 24:2,112-117. [ Links ]
4. Jungwirth, t. diemer, g.r. dohle, a. giwercman, z. kopa, h. tournaye, c. krausz. 2013. guidelines on male. infertility. european association of urology. [ Links ]
5. Tapia sr y rojas j. 2003. semiología del análisis de semen, colegio mexicano de urología, vol. xviii: (2):48-52. [ Links ]
6. Dohle g.r., diemer t, giwercman a, jungwirth a., kopa z., krausz c. 2010. guía clínica sobre la infertilidad masculina, european association of urology. [ Links ]
7. Blasco, 1984. 1. clinical tests of sperm fertilizing ability. fértil, steril. 41: 177 -192. [ Links ]
8. Makler, a. 1980. distribution of normal and abnormal forms among motile, non motile, live and dead human spermatozoa. int. j. androl. 3: 620 - 628. [ Links ]
9. de los ríos, j.; Cardona, w.d.; berdugo, j.a.; correa, c; arenas, a.; olivera-angel, m.; pena, r.b.; cadavid, a.p. 2004. los valores espermáticos de 113 individuos con fertilidad reciente no mostraron correlación con los parámetros establecidos por la oms. arch. espurol. 57(2):147-152. [ Links ]
10. Vásquez rf, vásquez d. 2007. espermograma y su utilidad clínica, revista científica salud uninorte. vol. 23(2):220-230. [ Links ]
11. World health organization (who). 2010. laboratory manual for the examination of human semen and sperm-cervical mucus interaction.5th ed. Cambridge: Cambridge university press. [ Links ]
12. Kruger tf and coetzee k. 1999. the role of sperm morphology in assisted reproduction. human reproduction, vol.5 (2): 172-178. [ Links ]
13. Cooper t. g., hellenkemper b., jonckheere j., callewaert n., grootenhuis a. j., kersemaekers w. m., leung a., and wang c. 2006. azoospermia: virtual reality or possible to quantify? journal of andrology vol. 27 (4), july/august. [ Links ]
14. Espinoza - navarro o. y sarabia 1. 2011. evaluación y estandarización de la calidad del espermiograma: nuevos límites inferiores de referencia, int. j. morphol. 29(3):885-890. [ Links ]
15. González c y pacheco a. 2011. implementación de los nuevos criterios de la oms en la práctica clínica, rev asoc est biol rep. vol.16: 1. [ Links ]
16. Godoy h, mamani a, ponce p, lozano j, gonzález l, garcía l y mora r. 2013. evaluación de los parámetros seminales en parejas con infertilidad, rev mex reprod.; 5: 178-185. [ Links ]
17. Sarabia 1, molinac, carrasco j, espinoza-navarro o, ponce c, bustos-obregon e. 2012. alteraciones del espermiograma en pacientes asistidos en la unidad de biología de la reproducción de la universidad de chile.rev. chil. tecnol. méd. 32(1), 1678-1682. [ Links ]
18. Kidd sa, eskenazi b, wyrobek aj. 2001. effects of male age on semen quality and fertility: a review of the literature. fertility and sterility 75:237- 48. [ Links ]
19. Horta e, madariaga m, garcía a, hartel s y smith r. 2011. aumento del daño en el adn espermático en varones mayores de 40 años, rev med chile; 139: 306-312. [ Links ]
20. Acosta lg, dueñas je. 2014. correlación entre la edad y la calidad espermática en 419 varones atendidos en un centro de fertilidad de perú, revista iberoamericana de fertilidad y reproducción humana. 31(1):37-43. [ Links ]
21. Berdugo j, andrade- rocha f y Cardona-maya w. 2009. parámetros seminales en hombres fértiles de dos poblaciones suramericanas. andrología.. arch. esp. urol. 62(8): 646-650. [ Links ]
22. Acacio b, gottfried t, israel r and sokol r. 2000. evaluation of a large cohort of men presenting for a screening semen analysis. fertility and sterility. 73(3). [ Links ]
23. Romero-valenzuela a. y alvarez f.f. 2014. estudio de parámetros seminales en pacientes que asisten por infertilidad a la clínica cies-la paz-bolivia. rev. cient cieñe med; 17(2): 28-31. [ Links ]