Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
Compartir
Gaceta Médica Boliviana
versión impresa ISSN 1012-2966versión On-line ISSN 2227-3662
Gac Med Bol v.37 n.1 Cochabamba 2014
CASO CLÍNICO
Retroneumoperitoneo, neumoperitoneo, neumomediastino, neumotórax y enfisema subcutáneo posteriores a CPRE: reporte de un caso
Retropneumoperitoneum, pneumoperitoneum, pneumomediastinum, pneumothorax and subcutaneous emphysema after ERCP: a case report
Boris Jorge Castillo Yujra1,a, Ifigenia Oviedo Gamboa1,a, Karen Griselda Claros Espinoza2,b, Raul Patzi Bascope3,c
1 Servicio de Imagenología, Hospital Obrero N° 2 de la Caja Nacional de Salud, Cochabamba, Bolivia.
2Servicio de Medicina Interna, Hospital Obrero N° 2 de la Caja Nacional de Salud, Cochabamba, Bolivia.
3Clinica AMID.
aResidente de Imagenología;bResidente de Medicina interna;cMedico Radiólogo.
*Correspondencia a: Boris Jorge Castillo Yujra.
Correo electrónico: Boris-castillo1@hotmail.com.
Recibido el 25 de noviembre 2013.
Aceptado el 13 de enero de 2014
Resumen
La colangiopancreatografía retrógrada endoscópica (CPRE) es una técnica invasiva para las patologías del árbol biliar y pancreático, aunque es un método con muchos beneficios, no está libre de complicaciones, siendo la perforación duodenal de capital importancia por la alta tasa de mortalidad. El diagnóstico precoz de esta lesión iatrogénica, determinada por la clínica y la evaluación de los métodos de imagen, determinará el tratamiento precoz y adecuado de esta complicación. Se presenta el cuadro clínico de una paciente con antecedente de colecistectomía que presenta dolor en hipocondrio derecho, dilatación de la vía biliar y alteración de las pruebas de función hepática con patrón obstructivo. Con la sospecha de patología obstructiva de las vías biliares, se realiza CPRE. Posterior a dicho procedimiento, la paciente presenta múltiples signos de aire libre extraluminal (retroneumoperitoneo, neumoperitoneo, neumomediastino, neumotórax y enfisema subcutáneo), por lo que se realiza laparotomía exploradora de urgencia que confirma la presencia de perforación duodenal.
Palabras claves: CPRE, perforación duodenal, retro neumoperitoneo, neumoperitoneo, neumomediastino, neumotórax
Abstract
Endoscopic retrograde cholangiopancreatography (ERCP) is an invasive technique for the pathologies of the biliary and pancreatic tree, although it is a method with many benefits, it is not without complications, the duodenal perforation of paramount importance for the high mortality rate reported. Early diagnosis of this iatrogenic injury as determined by clinical assessment and imaging methods determine the early and appropriate treatment of this complication. The clinical picture of a patient presents with a history of cholecystectomy having right upper quadrant pain, biliary dilatation and impaired liver function tests with obstructive pattern. With suspected obstructive biliary tract disease, ERCP is performed. Following this procedure the patient has multiple signs of extraluminal free air (Retropneumoperitoneum, pneumoperitoneum, pneumomediastinum, pneumothorax and subcutaneous emphysema), so that emergency exploratory laparotomy confirmed the presence of duodenal perforation is performed.
Keywords: ERCP, duodenal perforation, retropneumoperitoneum, pneumoperitoneum, pneumomediastinum, pneumothorax
La colangiopancreatografía retrograda endoscópica (CPRE) es un procedimiento invasivo radiólogico-endoscopico, que permite evaluar, diagnosticar y tratar las patologías del árbol biliar y pancreático1.
En el contexto del síndrome ictérico obstructivo, los pacientes con patología obstructiva baja evidenciada por otro método diagnostico sin importar la etiología, con signos clínicos y bioquímicos de colestasis, con colangitis o con disfunción hepática tiene indicación formal de CPRE con fines terapéuticos ya sea temporal, paliativo o definitivo.
La mortalidad se encuentra alrededor del 0,33%. La incidencia de complicaciones es baja (6,8%) siendo las más frecuentes la pancreatitis post CPRE, infecciones, hemorragia y perforación. Sólo el 1,6% de las complicaciones presentadas son consideradas de gravedad. La incidencia de perforación duodenal o de la vía biliar se encuentra entre 0,08-1,5 %.
Esta última lesión acarrea una alta tasa de mortalidad, hasta el 20 %2,3.
Presentamos el caso de una paciente sometida a CPRE, que presentó diferentes signos imagenológicos de perforación de víscera hueca, que no solo comprometieron al espacio peritoneal y retroperitoneal, sino además neumotórax, neumomediastino y enfisema subcutáneo por extensión a través de los hiatos diafragmáticos.
Presentación del caso
Paciente femenina de 80 años de edad, que llega a la sala de emergencias, y refiere dolor abdominal, de inicio súbito, sin causa aparente, a nivel de epigastrio, de intensidad moderada, difuso, tipo opresivo, sin irradiación. Antecedentes patológicos de Hipertensión Arterial Sistémica (HAS), tratada con inhibidores de la enzima convertidora de la angiotensina, síndrome depresivo, colecistectomizada hace 15 años.
Al ingreso se encuentra en regular estado general, piel y mucosas ligeramente ictéricas. Signos vitales estables.
El abdomen está blando depresible, con dolor a la palpación profunda en hipocondrio derecho y epigastrio, ruidos hidroaéreos presentes, sin evidencia de signos de irritación peritoneal. Los exámenes de laboratorio reportaron una leucopenia de 4 000 μL, bilirrubina total de 2,9 mg/dl, bilirrubina directa de 2,1 mg/dl bilirrubina indirecta de 0,8mg/dl. La radiografía de tórax al ingreso no tenía evidencia de patología relevante; la ecografía abdominal informa colédoco a 13 mm, (sin poder descartar coledocolitiasis).
La paciente es hospitalizada para la realización de estudios complementarios, con los diagnósticos de síndrome ictérico obstructivo y síndrome de dilatación de VBP a descartar.
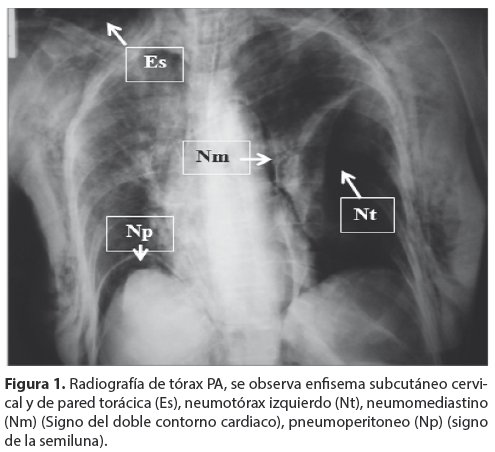
Se realiza CPRE para exploración de vías biliares, durante la cual e logró canular la vía biliar con posterior evacuación de litos (coledocolitiasis), con drenaje de bilis clara. Posterior al procedimiento, al examen físico presenta enfisema subcutáneo cervical y de pared torácica, dificultad respiratoria importante, cianosis distal, con rápido deterioro del estado general. Se procedió a introducir una sonda nasogástrica, observándose débito gástrico bilioso e imagen sugerente de abundante aire. Se realiza una radiografía de tórax PA (Fig. 1) que informa la existencia de enfisema subcutáneo que afecta al cuello y pared del tórax, neumotórax izquierdo, neumomediastino (signo del doble contorno cardiaco), pneumoperitoneo (Signo de la semiluna).
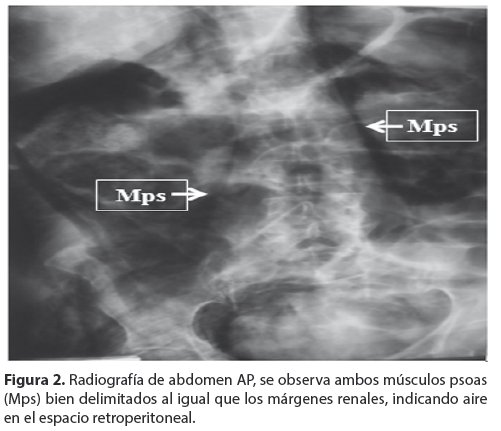
En la radiografía de abdomen en decúbito supino (Fig. 2) se observa ambos músculos psoas bien delimitados, al igual que los márgenes renales, indicando aire en el espacio retroperitoneal.
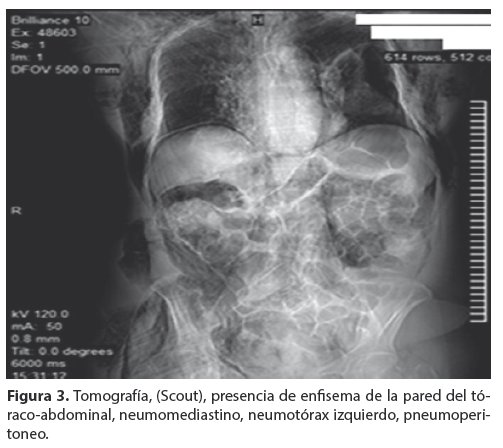
La tomografía computarizada (TC); Scout (Fig. 3) confirma los hallazgos anteriores, enfisema de la pared del toraco-abdominal, neumomediastino, neumotórax izquierdo, neumoperitoneo.
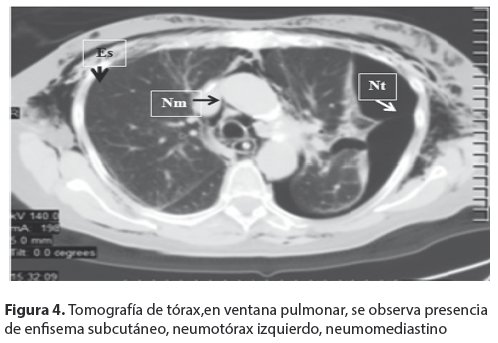
En la TC simple de tórax en ventana mediastinica (Fig. 4) se observa enfisema subcutáneo importante de la pared del tórax, neumotórax izquierdo, neumomediastino.
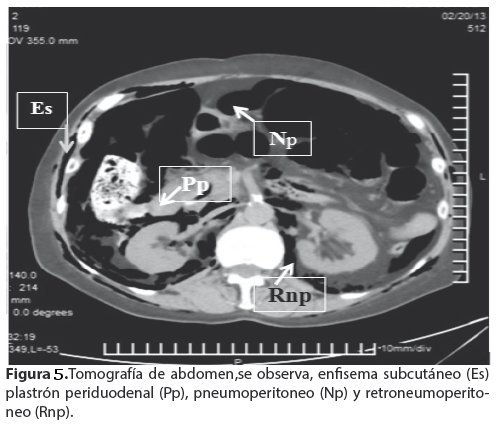
TC de abdomen (Fig. 5), se observa, enfisema subcutáneo (Es) plastrón periduodenal (Pp), pneumoperitoneo (Np) y retroneumoperitoneo (Rnp). Con la sospecha clínica e imagenológica de perforación de víscera hueca, se somete a la paciente a laparotomía exploradora de urgencia, con hallazgo de perforación del duodeno y plastrón periduodenal. Se realiza la reparación per prima, mediante duodenorrafia y evacuación de la colección y drenaje del mismo.
La radiografía de tórax de control, realizada días después de la cirugía, informa reducción importante del enfisema así como del neumotórax izquierdo y neumomediastino. La paciente presentó una evolución favorable, indicándose alta hospitalaria tras 3 semanas de internación.
Discusión
En la perforación del tracto gastrointestinal, el aire puede ingresar desde la cavidad peritoneal hacia el mediastino a través del hiato esofágico y el foramen de Morgagni.
Maunder describió la ruta anatómica por la cual el aire peritoneal resulta en neumomediastino y neumotórax. Los tejidos blandos que dividen la región cervical, torácica y abdominal contienen cuatro regiones definidas como tejido subcutáneo, tejido prevertebral, espacio visceral y espacio previsceral. El espacio visceral incluye a la tráquea y esófago que se continúan con estas estructuras dentro del mediastino y las estructuras broncovasculares. Continúa con el paso del esófago a través del diafragma por medio del hiato esofágico hacia el espacio retroperitoneal y peritoneal. Por lo tanto, existe una continuidad a lo largo de la región cervical, torácica y abdominal. El aire puede atravesar desde una de dichas regiones hacia las otras por medio de las fascias.
Muchas veces las perforaciones duodenales o de vías biliares pueden ser identificadas durante la realización del procedimiento (inmediatamente posterior a la producción de la lesión), pudiendo diagnosticarse a través de la extravasación de contraste, la presencia de gas retroperitoneal, o la existencia de gas libre intraperitoneal. En otras ocasiones la perforación puede no ser reconocida, debiendo sospecharse en caso de dolor abdominal, taquicardia y fiebre tras el procedimiento5.
Por otra parte, la presencia de neumomediastino sin evidencia de perforación (ausencia de neumoperitoneo) ha sido descrita posterior a esofagogastroscopía, esfinterotomía endoscópica, sigmoidoscopía o colonoscopía, enema con doble contraste y polipectomía endoscópica. Existen además reportes de neumotórax como complicación de CPRE. Por lo que es necesario hacer el diagnóstico diferencial con este cuadro que es de naturaleza benigna con autolimitación del cuadro.
Las mejores pruebas para evaluar neumomediastino, neumoperitoneo y enfisema subcutáneo son los que rápidamente ayudan a determinar la ubicación y el tamaño de la perforación (si existe), estimar el grado de compromiso y ayudar al médico a desarrollar un plan de tratamiento. Una radiografía de tórax y las radiografías simples de abdomen definen los resultados, pero debido a que es relativamente insensible, la TC del cuello, tórax y abdomen deben realizarse, la misma puede ayudar a identificar la fuente de aire mediastínico. El uso de contraste mejora a través de la fiuoroscopía, la visualización de la faringe y de la región gastroesofágica puede ayudar a detectar la perforación. Un estudio con contraste hidrosoluble con meglumina diatrizoato (Gastrographin) se utiliza para definir una perforación esofágica o gástrica, pero una pequeña fuga o rotura, se puede sellar de forma espontánea y se puede perder por esta investigación, en aproximadamente el 10 % de los casos. Si hay una alta sospecha de perforación, un estudio de contraste con bario diluído, puede detectar fugas más pequeñas1.
Procedimientos como, la broncoscopía, laringoscopía y esofagoscopía puede ser útil para evaluar los daños y planear el tratamiento. Nuestra paciente fue sometida a todos los exámenes anteriores, excepto endoscopia, sin ser capaz de detectar el sitio de perforación.
La radiografía convencional, a pesar de ser el estudio requerido con más frecuencia ante la sospecha de perforación intestinal, puede no detectar neumoperitoneo o retroneumoperitoneo hasta en el 49% de los pacientes8, aunque otros estudios indican una sensibilidad del 80%9. Dicho porcentaje mejora con la realización de otros estudios como la ecografía abdominal con una sensibilidad 70-93%9,10 y la TC que permite identificar neumoperitoneo en más del 95% de los casos y determinar el sitio de perforación en 90% de los pacientes, por lo que alrededor del 5-10% de las perforaciones pueden llegar a no ser detectadas incluso con este estudio11,12. Si existe alta sospecha clínica, una vez confirmada la presencia de perforación duodenal o de vías biliares, se debe proceder de forma inmediata a la resolución quirúrgica del cuadro.
Concluimos que debido a la gravedad de potenciales complicaciones de la CPRE, debe realizarse un minucioso análisis de los pacientes que requieren dicho procedimiento, además de un seguimiento estrecho posterior a la realización del mismo para llegar a un diagnóstico precoz en caso de presentarse dichas complicaciones.
Conflictos de interés: los autores declaran no tener conflictos de interés en la publicación de este caso.
Referencias bibliográficas
1. Morgan KA, Fontenot BB, Ruddy JM, Mickey S, Adams DB. Endoscopic retrograde cholangio-pancreatography gut perforations: when to wait! When to operate! The American Surgeon. 2009; 75(6): 477-83. [ Links ]
2. Wu HM, Dixon E, May GR, Sutherland FR. Management of perforation after endoscopic retrograde cholangiopancreatography (ERCP): a population-based review. HPB. 2006; 8(5): 393-9. [ Links ]
3. Fatima J, Baron TH, Topazian MD, Houghton SG, Iqbal CW, Ott BJ, et al. Pancreaticobiliary and duodenal perforations after periampullary endoscopic procedures: diagnosis and management. Archives of Surgery. 2007; 142(5): 448-54. [ Links ]
4. Brante Pb, Alamo Ma, Fluxa Fg, Silva Jch, Ramirez Xd. Colangiografia Retrograda Endoscopica, Revista Chilena De Cirugía 2002; 54:76 - 8. [ Links ]
5. Song Sy, Lee Ks, Na Kj, AhnBh. Tension Pneumothorax After Endoscopic Retrograde Pancreato-Cholangiogram. J Korean Med Sci. 2009;24(1):173-5 [ Links ]
6. Markogiannakis H, Toutouzas Kg, Pararasnv, Et Al. Bilateral Pneumothorax Following Endoscopic Retrograde Cholangiopancreatography: A Case Report Endoscopy 2007; 39 (Suppl 1):E195. [ Links ]
7. Stapfer M, Selby Rr, Stain Sc, Et Al. Management Of Duodenal Perforation After Endoscopic Retrograde Cholangiopancreatography And Sphincterotomy. Ann Surg 2000;232:191-8. [ Links ]
8. Roh JJ, Thompson JS, Harned RK, Hodgson PE. Value of pneumoperitoneum in the diagnosis of visceral perforation.Am J Surg. 1983 Dec; 146(6):830-3.
9. Ashwin K. H, Shashidhara T.M., Harish I, Sudhir B.V, et al. Prospective study of comparison between the ultrasonography with the plain radiography in the diagnosis of pneumoperitoneum of hollow viscus perforation. Int J Res Med Sci. 2014 Feb;2(1):154-159
10. Chen SC et al. Selective use of ultrasonography for the detection of pneumoperitoneum. Academic Emergency Medicine 2002: 9. No.6: 643-645.
11. Imuta M, Awai K, Nakayama Y, Murata Y, Asao C, Matsukawa T, et al. Multidetector CT findings suggesting a perforation site in the gastrointestinal tract: analysis in surgically confirmed 155 patients. Radiat Med 2007; 25:113-118 [ Links ]
12. Grassi R, Romano S, Pinto A, Romano L. Gastro-duodenal perforations: conventional plain film, US and CT findings in 166 consecutive patients. Eur J Radiol. 2004 Apr; 50(1):30-6.














