Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Gaceta Médica Boliviana
Print version ISSN 1012-2966On-line version ISSN 2227-3662
Gac Med Bol vol.35 no.2 Cochabamba Dec. 2012
Caso Clínico
Características tomográficas en un paciente con Síndrome de Fahr, a propósito de un caso
Tomographic features in a patient with Fahr syndrome, report of a case
Ifigenia Oviedo Gamboa1,a, William Zegarra Santiesteban1,b
1Servicio de Radiología, Hospital Obrero N° 2 de la Caja Nacional de Salud, Cochabamba, Bolivia.aResidente de radiología; bJefe del departamente de radiología*Correspodencia a: Ifigenia Oviedo Gamboa.Correo electrónico: ificita@hotmail.com
Recibido el 12 de septiembre de 2012.
Aceptado el 20 de noviembre de 2012
Resumen
El Síndrome de Fahr o calcificación idiopática de los ganglios basales es una patología neurológica degenerativa de baja frecuencia. Siendo un desorden genético hereditario autosómico dominante, se caracteriza por anormales depósitos de calcio en ciertas zonas del cerebro incluyendo el ganglio basal y la corteza cerebral asociado a síntomas neuropsiquiátricos. Se presenta el caso de un paciente de 31 años de edad que ingresa al servicio de urgencias del Hospital Obrero N°2 presentando crisis convulsivas tónico clónicas generalizadas, disartria, movimientos atetósicos en extremidades superiores e inferiores, al cual se solicitó una tomografía computarizada sin contraste donde se evidencia extensa calcificación bilateral y simétrica de la sustancia blanca que compromete cerebelo, núcleos basales, corona radiada, concluyendo que se trataba de un Síndrome de Fahr .
Palabras claves: síndrome de fahr, calcificación de ganglios basales, tomografía axial computarizada.
Abstract
Fahr's Syndrome or Idiopathic basel ganglion calcification is a infrequent degenerative neurological pathology. It is a genetically auto-somal dominant dysfunction that is characterized by abnormal deposits of calcium in certain areas of the brain including the basal ganglion and the cerebral cortex, it is associated with neuropsychiatric symptoms.Presenting the case of a 31 year-old male patient entering the emergency services with tonic-clonic seizures, dyslalia, dysarthria, athetotic movements of the upper and lower extremities and ataxia. A computed axial tomography without contrast was requested. Extensive bilateral, symmetrical calcification of the white matter was diagnosed that affecting cerebellum, basal ganglia and corona radiate. Based on that evidence Fahr's Syndrome was diagnosed.
Keywords: fahr's syndrome, basal ganglion calcification, hypocalcemia.
En el año 1930 , el alemán Karl Theodor Fahr describió un paciente, con demencia de larga evolución, calcificaciones alrededor de los ventrículos laterales y ganglios de la base, describió la topografía bilateral y la simetría de estas calcificaciones con ausencia de toda lesión arteriosclerótica, enfermedad que llevaría su nombre como síndrome de Fahr1.
Según la definición de la Unión Europea esta enfermedad está catalogada dentro de las enfermedades raras, minoritarias o huérfanas, de origen genético, con peligro de muerte o de invalidez crónica, que tienen una prevalencia baja, menor de 5 casos por cada 10 000 habitantes en la comunidad2. En una revisión de 6348 tomografías computarizadas, 62 veces (0,98%) mostraron la existencia de calcificaciones de los ganglios de la base, pero sólo 31 casos (0,49%) podían ser diagnosticados de síndrome de fahr. Lo que significa que no es suficiente la presencia de calificaciones para el diagnóstico, sino que se precisan unos criterios elaborados por Deplace y Lowenthal3.
Las calcificaciones unilaterales presentan como etiología las infecciones, infartos o traumatismos; las bilaterales pueden ser fisiológicas, metabólicas o idiopáticas. Las calcificaciones, “fisiológicas”, se localizan particularmente a nivel de los núcleos basales y se encuentran entre 2 y 12% aumentando su prevalencia con la edad4. Llegan a ser patológicas cuando se presentan en sujetos menores de 40 años y comprometen simultáneamente pálido, putamen, núcleo dentado del cerebelo y eventualmente la sustancia blanca hemisférica5.
La etiología más frecuente asociada es el hipoparatiroidismo e hipocalcemia6.
El diagnóstico es realizado con tomografía axial computa-rizada sin contraste que se caracteriza por la presentación de calcificaciones simétricas y bilaterales que afectan de forma simultánea al núcleo caudado, pálido, putamen, núcleo dentado del cerebelo, tálamo y sustancia blanca subcortical hemisférica (calcinosis estriado-pálido-dentada)7. La Resonancia Magnética Nuclear (RM) tiene menor sensibilidad para la detección de calcificaciones en técnicas convencionales en T1 y T2, observándose en T1 señales hiperintensas en ganglios basales y tálamos, escasa visualización de las calcificaciones subcorticales, en la RM axial T1 con contraste no se evidencia realce de las lesiones. En la RM axial T2 se presenta una señal hipointensa a nivel de los ganglios de la base y heterogénea en los tálamos, siendo ésta simétrica y bilateral con escasa visua-lización de las calcificaciones subcorticales y por último RM axial FLAIR presenta una señal Heterogénea hipointensa en Ganglios Basales8.
Presentación del caso
Paciente sexo masculino de 31 años de edad acude al servicio de urgencias por presentar varios meses atrás, cefalea intensa holocraneana, crisis convulsivas tónico clónicas generalizadas, dislalia, disartria, al examen físico presenta movimientos atetosicos en extremidades superiores e inferiores y ataxia. Fue diagnosticado desde los 13 años, epilepsia tipo gran mal por lo que fue tratado con idantina y fenobarbital. Además tiene el antecedente patológico de hipotiroidismo diagnosticado desde hace 5 años atrás el cual es tratado con levotiroxina 100 mg cada día. Se solicitó hemograma e iono-grama, donde se destacó la hipocalcemia 6,1 mg/dl y fósforo 8,7 mg/dl para lo cual recibió calcio y vitamina D. Además se solicitó un electroencefalograma que revela desorganización difusa de trazado.
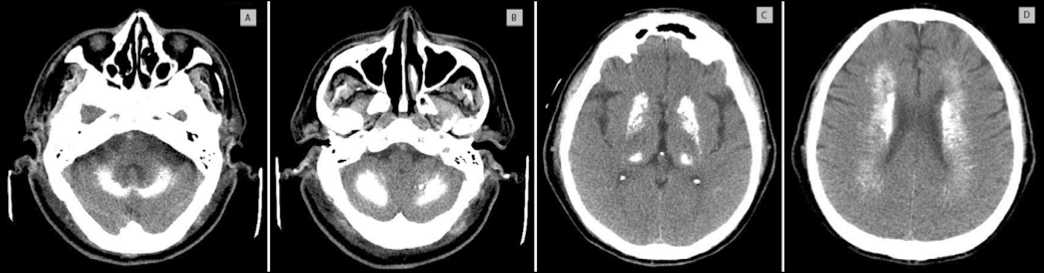
Figura 1. Tomografía Axial Computarizada sin contraste que corresponde al paciente presentado en el caso clínico. A y B En cortes axiales a nivel de la fosa posterior: Calcificaciones de los Núcleos dentados y sustancia blanca subcortical cerebelosa. C Se demuestra calcificaciones bilaterales y simétricas a nivel de los tres ganglios de la base del cerebro: Núcleos Caudados, Núcleos pálidos y putamen. Al igual que en los tálamos. D Corte a nivel de la convexidad frontoparietal donde se evidencia calcificación de la sustancia blanca subcortical peri ventricular.
Posteriormente se realiza una tomografía de cráneo sin contraste, que reportó extensa calcificación bilateral y simétrica en la fosa posterior a nivel de los Núcleos dentados y sustancia blanca subcortical cerebelosa, en cortes axiales superiores se evidencian calcificaciones a nivel de los tres ganglios de la base del cerebro: Núcleos Caudados, Núcleos pálidos y putamen, en los tálamos. Finalmente en el corte a nivel de la convexidad frontoparietal se evidencia calcificación de la sustancia blanca subcortical periventricular (figura 1, A al D), concluyendo que se trataba de un síndrome de Farh por tener además alteraciones metabólicas asociadas.
El tratamiento actual de nuestro paciente está dirigido a minimizar los síntomas, con acido valproico e idantina, permanece con el tratamiento del hipotiroidismo con levotiroxi-na. Lamentablemente continuó presentando cuadros de crisis convulsivas por incumplimiento del tratamiento teniendo varias internaciones, asociándose actualmente síntomas de insuficiencia cardiaca.
Discusión
El término síndrome de Fahr se ha aplicado a las calcificaciones de los ganglios de la base sin tener en cuenta la etiología, mientras que el de enfermedad de Fahr se ha usado para referirse al trastorno primario, hasta ahora llamado síndrome de Fahr idiopático. Esta patología presenta un patrón hereditario que sugiere una transmisión autosómica dominante en la mayoría de las familias estudiadas. Recientemente se ha identificado el locus primario a nivel del cromosoma 14q9.
Deplace y Lowenthal propusieron un conjunto de criterios para definir el síndrome de Fahr3,10, que incluyen:
a. La calcificación debe tener una distribución característica que como mínimo incluya el globo pálido, con o sin calcificaciones cerebelosas.
b. Debe ser evidente en la tomografía computarizada.
c. Deben tener un tamaño suficiente para ser detectadas en un examen macroscópico.
d. Clínica definible y trastorno metabólico subyacente.
La introducción de la moderna ingeniería ha permitido conocer la prevalencia de este cuadro, de menos de 5 pacientes por 10 000 personas, no presentando predilección por el sexo, se estima una proporción de 0,93% casos de calcificación de los ganglios de la base entre las exploraciones con tomografía axial computarizada3.
El mecanismo por el cual se produce el depósito de calcio en esas áreas no está del todo claro. Se han sugerido diversas hipótesis, tales como una alteración crónica de las concentraciones intra y extracelulares de calcio y fosfato en las estructuras neurogliales, alteraciones de la barrera hematoencefálica o una disminución del flujo sanguíneo en los ganglios basa-les11-12.
Estos pacientes presentan síntomas neuropsiquiátricos, mostrando en un inicio signos neurodegenerativos a partir de los 30 a 40 años de edad, caracterizados por movimientos atetósicos, distonías, déficit cognitivo, alteraciones en la velocidad motora y trastornos de conducta8. En ocasiones puede cursar con crisis convulsivas, depresión, síntomas extrapira-midales (temblores y parkinsonismo), trastornos del leguaje, inestabilidad y crisis de agitación. Pueden presentar psicosis entre los 20 y los 40 años con cuadros delirantes y psicóticos. Suele asociarse a microcefalia, glaucoma, atrofia del nervio óptico y retinitis pigmentosa entre otros13.
Debe tenerse en cuenta que muchas veces existe una asociación a las alteraciones del metabolismo del calcio, principalmente el hipoparatiroidismo primario autoinmune, síndrome poliglandular, hipoparatiroidismo postquirúrgico o pseudo-hipoparatirodismo, siendo estos responsables de hasta el 80% de los casos de calcificaciones de los ganglios basales11,12,14.
No existe un tratamiento actual para el síndrome de Fahr, ni existe un tratamiento estándar para la enfermedad, lo cual hace que los teóricos tratamientos estén dirigidos a minimizar los síntomas11. Es por esto que el pronóstico para las personas con síndrome de Fahr es poco alentador. El deterioro neuroló-gico progresivo acaba en incapacidad y muerte15.
La tomografía computarizada sin contraste, llega a ser el método de diagnostico que nos ofrece mayor sensibilidad y especificidad, nos demuestran las calcificaciones bilaterales y simétricas de los talamos, sustancia blanca, ganglio basales y cerebelo. La afección de estos últimos llegan a producir una
alteración de la modulación de funciones motoras, por otra parte se ha reformulado gracias a diversas evidencias que el daño de estas estructuras también tienen un importante rol en las funciones cognitivas al estar afectado dichas funciones3,9. El estado neurológico de nuestro paciente curso con síntomas neuropsiquiátricos, cambios anímicos como apatía, irritabilidad, depresión y amnesia. Por obvias razones anatomofisio-lógicas, los cuadros de deterioro cognitivo subcortical que presentó siempre se asociaron a trastornos motores los cuales suelen preceder a las alteraciones de las funciones cognitivas16.
Tal y como se ha reportado en la literatura, en el síndrome de Fahr un adecuado control del metabolismo fosfocálcico no suele ir asociado a una mejoría en el trastorno de la marcha ni en las alteraciones cognitivas. Únicamente un diagnóstico precoz del hipoparatiroidismo evitaría el depósito de calcio en los ganglios basales y, por lo tanto, las alteraciones derivadas de dicha calcificación cerebral11,14.
Conflictos de interés: los autores declaran no tener conflictos de interés en la publicación de este caso.
Referencias bibliográficas
1. fahr T. Idiopathische Verkalkung der Hirnge-fásse. Zentralblatt für allgemeine Pathologie und pathologische Anatomie 1930; 50:129-33. [ Links ]
2. Gaensler EH. Neurorradiología fundamental. Madrid: Marbán Libros; 1998:161-743 [ Links ]
3. Personalidades ilustres de la psiquiatría bibliografía y estudio de las aportaciones fundamentales realizada por el profesor Demetrio barcia. Disponible en: http://zheta.com/user3/ibpp/ilustresin-dex.php
4. Fenelon G, Gray F, Paillard F, Thibierge M, Mahieux F, Guillani A. A prospective study of patients with CT detected pallidal calcifications. J Neurol Neurosurg Psychiatry 1993; 56(6): 622-5. [ Links ]
5. Gomille T, Meyer RA, Falkai P, Gaebel W, Ko-nigshausen T, Christ F. Prevalence and clinical significance of computerized tomography verified idiopathic calcinosis of the basal ganglia. Radiolo-ge 2001; 41: 205-10. [ Links ]
6. - Morita M, Tsuge I, Matsuoka H, Ito Y, Itosu T, Yamamoto M, Morishima T. Calcification in the basal ganglia with chronic active Epstein-Barr virus infection. Neurology 1998; 50: 1485-8. [ Links ]
7. Hegde AN, Mohan S, Lath N, Lim CC. Diffe-rential diagnosis for bilateral abnormalities of the basal ganglia and thalamus. Radiographics 2011; 31(1): 5-30. [ Links ]
8. Osborn AG. Encefalopatias hereditarias, meta-bolicas, de la sustancia blanca y degenerativas. En: Osborn AG. Neurorradiologia Diagnostica. 1st ed. Madrid, Mosby/Doyma 1996; 674-743
9. Geschwind DH, Loginov M, Stern JM. Identi-fication of a locus on chromosome 14q for idio-pathic basal ganglia calcification (Fahr disease). Am J Hum Genet 1999; 65: 764-72. [ Links ]
10. Arranz P, Ergueta M, Gonzáles S, Maranon G. Enfermedad de Fahr y Síndrome Hipocalcémico. A propósito de un caso clínico. Ann Med Intern 1992; 10: 495 -497 [ Links ]
11. Asensio C, Arias JL, Aramburu o, ortega M, Pérez R. Accidente isquémico transitorio asociado a síndrome de calcicosis cerebral. An Med Interna 2008; 25:33-5. [ Links ]
12. Jover-Díaz F, Pomares F, Matarranz M. Calcificaciones intracraneales extensas en el hipoparati-roidismo crónico. Rev Neurol 2006; 42:61-2. [ Links ]
13. Riggs JE. Neurologic manifestations of fluid and electrolyte disturbances. Neurol Clin 1989;7:509-23. [ Links ]
14. Piñol-Ripoll G, Mauri-Llerda JA, Puerta Martínez-Miró I, Pérez-Lázaro C, Beltrán-Marín I, López del Val LJ, et-al. Diagnóstico diferencial de las calcificaciones intracraneales. Rev Neurol 2005; 41:151-5. [ Links ]
15. Cheek JC, Riggs JE, Lilly RL. Extensive bra-in calcification and progressive dysarthria and dysphagia associated with chronic hypopa-rathyroidism. Arch Neurol 1990;47:1038-9. [ Links ]
16. Bouras C, Giannakopoulos P, Good PF, Hsu A, Hof PR, Perl DP. A laser microprobe mass analysis of trace elements in brain mineralizations and ca-pillaries in Fahr’s disease. Acta Neuropathol (Berl) 1996; 92: 351-7.














