Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Gaceta Médica Boliviana
versión impresa ISSN 1012-2966versión On-line ISSN 2227-3662
Gac Med Bol v.33 n.2 Cochabamba 2010
CASO CLÍNICO
COEXISTENCIA DE MOLA HIDATIFORME PARCIAL CON FETO VIVO DE TERMINO
Hydatidiform mole coexisting live fetus partial term
* Juan Carlos Molina Maldonado, **William Alexander Torrico Aponte, ***Edgar Torrico Aponte
* Médico Ginecólogo Obstetra. Hospital Materno Infantil Germán Urquidi.
** Médico Ginecólogo Obstetra. Hospital San Martin de Porres de Ibuelo.
**** Médico - Cirujano. Hospital San Martin de Porres de Ibuelo
Recibido: 22-09-10; Aceptado: 15-10-10
RESUMEN
Se describe el caso clínico de una paciente de 31 años de edad, natural de Oruro, tercigesta, con antecedente de cesárea previa, sin otro antecedente personal ni familiar, de importancia, con gestación de 37 semanas, ruptura prematura de membranas, a quien se le realiza cesárea, obteniéndose un recién nacido vivo, de sexo masculino, de término, con peso de 2550 gr y APGAR de 8 y 10. La placenta pesó 1266 gr; en ella se observa una zona, con múltiples estructuras vesiculares, en forma de "racimos de uva", con contenido citrino al corte, compatible con mola hidatiforme parcial, diagnóstico que se confirma posteriormente con estudio histopatológico.
La evolución de la paciente fue satisfactoria cursando su puerperio quirúrgico en forma favorable, por lo que se le indica su alta médica, realizándose por consulta externa seguimiento y monitorización hormonal (HCG cuantitativa) por enfermedad trofoblástica gestacional, sin datos clínicos o bioquímicos de persistencia o recurrencia. Se revisó aspectos de su baja frecuencia, etiología, diagnóstico y conducta.
Palabras clave: Mola hidatiforme parcial. Feto de término.
ABSTRACT
A clinical case is described of a 31-year-old native of Oruro, coursing her third pregnaney, history of previous cesarean, no other personal nor family history of clinical relevance, with a 37-week gestation, premature rupture of membranes; therefore, Caesarean section was performed, resulting in a live newborn, male, term with 2550 gr and APGAR of 8 and 10. The placenta weighed 1266 gr. macroscopically it showed an área with múltiple vesicular structures, in the form of grapes, citrine content upon cut, compatible with partial hydatidiform mole. This diagnosis was subsequently confirmed histopathologically.
The evolution of the patient was satisfactory, completing her surgical postpartum favorably, according to her discharge, conducted by outpatient follow-up and hormonal monitoring (quantitative HCG) for gestational trophoblastic disease without clinical or biochemical persistence or recurrence.
We reviewed aspeets of its low frequeney, etiology, diagnosis, and behavior.
Key words: partial hydatidiform mole, term fetus.
INTRODUCCIÓN
La enfermedad trofoblástica gestacional es una patología del trofoblasto, que incluye diversas entidades: Mola hidatiforme (Completa y parcial), Corioadenoma destruens (Mola invasora), coriocarcinoma, y tumor trofoblástico del sitio placentario.1
La mola hidatiforme (mola vesicular, mola en racimos, o mixoma placentario) 2 es una patología del trofoblasto caracterizada por degeneración hidrópica de las vellosidades coriales, que presenta hiperplasia trofoblástica y tumefacción edematosa de las vellosidades coriónicas, adquiriendo morfología de cúmulos de vesículas con aspecto de racimos de uvas. 2,3,4
En 1976; Vassilakos y Kajii, clasificaron a la mola hidatiforme en completa y parcial. 5,6
En la mola parcial existen cambios placentarios focales; el embrión rara vez sobrevive hasta el segundo trimestre, generalmente se asocia a embarazos gemelares dicigóticos y son excepcionales los partos a término.4,6 Tiene una incidencia de 0,005 % a 0,001 % de los embarazos;4,5 en su etiopatogenia se considera un origen genético, asociado a un cariotipo triploide, 69XXY (70%), 69XXX (27%) y 69XYY (3%),3,5,6,7 encontrándose un juego de cromosomas materno y dos juegos paternos (Triploidía diándrica). Existiendo casos raros de molas parciales aneuploides (haploides o tetraploides).3,5
En cambio en la mola completa, en la cual no hay embrión existen 46 cromosomas, todos de origen paterno (diploidía androgénica). Demostrándose que la contribución genética paterna es esencial en el desarrollo de la placenta y tejidos extraembrionarios, y la materna en el desarrollo embrionario (Craven y Ward, Lindor).5
Entre otros factores de riesgo del embarazo molar completo, se considera factores nutricionales y socioeconómicos, como ser: ingesta deficiente en Vitamina A y caroteno, edad materna mayor a 35 años, los cuales no están asociados a la mola parcial.8
El embarazo molar inicialmente se manifiesta como un embarazo normal, pero posteriormente evoluciona con metrorragia, tamaño uterino mayor a la edad gestacional, la consistencia del cuerpo uterino es pastosa, no se palpa partes fetales, ni percibe movimientos fetales en la mola completa, presencia de quistes tecaluteínicos bilaterales multiloculares, que son producto de la reacción luteínica de las células tecales y de la granulosa ante el exagerado estímulo hormonal por niveles altos de hCG (> a 100.000 mUI/ml),2,3,7hiperémesis gravídica, preeclampsia precoz (antes de las 20 semanas de gestación), hipertiroidismo, e insuficiencia respiratoria aguda, por embolización trofoblástica de los vasos pulmonares.3,7 Siempre asociado a un marcador tumoral, la gonadotrofina coriónica humana la cual es importante para el seguimiento y pronóstico de la enfermedad. Sin embargo las pacientes con mola parcial no suelen presentar las características clínicas impresionantes del embarazo molar completo; generalmente se manifiesta con sangrado transvaginal, signos y síntomas de aborto incompleto, y se establece el diagnóstico en la mayoría de los casos, posterior a la revisión histopatológica.8
Al estudio ecográfico en la mola completa se observa mayor tamaño placentario con espacios quísticos, con una imagen característica denominada "Tormenta de nieve" o "panal de abejas" sin presencia de embrión o feto.1,2,6 En la mola parcial los mismos hallazgos pero de manera focal, con aumento del diámetro transversal del saco gestacional y presencia de embrión o feto.8
Se debe realizar diagnóstico diferencial con cuadros de hemorragia del primer trimestre (aborto y embarazo ectópico), procesos en los que existe desproporción entre el tamaño uterino y la edad gestacional (error en la fecha de la última menstruación, embarazo gemelar, macrosomia fetal, miomatosis uterina, polihidramnios), y displasia mesenquimatosa de la placenta, en la que encuentra: placentomegalia, y malformación vascular placentaria en la cara fetal con estructuras quísticas, pero sin proliferación del trofoblasto, ni aumento de gonadotropina coriónica humana. 7,9,10,11
Dentro las características histopatológicas de la mola parcial se tiene los criterios de Berkowitz y Goldstein, que comprenden: a) Hiperplasia focal del sincitiotrofoblasto, b) edema focal de las vellosidades con formación de cavidades, c) inclusiones trofoblásticas dentro del estroma, d) vasos en la vellosidad con eritrocitos fetales y e) presencia de un embrión o feto y f) contorno festoneado de las vellosidades.5
Si bien el diagnóstico de la mola parcial es esencialmente anatomopatológico, puede ser apoyado por técnicas citogenéticas, citometría de flujo y sondas moleculares.3
Referente al tratamiento, se debe evacuar la mola, por aspiración y completar con legrado uterino.7 La histerectomía es una alternativa en caso de paridad satisfecha o complicaciones, como ser: mionecrosis o perforación uterina.6 Los quistes tecaluteinicos desaparecen espontáneamente a los 2 - 4 meses tras la evacuación de la mola,3,6 sin embargo existe el riesgo potencial de torsión, pudiendo descomprimirse los mismos por aspiración durante la cirugía. Se debe mencionar que la histerectomía no previene las metástasis, en caso de coriocarcinoma.8
El seguimiento hormonal con HCG cuantitativa es fundamental en el manejo posterior a la evacuación de la mola,6 siendo el control posterior importante para detectar proliferación trofoblástica persistente o un cambio maligno, el coriocarcinoma, debiendo realizarse el mismo durante un año; semanalmente hasta obtener dos muestras consecutivas negativas, posteriormente mensual mente durante 6 meses, luego cada 2 meses por otros 6 meses.2 Según otros autores se recomienda el control hormonal, en el primer mes después del vaciamiento molar en forma semanal, en los 3 meses siguientes cada 15 días, del 4to mes en adelante mensualmente hasta completar 1 año. 12
Durante todo el periodo de control, es conveniente proscribir el embarazo y aconsejar la contracepción hormonal de dosis bajas,12 porque el incremento fisiológico de gonadotrofinas durante la nueva gestación puede dar lugar a confusiones diagnósticas.2
PRESENTACIÓN DE CASO
Presentamos el caso clínico de una paciente de 31 años de edad, natural de Oruro, tercigesta, con antecedente de un aborto de 3 meses, 1 parto vaginal de óbito fetal de 7 meses y una cesárea (última gestación). Sin antecedentes personales ni familiares de relevancia clínica, que ingresa al Hospital "Combase", cursando una gestación de 37 semanas, por presentar pérdida de liquido transvaginal en abundante cantidad de 30 minutos de evolución sin ninguna otra sintomatología.
La paciente realizó 3 controles prenatales en el Hospital "Combase", durante los cuales presentó sintomatología neurovegetativa exacerbada hasta los 4 meses de gestación.
Ingresa con signos vitales estables: PA de 100/60 mm Hg, FC de 76 por min, T de 36,8 C. Al examen obstétrico una altura uterina de 34 cm, con producto en situación longitudinal, dorso derecho, presentación cefálica. Se evidencia salida franca de líquido amniótico por genitales externos.
Al tacto vaginal cérvix posterior dilatación de 2 cm, borramiento del 90 %, membranas rotas, polo cefálico en primer plano de Hodge, extremidades sin edemas.
Ingresa con diagnósticos de: G4P1C1A1. Embarazo de 37 semanas, feto único vivo, ruptura prematura de membranas, cesárea previa. Se inicia antibioticoterapia con 1 gr de ampicilina por vía parenteral y realiza cesárea segmentaria tipo Kerry salpingoclasia tipo Pomeroy, obteniéndose un recién nacido de sexo masculino con peso de 2550 gr, PC de 33 cm, longitud de 47cm, APGAR de 8 y 10 respectivamente.
La placenta midió 55 cm x 35 cm, de 19 cm de diámetro, con peso de 1266 gr. En la cara fetal membrana amnio coriónica única, (Fig. 1) flexible y blanda, cordón umbilical de inserción excéntrica, con tres vasos permeables; En la cara materna, presenta una zona con cotiledones de aspecto normal y en un extremo múltiples estructuras vesiculares, (Fig. 1) con contenido citrino al corte, con diámetro de 0,4 - 1 cm, sugiriendo el diagnóstico de mola parcial.
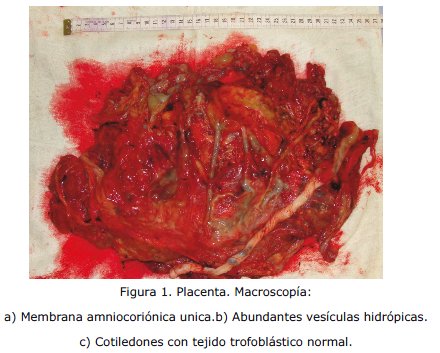
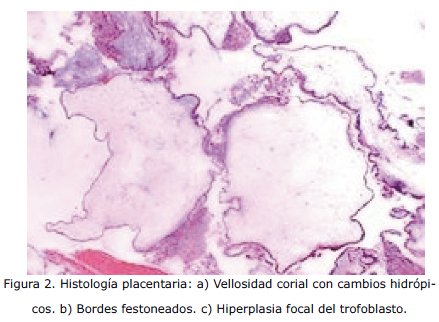
Se envía la placenta para estudio histopatológico, en el cual los cortes histológicos muestran vellosidades coriónicas edematosas con formación de cisternas centrales (Fig. 2); en la superficie se observa trofoblasto proliferado (Fig. 2), con focos de hemorragia reciente y endometrio hiper-secretor gestacional rodeado por estroma decidualizado; otras zonas con vellosidades coriónicas delgadas e hipo-vascularizadas (Fig. 2), que corresponde a mola hidatiforme parcial.
La paciente pasa a salas, donde presenta una evolución favorable en su puerperio quirúrgico por lo que se indica su alta médica a los 3 días de internación. Realizándose seguimiento y monitoreo hormonal con fracción b-HCG cuantitativa, por consulta externa; con valor de 8,6 mU/ml a la semana de la cirugía e indetectable a las 2 semanas posparto.
Actualmente se encuentra realizando su control hormonal por consulta externa, sin signos clínicos ni bioquímicos de persistencia de enfermedad.
COMENTARIO
El presente caso clínico corresponde a un caso de mola parcial acorde con los datos histopatológicos, pero con características clínicas inusuales. Cumple con los criterios histopatológicos de Berkowitz y Goldstein(5) descritas en párrafos anteriores, sin embargo, por el examen macroscópico y microscópico de la placenta y membranas ovulares, se presume que el caso en estudio es el resultado de un embarazo simple, hecho que no coincide con lo reportado por muchos autores, quienes afirman que la coexistencia de un feto vivo con una mola, generalmente está asociada a embarazos gemelares dicigóticos(5)(6).
Además que la literatura reporta que en caso de mola parcial la muerte del feto generalmente se produce entre la octava y novena semana y rara vez llega al segundo trimestre. El feto del caso clínico en estudio alcanzó la edad gestacional de 37 semanas, que corresponde a un embarazo de término; sin embargo al respecto, se debe considerar que exista mosaicismo confinado a la placenta(5), es decir, que la placenta presente mezcla de células trisómicas y células diploides, mientras que el feto tiene una carga cromosómica normal, por lo cual no presentaría malformaciones evidentes como en el caso presentado, esto debido a la presencia de dos líneas celulares; una formada por la fusión del óvulo con un espermatozoide, que originará un producto normal y otra originada por la unión de un espermatozoide con el cuerpo polar que degeneraría en mola: lo cual podría determinarse con estudios citogenéticos que no se pudieron realizar en la paciente.(5)
Se puede concluir que, la revisión morfológica de la placenta es muy importante, porque aporta al clínico información sobre posibles trastornos placentarios, debiendo realizarse un exhaustivo examen macroscópico de la placenta, membranas ovulares y del cordón umbilical, posterior al parto o cesárea, debiendo realizarse un estudio histológico y citogenético, en casos sospechosos; de esta manera se podrá realizar un diagnóstico certero, fidedigno y se podrá aplicar un tratamiento adecuado.
BIBLIOGRAFÍA
1. Pérez Sánchez A, Donoso Siña E. Obstetricia. Tercera edición. Mediterráneo. 1999 [ Links ]
2. Schwarcz R, Duverges C, Fescina R y cois. Obstetricia. 6ta Ed. Editorial El Ateneo.2005 pag. 221-223
3. Ezpeleta J, López A. Enfermedad trofoblástica gestacional. Aspectos clínicos y morfológicos. Revista española de patología. Vol. 35, n.° 2, 2002.
4. Rivero M, Mermet G, Hrycuk G. Mola parcial con evacuación abdominal: presentación de un caso Servicio de Tocoginecología. Hospital "Angela I de Llano".Corrientes - Argentina. (03783) 436982 [ Links ]
5. Pérez J, Carmona M, Moreno F y cois. Estudio anatomopatológico de un caso de mola parcial. Rev. Obstet. Ginecol. Venez. v.66 n.2 Caracas jun. 2006. ISSN 0048-7732
6. Navarro M, Castellanos J, Cardona O, y cols. Embarazo gemelar con mola hidatidiforme parcial y feto vivo coexistente. Caso clínico. Ginecol. Obstet. Mex. 2008; 76(5):275-9
7. Ribbeck G, Muñoz C, Gutiérrez S. Mola incompleta, eclampsia y síndrome de HELLP: Un caso clínico. Rev Chil Ultra son og rafia. 2006; Volumen 9/N° 2: 62 66.
8. Jonathan S. Berek. Ginecología de Novak. 13va. 2003. Ed.Mcgraw - Hill Interamericana. [ Links ]
9. Álvarez E, Bello J, González A y cols. Displasia mesenquimatosa de placenta. Revistas Progresos de Obstetricia y Ginecología. Vol.47 Núm. 9. ISSN: 0304-5013. [ Links ]
10. Castejón O, Molina R, Rivas A y cols. La variabilidad morfológica de la vellosidad placentaria hidrópica. Gac Méd Caracas 2002;110 (2):210-216
11. Campos C, Caballero A, Mucientes Fy cois. Displasia mesenquimática placentaria. Rev. Chil. Obstet. Ginecol. v.70 n.4 Santiago 2005. versión On-lineISSN 0717-7526.
12. Niño de Guzmán O, Hochstatter E, Gutiérrez C, y cols. Normas y procedimientos en Obstetricia. Hospital Obrero Na 2 CNS. Ira. Ed. 2006. Editora L&F. Pag. 68.
Este artículo fue revisado bajo las Normas Internacionales de Index Médicas














