Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
Compartir
Gaceta Médica Boliviana
versión impresa ISSN 1012-2966versión On-line ISSN 2227-3662
Gac Med Bol v.33 n.2 Cochabamba 2010
CASO CLÍNICO
LUPUS ERITEMATOSO SISTEMICO PEDIÁTRICO A PROPÓSITO DE UN CASO CLÍNICO
Pediatric Systemic Lupus Erythematosus, Report of a Case
* Cinthia Claros A., **Alejandro F. Martínez L.
*Médico Pediatra Hospital del Niñ@ "Manuel Ascencio Villarroel"
**Residente III Pediatría Hospital del Niñ@ "Manuel Ascencio Villarroel
Recibido: 15-09-10; Aceptado: 13-10-10
RESUMEN
El lupus eritematoso sistémico pediátrico (LESp) es una enfermedad autoinmunitaria crónica con manifestaciones clínicas complejas y ciertos aspectos especiales que se deben considerar en la población pediátrica. La supervivencia ha mejorado notablemente en la última década gracias a un diagnóstico precoz e instauración de tratamientos tempranos y más agresivos. Sin embargo, su pronóstico continua siendo grave.
Presentamos una resumen de esta patología y el caso de una paciente de 11 años que fue diagnosticada en el Hospital del Niñ@ "Manuel Ascencio Villarroel"con LESp Clase IV.
Palabras Clave: Lupus eritematoso sistémico pediátrico.
ABSTRACT
Pediatric systemic lupus (pSLE) is a chronic multisystemic autoinmune disease with complex clinical manifestations and special issues, which need to be considered when dealing with SLE in children. In the last decade, survival has improved remarkably as a result of earlier diagnosis and better aproaches therapy. However, it remains a potencially serious condition.
We present a summary of this disease and 11 years oíd patient's case diagnosed at "Manuel Ascencio Villarroel" Child's Hospital.
Key words: pediatric Systemic Lupus erythematosus.
INTRODUCCIÓN
El lupus eritematoso sistémico (LES) es una enfermedad autoinmunitaria multisistémica compleja que resulta de la interacción de factores ambientales, hormonales y genéticos. En los niños, la forma de presentación, la evolución clínica y los hallazgos inmunológicos se diferencian muy poco de los adultos. Pero existen aspectos especiales que se deben considerar en niños y adolescentes: las formas del lupus eritematoso sistémico pediátrico (LESp) son más graves que las de la población adulta. Además que interfiere de forma importante en la adaptación escolar, así como en aspectos psicosociales.
El LES representa aproximadamente entre el 15 y el 20 % del total de los pacientes con LES, más común en el sexo femenino que en el masculino, relación de 2,3:1 a 9:1.
El diagnóstico del LES no es común antes de los 10 años de edad y la edad promedio de presentación es 12,1 años.
Las secuelas y la mortalidad se asocian con varios factores de riesgo: edad temprana al diagnóstico, sexo masculino y raza no caucásica.
En las últimas décadas la tasa de supervivencia a los 5 años ha aumentado del 50 al 90%.1'5'6
Aunque la patogenia continúa sin conocerse, la susceptibilidad a padecer esta enfermedad se atribuye a una combinación de factores ambientales, hormonales y genéticos.6,7
Genética: Hay una alta concordancia de LES en gemelos monocigóticos (14 a 57%) y el 5 a 12% de los parientes de pacientes con LES pueden tener la enfermedad. La genética está asociadas con el complejo HLA, deficiencias de algunos genes de componentes del complemento, ciertos alelos del receptor Fe y polimorfismo del promotor del gen de IL-10.
Factores hormonales: Las mujeres y los hombres con LES tienen un aumento en la conversión del estrógeno y del estradiol a un metabolito con actividad estrogénica mantenida, estos estimulan los timocitos, linfocitos T CD4+ y CD8+, células B, macrófagos, la liberación de ciertas citokinas (IL_1) así como la expresión de moléculas HLA y de adhesión.
Factores ambientales: pueden desencadenar episodios de enfermedad o inducir cuadros lupus símil (lupus-like), como la luz UV. Algunas drogas como la procainamida, hidralazina, isoniazida, hidantoína y fenotiazinas gatillan manifestaciones clínicas similares al lupus causando lupus por drogas. Infecciones como la ocasionada por el virus de Epstein-Barr (VEB), podrían ser el desencadenante inicial de las respuestas autoinmunitarias específicas del lupus.
Anormalidades inmunológicas: el LES es primariamente una enfermedad con anormalidades en la regulación inmune, son secundarias a una pérdida de la tolerancia a lo propio, de modo que los pacientes afectados desarrollan una respuesta autoinmune.
Hay un defecto en la apoptosis que resulta en una muerte celular programada anormal. Las células apoptóticas expresan antígenos nucleares en su superficie, las que junto con los detritus celulares son deficientemente aclaradas en el LES. Su fagocitosis resulta en una estimulación de la respuesta inmune contra los autoantígenos deriva dos de las células apoptóticas.
MANIFESTACIONES CLÍNICAS GENERALES
Los niños con LES desarrollan formas más graves de la enfermedad con un curso clínico más agresivo en comparación a los adultos. La tasa de afectación de los diferentes órganos implicados en la enfermedad es también superior. Al inicio, el 40-90% de los niños se manifestarán con síntomas constitucionales (fiebre, cansancio o pérdida de peso), el 20-82 % con afectación renal, el 20-74 % con síntomas musculoesqueléticos, el 22-74 % con eritema malar, el 15-45% con linfadenopatías y el 15-74% con visceromegalia.1,2,6,7
Diversas manifestaciones cutáneas, incluyendo: eritema malar, úlceras orales y nasales, vasculitis y púrupura, fotosensibilidad, alopecia, lesiones discoides, eritema palmar y generalizado, paniculitis y fenómeno de Raynaud. La artritis ocurre en más del 75 % de los pacientes pediátricos: poliartritis simétrica, no erosiva, muy dolorosa, que afecta a articulaciones grandes y pequeñas y rara vez se asocia con cambios radiográficos.
Entre el 20 y el 30 % de los pacientes presentan mialgias, aunque el desarrollo de verdadera miositis es menos frecuente. También casos de necrosis aséptica.
En aproximadamente 39 % de los pacientes hay alteraciones hematologicas. La trombocitopenia autoinmunitaria es la manifestación inicial en el 15 % de los casos pediátricos. Se ha sugerido que entre el 20 y el 30 % de los niños con púrpura trombocitopénica idiopática y anticuerpos antinucleares positivos en suero, desarrollarán posteriormente LES. En el 27-52% de los casos pediátricos se observa leu-copenia, principalmente debido a la disminución del número de linfocitos totales. La neutropenia también es común. Anemia (transtorno crónico y/o hemolítica)
Las alteraciones en la coagulación son hallazgos frecuentes. La prueba de Coombs es positiva en aproximadamente el 30-40% de los pacientes. En el 75 % de los pacientes se detectan anticuerpos antifosfolípido, tienen más riesgo de desarrollar fenómenos tromboembólicos.
Se presenta pericarditis (la forma más común de afectación cardíaca), miocarditis, enfermedad valvular y enfermedad coronaria secundaria a arteritis coronaria o aterosclerosis. Hoy en día reconocida como una de las principales causas de morbi mortalidad en esta población. Las manifestaciones neuropsiquiatricas se producen en el 20-45% de niños y adolescentes, constituye la tercera causa de mortalida, en 75 y el 80 % de los pacientes hay afectación del sistema nervioso central durante el primer año tras el diagnóstico. Las manifestaciones son diversas, desde una disfunción global del SNC con parálisis y convulsiones, hasta síntomas más leves o focales como cefalea o pérdida de la memoria.
Se presenta pleuritis (forma más común), neumonitis, neumonía, neumotorax, enfermedad intersticial difusa, hipertensión pulmonar y hemorragia pulmonar; complicación infrecuente pero potencialmente letal. La afectación renal es la primera manifestación de la enfermedad en el 60-80%, determina el pronóstico de los pacientes con LES. La biopsia renal es necesaria con el objetivo de establecer un diagnóstico preciso y decidir el tratamiento específico. La Organización Mundial de la Salud clasificó la nefritis lúpica en seis categorías, basándose en los hallazgos histológicos:

Los episodios de exacerbación de las alteraciones de la función renal son comunes durante la evolución de la nefritis lúpica y con frecuencia se detectan por aumento de la proteinuria. La presencia de hipertensión arterial y edema periférico usualmente se asocian con las neuropatías en grados III y IV.
El pronóstico de la nefritis lúpica ha mejorado en gran medida en la última década. La tasa actual de supervivencia a los 5 años para los niños afectados varía entre el 78 y el 92% y la tasa de supervivencia renal desde el momento del diagnóstico oscila entre el 44 y el 93%.
DIAGNÓSTICO
La naturaleza heterogénea del lupus hace que sea un reto médico diagnóstico. Debido a que no existe un síntoma o hallazgo exclusivo para hacer el diagnóstico de la enfermedad, el ACR ha establecido criterios clínicos generales para la evaluación inicial de los pacientes con sospecha de lupus. Las normas combinan 11 criterios (clínicos y de laboratorio, ver tabla 2) y permiten establecer el diagnóstico de LES cuando cuatro o más criterios están presentes

En cada visita clínica se debe realizar una historia clínica y examen físico detallado. La evaluación de la actividad de la enfermedad es crucial para decidir el tratamiento más efectivo.
TRATAMIENTO
Depende de las manifestaciones clínicas y de la presencia/ausencia de afectación de órganos vitales.
Medidas generales: Asesoramiento e información a los padres y pacientes. Reposo adecuado. Cremas fotoprotectoras. Inmunizaciones reglamentarias, no se recomienda la de virus vivos. Tratamiento precoz de las infecciones.
Antiinflamatorios: en las manifestaciones musculoesqueléticas o serosistis leves.
Antipalúdicos: efectivos en las manifestaciones cutáneas y la artritis leves y, a su vez mejoran la densidad ósea y la dislipoproteinemia.
Corticoides: Aunque los corticoides constituyen una causa importante de morbilidad en el LESp continúan siendo parte fundamental del tratamiento debido al dramático y rápido impacto que tienen sobre las exacerbaciones de la enfermedad.
En manifestaciones que no ponen en peligro la vida, dosis bajas de prednisona a 0,5 mg/kg/día. En manifestaciones graves pero que no ponen en peligro la vida de forma inmediata, dosis altas de prednisona (1-2 mg/kg/día). En enfermedad grave con importante riesgo vital bolos intravenosos de metilprednisolona (20 mg/kg hasta un máximo de 1 gr) 3 días consecutivos.
Inmunosupresores: Permiten disminuir el requerimiento de esteroides y disminuir la progresión a insuficiencia renal. Las toxicidades son: supresión de la médula ósea, pérdida de la función gonadal, aumento del riesgo de cáncer, alopecia e infecciones.La ciclofosfamida (CYC) permanece como primera línea de tratamiento para la afectación de órganos vitales. Se ha demostrado que reduce la morbilidad y mejora la mortalidad de pacientes con lupus.1,2,4,5,6
Todo paciente que recibe CYC y altas dosis de glucocorticoides también debe recibir trimetoprima-sulfametoxazol profiláctico con el fin de prevenir la infección oportunista más común en pacientes con LES, la neumonía por Pneumocystis jiroveci.
A pesar de que el pronóstico del LESp ha mejorado de manera considerable durante los últimos años, sigue siendo una enfermedad que plantea grandes retos, sobre todo en casos de respuesta parcial al tratamiento donde el riesgo de complicaciones graves es elevado. A medida que se comprenda mejor la patogenia del LES se desarrollarán nuevos tratamientos más eficaces y menos tóxicos, de lo cual se beneficiarán sin duda los pacientes con LES, especialmente a la población pediátrica.8
PRESENTACIÓN DE CASO
Se trata de púber de 11 años, procedente de área urbana, con cuadro clínico de 3 semanas de evolución caracterizado al inicio por presentar dolor a nivel de rodillas y caderas, alza térmicas no cuantificadas, valorada inicialmente en centro de salud local, recibiendo tratamiento antimicrobiano y antiinflamatorio por infección urinaria. Tres días previo a su internación empeoramiento del cuadro con astenia, adinamia, edema de miembros inferiores, dificultad y dolor a la deambulación.
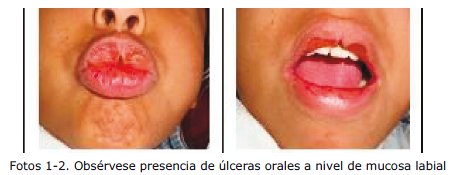
Padre refiere que cuatro meses previos tenía dolor a nivel de articulaciones de miembros superiores e inferiores que cedía a la administración de antiinflamatorios. A su ingreso paciente en regular estado general, febril, hidratada, con signos vitales FC 98/m, FR de 22/m T 38°C, PA 100/60 mm Hg. Al examen físico palidez mucocutánea, presencia de ulceras en mucosa labial y bucal, cardiaco rítmico sin soplos, pulmones con murmullo vesicular normal, no visceromegalias en abdomen, extremidades con dolor a la movilización pasiva y activa, sin signos inflamatorios, con edema (Godet ++) hasta tercio medio de piernas.
Diagnósticos presuntivos:
Glomerulopatía
Infección Urinaria.
Se inicia tratamiento con cefotaxima, y se solicita exámenes complementarios más cultivos. Los resultados de los exámenes solicitados revela una serie roja con anemia moderada (Hb 7.8), una serie blanca con leucocitos elevados con neutrofilia del 84% y linfocitos del 3%, coaugolo-grama y función renal normal, VES y PCR muy elevadas, C3 normal, examen de orina con leucocituria y hematuria macroscópica, proteinuria elevada no dentro rango nefró-tico, complementemia normal. Durante los primeros días de internación su PA se eleva a valores de 120/80 mm Hg, continuando con artralgias y alzas térmicas no cuantificadas, además del compromiso de la función renal evaluado por elevación de urea y creatinina. Resultados de cultivos negativos. Se adiciona al tratamiento furosemida y nifedi-pino con discreta mejoría. Se plantea la posibilidad de glo-merulonefritis y colagenopatía (artritis reumatoidea juvenil). Se completan estudios solicitando un perfil reuatológico, radiografías de articulaciones, ecografías abdominal y cardiaca, siendo los resultados los siguientes:
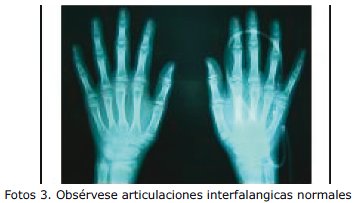
- Rayos X, no se evidencia erosiones óseas ni compromiso articular.
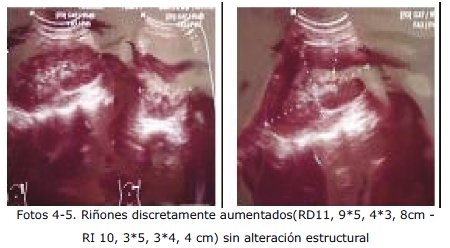
- Ecografía abdominal: Ríñones discretamente aumentados de tamaño.
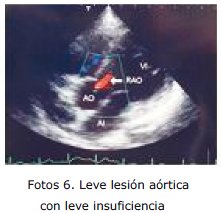
- Ecocardiografía: Moderada dilatación de troncos coronarios izquierdo y derecho, leve insuficiencia mitral y aórtica.
- Perfil reumatológico:
• ASTO 125
Factor reumatoide + +++
C3 y C4 normales
Células LE positivo
ANA. Anti DNA y P-ANCA positivos
Ante los nuevos hallazgos se plantea la posibilidad de Lupus Eritematoso Sistémico, iniciándose tratamiento con prednisona. Se solicita interconsulta con nefrología y reu-matología, realizándose eventualmente biopsia renal dirigida cuyo reporte es compatible con nefritis lúpica clase IV de OMS, proliferativa difusa con índice de actividad 9/24 y cronicidad 2/12.
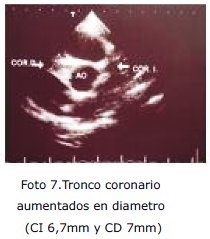
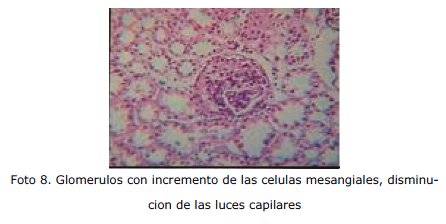
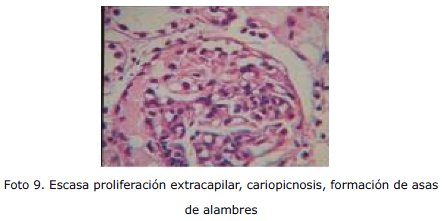
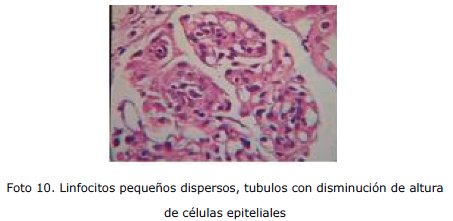
Nuestra paciente actualmente se encuentra en mejor estado general, con pruebas de función renal dentro parámetros normales, recibe tratamiento con Micofenolato de Mofetilo y viene realizando controles ambulatorios por nefrología.
COMENTARIO
Si bien el LESp es una patología de baja incidencia en nuestro medio, consideramos que por la gravedad y evolución crónica que ésta representa, se debe plantear la sospecha diagnóstica ante pacientes con glomerulopatía de evolución tórpida, con el fin de brindar una mejor calidad de vida. En este caso en particular, se decidió el manejo con Micofenolato de mofetilo. La terapia actual está en base al uso de corticoides y drogas inmunosupresoras. Entre estas el Micofenolato de mofetilo parece ser prometedor, tomando en cuenta que sus efectos citotoxicos son menores en comparación a la Ciclofosfamida. Las dosis en pediatría están entre los 20 - 40 mg/kg/día, los estudios realizados muestran una disminución de la proteinuria y la progresión de la enfermedad, preservando la función renal.9,10,11,12,13
CONCLUSIONES
Considerando las manifestaciones clínicas más frecuentes en esta patología, ante todo paciente con cuadro con compromiso renal, articular y cutáneo, tener en cuenta el diagnóstico de LESp, ya que el diagnóstico y tratamiento oportuno mejoran la sobrevida de estos pacientes.
BIBLIOGRAFÍA
1. Stichweh D, Pascual V. Lupus eritematoso sistémico pediátrico. Anales de pediatría (Barcelona) 2005;63(4):321-9 [ Links ]
2. García-Consuegra J. Lupus eritematoso sistémico. Asociación Española de Pediatría. Reumatología 9:59-64.
3. Weening J, D'Agatti V, Schwartz M, et cols. The classification of glomerulonephritis in systemic lupus erythematous revisited. Kidney International (2004) 65, 521-530.
4. American College of Rheumatology ad Hoc Commitee on Systemic Lupus Erythematous Guidelines for referral and management of systemic lupus erythematous in adults. Arthritis Rheumatic 1999;42:1785-96 [ Links ]
5. Chatham WW, Kimberly RP. Treatment of lupus with corticosteroids. Lupus 2001;10:140-147 [ Links ]
6. Klein-Gitelman M, Reiff A, Silverman ED. Systemic lupus erythematosus in childhood. Rheumathology Disease Clinical of North America. 2002;28: 561-77 [ Links ]
7. Benseler SM, Silverman ED. Systemic lupus erythematous. Pediatric Clinical of North America. 2005;52:443-67 [ Links ]
8. Tak Mao Chan, Fu Keung Li, Colin SO, et cols. Efficacy of Mycophenolate Mofetil in Patients with Diffuse Proliferative Lupus Nephritis. New England Journal of Medicine 2005;343:1156-62
Este artículo fue revisado bajo las Normas Internacionales de Index Médicas