Services on Demand
Journal
Article
Indicators
Related links
Share
Gaceta Médica Boliviana
Print version ISSN 1012-2966On-line version ISSN 2227-3662
Gac Med Bol vol.31 no.1 Cochabamba June 2008
TEMAS DE REVISIÓN
Neuropatía del nervio pudendo post parto vaginal
Pudend Nerv neuropaty postparto vaginal
Erwin Hochstatter ArduzI; Roxana Claustro LedezmaII; Henry Nuñez VillegasIII; Cinthia Raquel CossioIV; Scarleth Hochstatter IrarrázabalV
I Ginecólogo Obstetra. Medico de Guardia de la Caja Nacional de Salud.
II Ginecóloga Obstetra. Servicio de ginecología y Obstetricia de la CNS
III Neurólogo CNS
IV Medico General
V Estudiante Medicina UNIVALLE
Recibido: 04 - 03 08.
Aceptado: 29 04 08.
Resumen
Se presenta un caso de neuropatía del nervio pudendo, pos parto vaginal en una paciente segundigesta de 30 años, portadora de un síndrome muy raro (NPV). La sintomatología mas importante es el dolor perineal que puede asociarse a disfuncion urinaria, anal e incluso sexual; para el diagnostico es importante utilizar dos criteros mayores, o un criterio mayor y dos criterios menores y el tratamiento debe ser siempre secuencial e incluir tres etapas.
Palabras clave: neuropatía del nervio pudendo, dolor perineal
Abstract
We present a pudend nerve neuropathy, pos parto vaginal case in a 30 year old secondgest, carried of a very strange sindrome (NPV). The most important synthomwas perineal pain which can be asociated qith urinary disfunction or even sexual diosfunction; for the diagnosis is important to use two major criterias or una major criteria and two lesser criterias, and the tratment must always be secuencial and must include three stages.
Palabras clave: pudend nerve neuropathy, perineal pain.
Introducción
La neuropatía del nervio pudendo es una complicación poco frecuente que se puede presentar tras un parto vaginal, que no es fácil diagnosticas. Comprende un síndrome descrito por primera vez en 1987, Cita por Amarenco y cols.
Entre los múltiples motivos de consulta se encuentra principalmente el dolor perineal y/o pelviano, lo que puede asociarse a disfunción urinaria, anal e incluso sexual. Por estos motivos se trata de un tema que necesariamente debe conocer el ginecólogo actual. Son síntomas expreados con una larga data y de tal severidad, que incluso se ha descrito que se ha llevado a algunos pacientes a considerar el suicidio. Generalmente se trta de pacientes que deambulan consultando a múltiples médicos; al no encontrar respuesta y tratamiento adecuado para estas dolencias, algunas veces son catalogadas com pacientes "histéricas", o con alguna posible afección psicológica, al reiterar síntomas que pueden ser aberrantes, extraños o sin relación alguna entre sí, en los cuales no es fácil sosperchar una etiología común. Sin duda se trata de síntomas y signos muy amplios, y con una gran variabilidad individual, lo que hace más difícil el diagnóstico.
Caso clínico
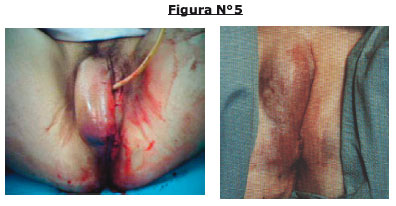
Paciente de 30 años que ingresa al servicio a Hrs. 90:20 del 17/04/06 con diangóstico: embarazo de 42 semanas, trabajo de parto, G2 P1 A0 C0, quedando en sala de dilatantes para su control. A horas 12:25 se atiende parto eutócico, obteniéndose RN de sexo femenino, peso 3290 gr. APGAR 8-9. Después de revisión de canal de parto se encontró desgarro perineal de segundo grado que fue suturado en dos planos. Pasa a salas aparentemente sin complicaciones y S.V. estables.
A horas 17:00 la paciente refiere intenso dolor a nivel de desgarro, con sensación de tenesmo rectal y presencia de hematoma, que protruye en region vulvar. Se indica pasar a sala de partos para drenaje, con solución Ringer Lactato, solicitud de 500cc de sangre y Anestesiólogo de inmediato. A horas 17:15 bajo anestesia general, se drena hematoma de 10 x 8 cm. en pared lateral izquierda de vagina, obteniendose coágulos en una cantidad aproximada de 500 cc, se realiza sutura hemostática con catgut cromado 1 en dos planos; transfusión de 500cc de sangre; Procedimiento concluye sin complicaciones. Cx: antiinflamatorios y antibioticos.
La paciente permaneció hospitalizada hasta el 20 de abril del 2006 en que fué dada de alta en buenas condiciones 250406. Paciente retorna a control; Se realiza revisión deárea de hematoma, en proceso de cicatrización, sin datos de infección, se palpa pequeña masa dura no fluctuante en pared lateral izquierda. Se realiza curación, antibioticos y antiinflamatorios. 020506: Hematoma en proceso de cicatrización. Se realiza curación, se indica ADN, vitamina B 12 y aceite mineral.
090506. Refiere tenesmo rectal, dolor perineal de tipo urente que se intensifica en al sentarse en superficie plana, al examen ginecológico y tacto rectal, no se advierte hematoma o proceso en particular.
100506: Ecografía: colección multitabicada en espacio paravaginal izquierdo de aproximadamente 74 cc.
180506: Eco ginecologica: pequena colección liquida, en fondo de saco posterior, recto con abundante contenido
240506: Rectosigmoidoscopia normal.
290606: Se evidencia pólipo en pared lateral de vagina, se solicita PAP, tinción Gram e histopatología de pólipo, coproparasitológico seriado. PAP: Inflamatorio, monilias.
Biopsia de lesión. Proceso inflamatorio crónico con intensa actividad aguda y formación de tejido de granulación vascular y fibrovascular. Valoración psicología. Con diagnóstico síndrome ansioso depresivo.
140706: Refiere tenesmo rectal, se resolvió su hematoma. Se transfiere a proctología por tenesmo rectal.
270706: Rectosigmoidoscopia normal con algunas pequenas hemorroides
180806: Paciente no se realizó coproparasitológico. Tiene pendiente orden de rectoscopía.
41006: Rectosigmoidoscopia : normal.
290906: Paciente sin cambios, refiere sensacion de masa en recto y dolor urente en region perianal, al examen fisico sin particular se realiza interconsulta con psicologia y neurologia; diclofenaco y complejo B, rectosigmoidoscopia
101006: Paciente continúa con la misma sintomatología: neurologia indica neuropatia del plexo hipogastrico e indica alprazolan rectosigmoidoscopia normal continua con psicoterapia
121206: paciente refiere leve disminución de sintomatología, se realiza junta medica llegando al diagnostico de neuropatía del nervio pudendo, se agrega gabapentina, aminotriptilina
Discusión
ANATOMÍA:
El nervio pudendo es el nervio sensitivo y motor del perine. Se origina de los segmentos medulares sacros: S2, S3 y S4, es la rama colateral anterior intrapélvicas más importante del plexo lumbosacro; cuyas fibras motoras inervanlos esfínteres externos vesical y anal y cuyas fibras sensitivas inervan la piel del periné. Las lesiones del nervio pudendo ocurren durante el parto o en el estreñimiento crónico severo, y pueden causar trastornos esfinterianos e
incontinencia.
Presenta tres zonas:
A. Primer segmento, comprendido desde su origen hasta la región presacra.
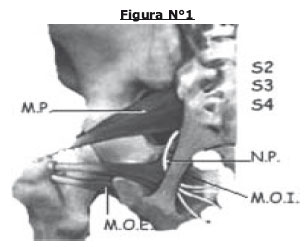
B. Segundo segmento, que corresponde al canal infrapiriforme. Después de su comienzo, penetra la región glútea bajo el músculo piriforme y cruza alrededor del extremo final del ligamento sacroespinoso. Aquí entra en contacto con el ligamento sacrotuberoso. Esta relación anatómica reviste una gran importancia, ya que en esta ubicación los ligamentos se comportan como una verdadera pinza, que puede comprimir al nervio pudendo, causando su “atrapamiento”.(figura N°1)
C. Tercer segmento: corresponde al canal pudendo o de Alcock. Después de pasar alrededor del ligamento sacroespinoso, se desplaza bajo el músculo elevador del ano, a lo largo de la tuberosidad isquiática, en una vaina de la aponeurosis del músculo obturador interno que forma el canal de Alcock.
Posee tres ramas terminales: Comienza en el canal de Alcock.
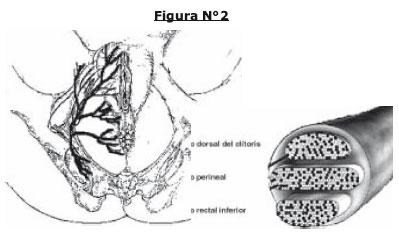
A.Nervio rectal inferior: Sus ramas terminales sensitivas inervan el canal anal, el tercio caudal del recto, la piel posterior de la horquilla vulvar y perianal. Las terminaciones motoras alcanzan el nivel anal del elevador y el esfínter anal externo. Además posee terminaciones perineales cutáneas dorsales.
B.Nervio perineal: ingresa a los tejidos subcutáneos de la vulva detrás de la membrana perineal. Sus ramas sensitivas envuelven el tercio inferior de la vagina, uretra, y los labios mayores y menores. Las ramas motoras cruzan la membrana perineal ventral y terminan en el esfínter estriado de la uretra.
C.Nervio dorsal del clítoris: yace sobre la membrana perineal a lo largo de todo su transcurso hasta el clítoris.
Posee dos ramas, la rama clitorídea y la rama pubiana, que tienen terminaciones que van más allá de la arcada pubiana, y que alcanzan al conducto inguinal.
Además el nervio pudendo inerva los músculos bulboesponjoso, isquiocavernoso, elevador del ano y el transverso perineal superficial y profundo.
Las tres ramas terminales poseen en diferente proporción fibras motoras, sensitivas y autonómicas. Por ello su atrapamiento puede causar signos y síntomas, expresadas en cualquiera de los tres ámbitos.(Figura 2)
MODIFICACIONES FISIOLOGÍCAS DEL SUELO PÉLVICO DURANTE EL EMBARAZO Y EL PARTO
Todas las estructuras del suelo pélvico sufren una serie de modificaciones fisiológicas durante el embarazo y fundamentalmente en el momento del parto, esto hace que la mayoría de mujeres noten algunos cambios en el postparto que son reversibles en gran medida durante los primeros meses.
El canal del parto está sustentado y limitado funcionalmente por diversos planos tisulares que en su conjunto forman el suelo pelvico. Su estructura fundamental es el músculo elevador del ano, con sus aponeurosis superficial y profunda que, desde el punto de vista práctico, puede considerarse como el piso o suelo de la pelvis. El musculo elevador del ano está formado por una porción pubococcígea y otra iliococcígea a cada lado. Los segmentos lateral y posterior del suelo que no están ocupados por el musculo elevador del ano, lo están por el músculo piriforme y coccígeo bilaterales. El espesor del musculo elevador del ano varía entre 3 y 5 mm, aunque los bordes que rodean el recto y la vagina son algo más gruesos. Durante el embarazo, el musculo elevador del ano se hipertrofia.
El examen vaginal permite palpar su borde interno como una banda fibrosa que se extiende en dirección posterior desde el pubis y circunda la vagina a unos 2 cm por encima del himen. Al contraerse, tracciona el recto y la vagina hacia adelante y arriba en dirección a la sínfisis pubiana y cierra el conducto vaginal. Los músculos perineales más superficiales son demasiado delgados y sólo cumplen una función auxiliar.
Pues bien, durante el periodo de dilatación la bolsa de las aguas y la presentación contribuyen a la dilatación del cuello y de la parte superior de la vagina. Sin embargo, tras la rotura de la bolsa, la modificación del suelo de la pelvis depende exclusivamente de la presión ejercida por la presentación fetal.
Al haber desaparecido el obstáculo del cuello, el feto es impelido por las contracciones uterinas por el canal del parto. La vagina, que ha adquirido una gran distensibilidad durante el embarazo, se dilata pasivamente a medida que el feto prosigue su avance. Lo que sí opone resistencia al paso del feto es el suelo de la pelvis. Toda la poderosa musculatura perineal tiende a contraerse, pero como en su centro tiene la dehiscencia que forma el hiato genital, esa resistencia acaba por ser vencida. Para ello se van distendiendo las fibras de la musculatura del ano y al ser el periné elástico, cuando cesa la contracción, toda la fuerza de su elasticidad tiende a rechazar la presentación hacia arriba. El cambio más marcado consiste en el estiramiento de las fibras musculares del ano y el adelgazamiento de la parte central del periné que, en ausencia de episiotomía, pasa de ser una masa tisular cuneiforme de unos 5 cm de espesor a ser una estructura membranosa muy delgada, de menos de 1 cm de grosor.
La distensión máxima del periné determina la dilatación pronunciada del ano hasta 23 cm de abertura, a través del cual sobresale la cara anterior del recto. La lucha del feto contra el periné hace que se produzca un abombamiento de éste hacia la vulva. Al abrirse el hiato genital, se estiran las capas del periné.Vistos desde fuera los genitales externos, se comprueba que primero se abomba el periné posterior y luego el anterior. Este abombamiento se conoce como «prolongación del canal del parto». Todo este proceso produce una enorme elongación y estiramiento de las fibras musculares del musculo elevador del ano y del resto del periné, así como de todo su sistema vascular y de sus nervios, hemorroidal inferior, perineal y dorsal del clítoris, ramas del nervio pudendo.
En muchas nulíparas y en algunas multíparas cierto encajamiento de la cabeza fetal se produce ya en el embarazo, muchos días o semanas antes de que comience el trabajo de parto. Esto quiere decir que ya durante el embarazo la presentación fetal puede estar comprimiendo parte de las estructuras del SP.
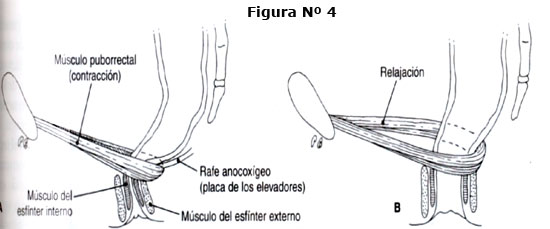
MECANISMO DE LA CONTINENCIA ANAL: esta fornado por tres componentes:
1.Anatomicos:
- Mecanismos del esfínter anal
- Cabestrillo puborrectal/ángulo anorrectal
2.Neurologicos:
- Innervación pudenda indemne
- Reflejo anorrectal y mecanismos sensitivos
3.Funcionales:
- Volumen y consistencia de la materia fecal
- Tiempo de tránsito colónico
- Capacidad, distensibilidad y tono rectales
FISIOLOGIA DEFECACIÓN: Participan dos fenómenos muy importantes:
- Llenado del recto
- Efecto de valvula
ETIOLOGIA DE LA NEUROPATIA DEL NERVIO PUDENDO: Son muy diversas:
- Profesión o práctica deportiva que implique permanecer mucho tiempo sentada (ciclistas).
- Trauma, incluso de mucho tiempo antes de la aparición de los síntomas.
- Parto vaginal y episiotomía.
- Cirugía ginecológica pelviana previa, abdominal o vaginal.
- Radioterapia pelviana, que provoque cambios morfológicos y estructurales en los tejidos adyacentes, llevando a comprimir al nervio pudendo.
- Defectos congénitos (óseos, musculares, etc.).
FISIOPATOLOGIA DE LA NEUROPATIA DEL NERVIO PUDENDO POS PARTO
El parto vaginal, al causar distensión del músculo elevador del ano, provoca también elongación excesiva y prolongada del nervio pudendo, cuyo recorrido anatómico transcurre inmediatamente por debajo del piso pelviano lo cual impedirá que el músculo estriado (pubococcígeo y esfínteres) pueda contraerse de forma voluntaria o refleja. Se estima que un 30 a 40% de los partos vaginales se asocia con un grado importante de estiramiento pudendo; que en la mayoría de los casos el nervio se recupera sin dejar secuelas. Un descenso superior a 1,4 cm de la inserción inicial del piso pelviano puede ocasionar estiramiento del nervio pudendo produciendo rotura de dichas fibras. A su vez si sobrepasa el 12% de la longitud inicial del nervio se genera daño neurológico definitivo. El riesgo será mayor en partos con expulsivos prolongados, partos operatorios (fórceps) y fetos macrosómicos. Otra posible causa asociada al parto puede ser la episiotomía lateral, amplia y descuidada, que también puede lesionar las ramas tranverso perineales de este nervio. El atrapamiento del nervio pudendo habitualmente ocurre:
- Entre el Ligamento Sacroespinoso y el Ligamento Sacrotuberoso (pinza interligamentosa, 70% de los casos).
- En el canal de Alcock, 20%.
- En el diafragma urogenital (Nervio Dorsal del Clítoris).
- Compromise simultáneo interligamentoso y canal de Alcock, en 20% de los casos.
CLINICA
El dolor neuropàtico es perineal, que aumenta al sentarse en alguna superficie plana, pero que desaparece al hacerlo en el asiento del inodoro, disminuye o desaparece al estar de pie, habitualmente ausente al acostarse, y no compromete el sueño. La paciente se sienta de lado, cambiando de posición en forma reiterada, con gran incomodidad. Se trata de un dolor que puede ser quemante, asociado a prurito, irradiado como electricidad, continuo o por descargas repentinas, y muchas veces de gran intensidad. Este dolor puede presentarse asociado a diferentes síntomas y signos, lo cual puede dificultar aún más nuestro diagnóstico, al desviar nuestra atención a múltiples patologías de diagnóstico diferencial por compromiso de otros sistemas (gastrointestinal y urinario).
Diferentes presentaciones del dolor:
- Sólo dolor neuropàtico.
- Dolor con s íntomas urinarios (vejiga irritable, micción con obstrucción).
- Dolor con defecaci ón dificultosa por obstrucción.
- Dolor con disfunci ón sexual (dispareunia, persistente excitación).
- Dolor con incontinencia urinaria, anal o ambas.
- Todas las anteriores.
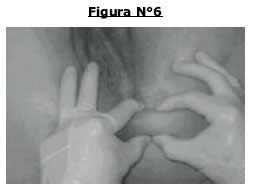
En general los test de compresión en los territories inervados por el pudendo, son capaces de producir el dolor en la zona descrita por la paciente.
Un test que se puede realizar es el llamado “Rolling Test”, que consiste en desplazar piel y celular subcutáneo desde el ano hacia el pubis, sobre el trayecto de las ramas del nervio pudendo. Al realizar esta maniobra, producirá el dolor en la zona inervada. Igualmente efectivo resulta desencadenar dolor provocando compresión del nervio en puntos determinados, como la espina isquiática o el canal de Alcock.
DIAGNÓSTICO
La historia clínica del paciente es fundamental en el diagnóstico.
CRITERIOS DIAGNÓSTICOS
Se utiliza la certificación de 2 criterios mayores o 1 criterio mayor asociado a 2 criterios menores.
A. Criterio mayor
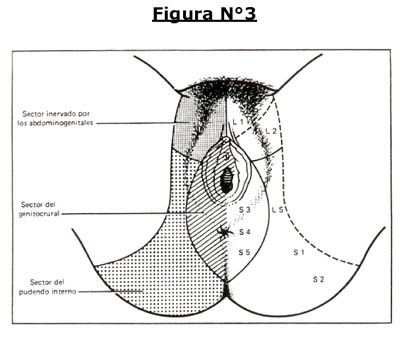
- Área dolorosa en el trayecto del nervio o sus ramas:
- Nervio rectal inferior: ano, perineo, 1/3 inferior del recto, nalgas.
- Nervio perineal: labios menores, labios mayores, 1/3 inferior de la vagina, periuretra.
- Nervio dorsal del clítoris: área cutánea del clítoris y sínfisis pubiana
- El dolor se reproduce al comprimir el tronco pudendo (signo de Tinel) en la localización anatómica del área afectada.
- Infiltración exitosa en el sitio anatómico. Se produce un alivio importante o mejoría en el area afectada al inyectar lidocaina, lo que debe durar por más de 12 horas.
B. Criterio menor
- Sensación de dolor neuropático.
- Existencia de una posición dolorosa y/o antiálgica. Por ejemplo aumenta al sentarse y se alivia en decúbito.
- Existencia de un factor etiológico o un evento desencadenante. Por ejemplo, después de un parto, traumatismo, cirugía perineal, etc.
- Ausencia de otra causa que explique el dolor en el área pélvica (patología ginecológica como endometriosis, adenomiosis, etc.).
EXÁMENES COMPLEMENTARIOS:
- Estudio electrofisiológico: La electromiografía consiste en colocar una aguja pequeña con un electrodo de registros en los músculos inervados por el nervio pudendo, evalua la latencia motora terminal del nervio pudendo. El nervio pudendo es estimulado cuando pasa por detrás de la espina ciática, se registra el tiempo hasta la respuesta en el esfínter anal externo. La electromiografia radicular permite confirmar el daño a nivel medular o en el origen de las raíces sacras. La electromiografia de los músculos inervados por el nervio pudendo y el reflejo sacro, permiten localizar el área de compromiso anatómico. Además se utilizan test de conducción nerviosa, entre los cuales se encuentran el Pudendal Nerve Distal Motor Latency Test (PNDMLT), cuyo valor normal superior es 2,2 mseg (endorectal) y los test sensitivos, siendo los dos principales, el Quantitative Sen sitive Treshold (QST) y el Warm Treshold Detection (WTD). El estudio electrofisiológico confirma el daño pudendo en la mitad de los casos; se piensa que al realizar el examen en una posición diferente a la que causa dolor explicaría su resultado falsamente negativo.
- Imageneología: El método más utilizado por la gran resolución que entrega en el examen de la región lumbosacra y el plexo sacro.
- Evaluación fisioterapéutica: Con lo cual se registra o descarta el aumento del tono muscular del piso pelviano, que en la mayoría de las pacientes se encuentra elevado por una reacción de tipo reflejo muscular.
TRATAMIENTO
A. Tratamiento médico
Se han utilizado diversos medicamentos con diferentes grados de respuesta y efectividad. Entre ellos la amitriptilina, Pregabalina, Gabapentina, Venlafaxina, lidocaína en gel o parches, narcóticos, etc. Siempre es recomendable asociarlos al resto de la terapia.
El mejor esquema de tratamiento es secuencial y comprende las siguientes etapas:
Etapa 1: Autocuidado (hiperprotección perineal). Dejar de hacer actividades que causan o gatillan el dolor (sentarse, ciclismo, etc). Uso de plataforma perineal, cuyo propósito es recibir el peso corporal sobre las tuberosidades isquiáticas al sentarse, dejando el periné libre de compresión.
Etapa 2: Inyecciones perineurales: corticoides y lidocaína/bupivacaína, 2 en el espacio interligamentoso y 1 en el canal de Alcock, bajo fluoroscopía o CT scan. Esta técnica produce dramática definición de los síntomas al aliviarlos: alivian el dolor neuropático, liberan la obstrucción de esfínteres, suprimen síntomas vesicales, normalizan la disfunción sexual. Durables desde horas, semanas, máximos hasta > 2 años, algunos otorgan curación; dependiendo del uso solo o combinado de anestésicos y corticoides. Se administran cada 4 a 6 semanas y con un máximo de 6 infiltraciones, midiendo la respuesta cutánea post PNPI y monitorizando los resultados cada semana. El alivio sintomático depende de la exactitud de la ubicación (anatomía altamente variable). Si no hay respuesta adecuada se procede a la tercera etapa. Etapa 3: Tratamiento quirúrgico: Este tratamiento tiene por objetivo lograr la descompresión del nervio pudendo. Entre los hallazgos que podemos encontrar en la cirugía destacan:
- Ligamentos hipertróficos a menudo con bordes agudos y prominencias.
- Ligamentos fusionados (funicular).
- Bandas ligamentosas que atraviesan el nervio.
- Adherencias.
- Unión y compresión contra el ligamento sacrotuberoso.
- Ramificación proximal: rama rectal inferior que penetra el ligamento sacroespinal.
- Tronco nervioso principal atraviesa el músculo coccígeo.
- Espina isquiática elongada.
Las diferentes vías de abordaje pueden ser:
- Técnica transperineal
- Técnica transglútea
- Técnica laparoscópica
- Técnica transvaginal
Se accede a los tres segmentos del nervio pudendo a través de la fosa isquirectal, con la paciente en posición de litotomía y a través de la vagina por la cual se alcanza este espacio avascular. Su disección permite exponer la cara medial de cada lado de la pelvis después de rechazar el recto y el elevador del ano. El propósito es la descompresión de los lugares comprometidos, por lo tanto no hay neurolisis ni disección cercana al nervio, lo que evita desvascularización o adelgazamiento del nervio que ya tiene obvios daños.
Las técnicas quirúrgicas iniciales sugerían la necesidad de seccionar los ligamentos sacroespinoso y sacrotuberoso y la transposición del nervio pudendo por delante de la espina ciática. Sin embargo, se ha visto que la descompresión bien realizada no hace necesaria la movilización del nervio pudendo, obteniéndose iguales resultados. Durante el postoperatorio en un 38% de los casos se produce un dolor intenso en la region glútea, diferente al de ingreso, que puede atribuirse a la sección del ligamento sacroespinoso y la abundancia de la red nerviosa de algunos de ellos. Disminuye progresivamente el primer mes y termina desapareciendo por completo. La descompresión comienza siempre por abrir el canal bajo el músculo piriforme, en el borde inferior del ligamento sacroespinoso. Una vez que se alcanza el tejido adiposo perineural, se procede a explorar la zona de la compresión. En 90 %, la sección del ligamento sacro espinoso desde superior a inferior se lleva a cabo para liberar la pinza. La operación puede proseguir hacia caudal, si es necesario, cortando las fibras del proceso falciforme del ligamento sacrotuberoso hasta penetrar en el canal de Alcock. En esta etapa, se explora digitalmente todo el canal completando la descompresión y asegurándose que todo el canal pudendo está libre. Esta aproximación parece la ideal por 3 razones:
- Es la única técnica que permite acceso a los 3 segmentos del nervio pudendo y en particular a la zona de los ligamentos, asiento de la mayoría de las compresiones.
- La descompresión compromete exclusivamente aquellas fibras patológicas de intensa fibrosis que aprisionan el nervio pudendo contra el ligamento ósteopélvico.
- No se tocan otras estructuras. La formación de hematomas se previene dejando en forma rutinaria con la colocación de un drenaje en la región isquiorectal por 48 horas. Se utiliza sonda Foley durante la cirugía y se retira 24 horas después. Alta al 3er ó 4º día. Luego kinesioterapia antálgica y de reeducación perineal. La cirugía termina con la colocación de un catéter para infusión analgésica, en el canal de Alcock abierto, hasta el nivel subpubiano. Se retira el 3er ó 4º día. En aquellos casos en que se sospeche la posibilidad de un dolor de largo plazo el catéter se conecta a una cámara que se implanta in situ; evita las descargas neurálgicas durante el proceso de regeneración nerviosa que toma de 6 a 18 meses. La evaluación del resultado quirúrgico debe ser realizada a corto y largo plazo, ya que la recuperación de un nervio dañado puede tomar tiempos largos, habitualmente superiores a un año. Las complicaciones en la cirugía de descompresión son menores:
- Infecciosas: ITU (7% ), abscesos (2,5% ) con evacuación y drenaje.
- Hemorrágicas: 2%, lesión de la rama de la arteria pudenda y falso aneurisma secundario en rama de la arteria glútea cranial.
La teórica desestabilización y sobrecarga de la articulación sacroilíaca como complicación de la sección de los ligamentos no han sido demostradas hasta ahora en las publicaciones conocidas.
Conclusiones
La neuropatia del nervio pudendo constituye una complicacion rara en el post parto y no es facil de diagnosticar. La anamnesis y el examen físico dirigido son los mejores instrumentos para un correcto diagnóstico, que puede ser mejorado con estudios complementarios, sobre todo de elecrofisiología. El diagnostico por imágenes fundamentalmente nos ayuda a descartar patología orgánica. El esquema secuencial de tratamiento es la opción más apropiada y la cirugía de descompresión debe quedar reservada para aquellos casos que no responden a tratamientos conservadoras. Los mejores resultados de la cirugía seran mas efectivas mientras más precoz sea el diagnóstico, ya que la recuperación neurológica de un nervio dañado por largo tiempo puede ser muy lenta, incompleta o incluso ausente. De modo que sólo la sospecha diagnóstica precoz permitirá un mejor tratamiento para la paciente. Se concluye que esta paciente cursa con neuropatia del nervio pudendo por la sintomatologia que presenta y el antecedende post parto complicado con hematoma vaginal.
Bibliografía
1.Te Linde, GINECOLOGIA QUIRÚRGICA, Panamericana, 8º ed, Pags, 975 – 1103, 7º ed. Pags. 67 – 97.
2.Willians, Obstetricia, panamericana, 21 ed, Pags, 365405 [ Links ]
3.Novak, GINECOLOGÍA,Mc,GrawHill Interamericana, 12ºed. Pags, 657 –663.
4.Perez Sanchez, Alfredo. GINECOLOGIA. Ediciones Mediterráneo. Chile. 1992. Pags. 535 – 555.
5.Rebeca Massai, FORO DE GINECOLOGÍA, Vol, 8, No, 1, 2005. [ Links ]
6. Unidad de uroginecologia , hospital Dr, Sotero del Rio Prolapso genital severo [ Links ]
7.Rodrigo Lema C.Paolo Ricci. REVISTA CHILENA DE OBSTETRICIA Y GINECOLOGÍA. Atrapamiento de Nervio Pudendo: Vol. 71 No.3, 2006 pags 2072015.
8. J. Martinez Perez,Mendana M. y Vega Tuimil. II Congreso de dsfunciones del suelo pélvico :91 114, marzo 2004.
9.Shafik A. Pudendal canal syndrome: a cause of chronic pelvic pain [ Links ]
10.Shafik A. Pudendal canal syndrome as a cause of vulvodynia and its treatment by pudendal nerve descompression. Eur J Obstet Gynecol Reprod
Biol 1998;80(2):21520.
11.Turner ML, Marinoff SC. Pudendal neuralgia. Am J Obstet Gynecol 1991;165(4 Pt 2):12336. [ Links ]
12.Benson JT, Griffis K. Pudendal neuralgia, a severe pain syndrome. Am J Obstet Gynecol 2005;192(5): 16638. [ Links ]
13.Galaup JP. Dyschezia, pudendal neuropathy, and functional pelvicoperineal disorders.Prog Urol 2000; 10(1):11422. [ Links ]
14.Benson JT, Griffis K. Pudendal neuralgia, a severe pain syndrome. Am J Obstet Gynecol 2005;192(5): 16638. [ Links ]