Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Gaceta Médica Boliviana
versión impresa ISSN 1012-2966versión On-line ISSN 2227-3662
Gac Med Bol v.29 n.2 Cochabamba 2006
TRABAJO ORIGINAL
SÍNDROME URÉMICO HEMOLÍTICO EN NIÑOS EN H.M.I.G.U.
* Evelin M. De Pardo Ghetti,** Manuel Monroy Delgadillo,*** José Gutiérrez
* Pediatra en H.A.M.Cbba, HMIGU
** Pediatra Intensivista HMIGU, Jefe Unidad Terapia Intensiva Pediatrica HMIGU Hospital Albina R. Patiño.
*** Nefrólogo Hospital Viedma, Jefe de la Unidad de Diálisis H.C.V.
RESUMEN
El Síndrome Urémico Hemolítko (SHU) descrito en 1955, se define como aparición brusca en una persona previamente sana de anemia hemolítica microangiopática, asociada con trombocitopenia e insuficiencia renal aguda, con signos y síntomas de agresión multiparenquimatosa, especialmente en tubo digestivo, riñon y encéfalo. El 90% de los niños que presentan SHU clásico, viene acompañado de un episodio diarreico. La mayoría de los casos es causado por E.coli productora de verotoxinas, la más frecuente es la cepa 0157:H7.
El objetivo del presente trabajo es reportar SHU D+ en niños, identificando y analizando el comportamiento de esta patología en nuestro medio a través de la identificación de los gérmenes causales, mencionando los signos y síntomas de presentación, y ver el comportamiento en cuanto a evolución, complicaciones y pronóstico de la enfermedad. El estudio se desarrolló en el periodo de un año en el HMIGU y la clínica del Niño . Se estudió cinco casos. Se recopilaron los datos revisando las historias clínicas. Resultados: Los coprocultivos resultaron negativos en 100%, todos ellos con coproparasitológicos que reportaron E. hystolitica, y además uno con Chilomastix mesnilii, un caso Rotavirus (+). Los signos de alarma frecuentes en el pródromo fueron fiebre >39°C , leucocitosis, edad < 2 años. Los criterios diagnósticos presentes en el 100% de los casos fueron anemia e Insuficiencia Renal Aguda. La trombocitopenia se presentó sólo en 80% de los mismos. El 60% de los niños manifestó síntomas neurológicos severos y 80% de los niños requirió diálisis.
Palabras claves: Síndrome Urémico Hemolítico, Anemia Microangiopática, Trombocitopenia.
ABSTRACT
The hemolytic uremic syndrome (HUS) described in 1955, is defined as a sudden development of hemolytic microangiophatyc anemia on a previously health person, which is associated to thrombocytopenia and renal failure, with signs and symptoms of multiparenquimatosic insult, especially brain, reins and digestive tube. Ninety percent of children which have HUS, have one diarrheic episode. Most cases are caused by verotoxin releaser E. coli frequently by 0157:H7 group.
The aim of present work was to report HUS D+ in children identifying and analyzing its development in our enviroment through causal germen Identification, mentioning the signs and symptoms , and looking the evolution, complications and prognostic of this pathology. The study was developed during one year at Hospital Materno Infantil Germán Urquidi and the Clínica del Niño from Cochabamba. The work was done by clinical history revision.
Coproculture were negatives for 100%, but copro parasitological studies reported E. histolytica in all, one had chilomastic mesnilii, and other was positive to rotavirus(+). The most frequent alarm signs during prodromic period were fever higher to 39o, leucocytosis. The age was under 2 years old, Diagnostics criterio present along 100% of cases were anemia, and acute renal failure. Thrombocytopenia was in 80% of cases. 60% presented severe neurological symptoms and 80% required dialyses.
Keywords: Uremic Hemolytic Syndrome, micro angiopathic anemia, Thrombocytopenia, Children, Acute renal failure.
INTRODUCCION
A diario vemos en la consulta en áreas de internación pediátrica, niños que cursan con enfermedades diarreicas agudas y crónicas.
En el marco de las políticas de salud actuales, que nos enmarcan dentro de protocolos de acción, no es fácil acceder a solicitar exámenes de laboratorio o apoyo diagnóstico como el coproparasitológico seriado, hemograma, pruebas de función renal, ionograma y en consecuencia, actuamos practicando una medicina no idónea, al tratar las consecuencias de las enfermedades, sin llegar al diagnóstico etiológico, subdiagnosticando patologías asociadas a estas manifestaciones clínicas. Otro problema para realizar exámenes específicos, es la carencia de medios de cultivo adecuados para ciertos gérmenes, de pruebas de diagnóstico por inmunoflorescencia, microscopia electrónica u otros exámenes que son de costo elevado para nuestro medio.
Prueba de esto constituye la patología que nos ocupa, de la cual, en ninguno de los casos se sospechó al momento de su internación; los pacientes ingresaron con otros diagnósticos, tuvieron formas de presentación atípica, o el diagnóstico fue por descarte al presentarse complicaciones en órganos vitales como insuficiencia renal aguda severa u otros.
El Síndrome Urémico Hemolítico (SHU) descrito en 1955, se define como la aparición brusca en una persona previamente sana de una Anemia Hemolítica Microangiopática, asociada con trombocitopenia e insuficiencia renal aguda, con signos y síntomas de agresión multiparenquimatosa, especialmente en tubo digestivo, riñón y encéfalo 4. Esta patología constituye la causa más frecuente de insuficiencia renal aguda (IRA) en el niño. Aunque aproximadamente en el 90 % de los niños el cuadro es precedido por un episodio diarreico (SHU clásico), esta entidad puede ser secundaria a otros cuadros patológicos. Es causado en la mayoría de los casos por cepas de Escherichia coli productoras de verotoxinas (E. coli entero hemorrági-ca, ECEH), la más frecuente es la del serotipo 0157: H7.3
En nuestro medio el SHU en niños es escasamente reportado y no se conocen muchos de los aspectos de éste.
El Objetivo del presente trabajo es realizar una descripción del SHU D+ en niños, identificando y analizando el comportamiento de esta patología en nuestro medio a través de la identificación de los gérmenes causales, mencionando los signos y síntomas de presentación, y el comportamiento en cuanto a evolución, complicaciones y pronóstico de la enfermedad.
MATERIALES Y MÉTODOS
El estudio se desarrolló en el hospital materno infantil Germán Urquidi (HMIGU) y la clínica del Niño en el periodo de un año. Este trabajo es descriptivo, analítico, retrospectivo, longitudinal, y la muestra estuvo constituida por 5 casos, diagnosticados como SHU D(+).
Los datos se recolectaros mediante la revisión de historias clínicas buscando información sobre los siguientes elementos:
1 .Identificación del o de los gérmenes causales, 2.Tratamiento medicamentoso recibido previo a su internación, 3. Signos y síntomas de presentación del cuadro, 4.Comportamiento de esta patología en cuanto a evolución, complicaciones y pronóstico, 5. Porcentaje de pacientes que presentaron anemia hemolítica, y cómo se demostró la presencia de hemólisis, 6. Porcentaje de estos pacientes en los que se demostró trombocitopenia, o si hubo alguna alteración en las pruebas de coagulación, 7.Porcentaje de mortalidad, 8. Porcentaje de pacientes que requirieron diálisis peritoneal, 9.Criterios para iniciar diálisis. l0. Complicaciones mas frecuentes en estos pacientes,11 .En pacientes con insuficiencia renal aguda cuantos presentaron oliguria y alteraciones laboratoriales.
RESULTADOS
En todos los casos estudiados hubo antecedentes de diarrea, en ninguno se pudo demostrar la existencia de Shigella ni E.coli, porque no se tomaron cultivos al inicio de la sintomatología. En 2 pacientes durante el manejo ambulatorio se usaron antibióticos de amplio espectro en forma empírica. Los coprocultivos tomados al ingreso en el hospital en su totalidad resultaron negativos.
Cabe especificar que los 5 pacientes que ingresaron al estudio recibieron tratamiento medico previo a la internación. En ninguno de ellos se realizó coprocultivo o hemo-cultivo antes del inicio del tratamiento.
Solo en 2 casos las deposiciones eran disenteriformes (con sangre y moco) al ingreso de la hospitalización. El único signo de alarma presente en el 80% de los casos fue leucocitosis (mayor a 13.000). y en 60% de los pacientes, fiebre mayor a 39°C.
En el 100% la presencia de amebas fue hallazgo laboratorial, por lo que todos los pacientes fueron medicados con metronidazol.
De los hemocultivos realizados, después de 22 días de internación uno solo reportó positivo a E.coli en catéter central, y Pseudomona aeruginosa en sangre (esta última debido a infección intrahospitalaria).
Los exámenes coproparasitológicos realizados en los pacientes reportaron Entamoeba hystolitica en todos, además, en 1 de ellos se encontró Chilomastix mesnilii, y también en uno Rotavirus (+), detectado por látex.
Todos recibieron previamente a su internación, tratamiento medicamentoso con antiparasitarios (antiamebianos), y además, 2 de ellos fueron tratados con antibióticos de amplio espectro como se ve en la tabla 1.

Tabla Nº 1. Tratamiento medicamentoso previo a internación en pacientes con SHU D+ HMIGU 2004.
Los signos y síntomas de presentación mas frecuentes en el periodo prodrómico comparando con los criterios de alarma para SHU establecidos en otros estudios, se presentan en la tabla 2.
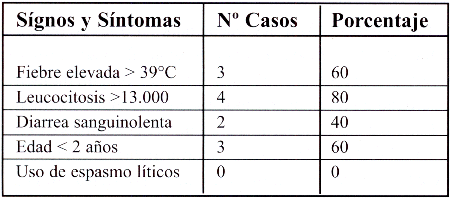
Tabla Nº 2. Signos y síntomas que se presentaron en el periodo prodrómico como signos de alarma (N=5)
El comportamiento de esta patología en cuanto a su evolución fue el siguiente: el tiempo de evolución entre los pródromos y la convalescencia osciló entre 7 y 35 días. No hubo defunciones en el grupo estudiado.
Se presentaron manifestaciones neurológicas severas como desorientación, confusión, convulsión en el 60% de los casos, que junto a la fiebre elevada y leucocitosis hicieron sospechar infecciones del SNC, realizándose punción lumbar con resultados cito químicos normales, descartándose posibilidad de infección.
Los fundamentos para el diagnóstico de SHU D+. se presentan en las siguientes tablas, y los criterios diagnósticos están descritos en la tabla 3.
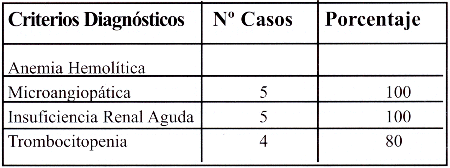
Tabla Nº 3. Criterios de diagnóstico de SHU D+ en niños estudiados. HMIGU año 2004
La Anemia hemolítica e insuficiencia renal aguda estuvieron presentes en 100% de los casos, luego de un promedio de 7- 14 días post cuadro diarreico. 1 de los 5 casos no presentó trombocitopenia. El porcentaje de pacientes en los que se evidenció la presencia de trombocitopenia y alteraciones en las pruebas de coagulación se muestran en la tabla 4.
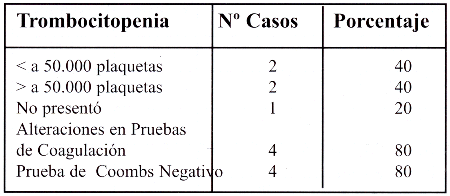
Tabla N° 4. Fundamentos para el Diagnóstico de SHU: Trombocitopenia HMIGU año 2004.
La anemia hemolítica se acompañó de células en casco en sangre periférica y aumento de deshidrogenasa láctica en todos los casos, sin embargo solo hubo reticulocitosis e hiperbilirrubinemia indirecta en 4 de los 5 pacientes.
En los 5 pacientes con anemia hemolítica se presentó esquistocitos y aumento de DHL. y 4 pacientes cursaron con reticulocitos e hiperbilirrubinemia indirecta aumentada.
La oliguria no fue el denominador común que hiciera sospechar insuficiencia renal aguda, pues solo 2 pacientes presentaron alteraciones en la diuresis, el resto eliminó orina por arriba de 1 ml/kp/hora pese a tener valores alterados del BUN. Se hizo uso de Dopamina a dosis renal en ambos pacientes, en bomba de infusión, y furosemida en 3 de los 5 pacientes, pues cursaban con hipertensión arterial e hipervolemia. Presentaron alteraciones en los niveles de urea y creatinina el 100% de los pacientes, aunque con niveles variables.
4 de los 5 pacientes requirieron diálisis peritoneal, el tiempo osciló entre 10 y 35 días. Los criterios para iniciar diálisis fueron los que están descritos en la tabla 5.
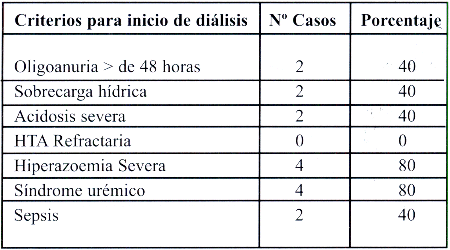
Tabla N° 5. Criterios para inicio de diálisis en pacientes diagnosticados SHU D+. HMIGU 2004.
En los pacientes que presentaron IRA, se encontraron los parámetros laboratoriales alterados según se muestra en la tabla 6.
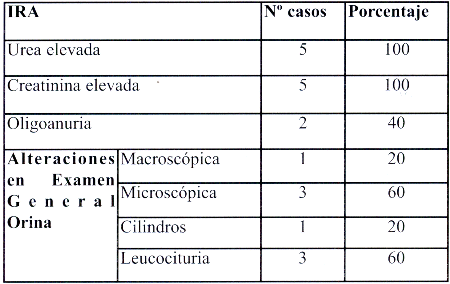
| Tabla Nº 6. Fundamentos para Diagnóstico de SHU D+ Parámetros laboratoriales en pacientes con Insuficiencia Renal Aguda HMIGU 2004 |
Dos de los pacientes sometidos a diálisis peritoneal presentaron como complicación peritonitis bacteriana, lo que requirió el manejo de antibióticos de amplio espectro.
Las complicaciones mas frecuentes que se presentaron en estos pacientes se muestran a continuación en la tabla 7.
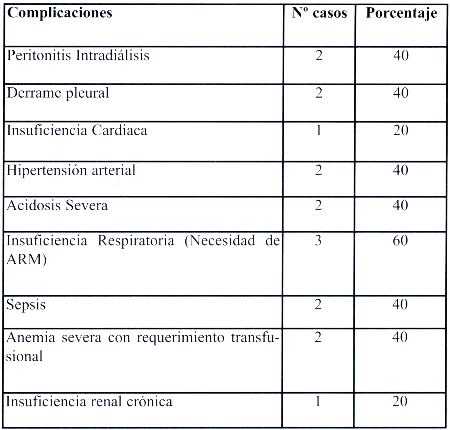
Tabla Nº 7. Complicaciones en pacientes diagnosticados con SHU D+ HMIGU 2004.
DISCUSION
El hallazgo de 5 casos de SHU D+ en niños, con complicaciones severas y requerimiento de diálisis es significativo, y creemos que representa la punta del iceberg reflejando una población de SUH infradiagnosticada; según estadísticas de países con endemia de SUH (Argentina), por cada caso con IRA severa existen 15 casos leves que evolucionan favorablemente sin requerimiento de diálisis
Nos preocupa el hecho de subestimar esta patología en el medio, pues no sospechamos, y muchas veces ni el hemograma, ni las pruebas de función renal forman parte de nuestro screening en la consulta pediátrica ante niños con deposiciones disenteriformes.
Es importante analizar que puede haber formas de presentación atípicas, donde no esta presente la triada, eso se observó en uno de los casos, en el cuál en ningún momento se llegó a presentar trombocitopenia. Es más. solamente 2 de los 5 casos llegaron a presentar deposiciones disenteriformes, 2 de ellos no presentaron fiebre al ingreso, 3 pacientes tuvieron sintomatología neurológica franca, solamente 2 pacientes presentaron oligoanuria y por lo tanto el diagnóstico fue difícil.
Otra observación que nos llama a la reflexión en este trabajo es que en el 100% de los casos se aisló Entamoeba Hystolitica, la cual es mencionada en la literatura como agente excepcional del SUH .
En ninguno de estos pacientes se pudo aislar E.Coli; por que en ninguno de ellos se tomó el correspondiente coprocultivo antes del inicio del tratamiento antibiótico en el manejo ambulatorio, y peor aún, todos ellos recibieron antibiótico terapia en forma empírica; por tanto, los coprocultivos realizados durante la internación resultaron en su totalidad negativos.
Subrayamos las alteraciones neurológicas severas que se presentaron en 3 de estos pacientes, lo cual justifica la pesquisa que se realizó para descartar infecciones del SNC ; ahora bien, al revisar en forma retrospectiva nos damos cuenta que al ser los citoquímicos de LCR normales la única respuesta posible es que se trate de formas de SUH con compromiso neurológico transitorio, sin secuelas.
De la fuente posible de contaminación de alimentos con materia fecal de ganado, uno de los casos estuvo en contacto con abono (heces de vaca), y un segundo caso provenía de una zona lechera. Del resto no pudimos identificar la fuente de contaminación.
CONCLUSIONES
Este trabajo alerta sobre la presencia de SHU en nuestro país, nuestra obligación es descartar su presencia frente a cuadros de diarrea, anemia y falla renal; prevenir la presencia de formas prodrómicas atípicas, y la necesidad de aumentar la vigilancia epidemiológica en cuanto a educación a la población respecto al manejo de alimentos, adecuada cocción de las carnes y disposición de excretas y basuras.
BIBLIOGRAFÍA
1. Betgstein JM, Riley M: Role of plasmingen-activator inhibitor type I in the patogénesis and outcome of the hemolytis-uremic síndrome .N Engl J Med. 327:755,1992.
2. Boyce TG Swerdlow DL.Griffin PM: Escerichia coli 0157:H7 and the haemolytic uremic syndrome. N Engl J Med 333:364,1995.
3. Siegler Rl: The haemolytic uremic syndrome Pediatr Clin North Am 42:1505, 1995
4. Miliwebsky ES.Chinen I.Chillemi G, Baschkier A, Manfredi E y Rivas M: .Síndrome Uremico Hemolitico en Niños de Argentina: Asociación con la infección por Escherichia coli productor de toxina Shiga. Medicina 60:249-252,2000.
5. García Neto V.Santos F. Síndrome Uremico Hemolítico. Nefrologia Pediátrica 2000.27:269-276. [ Links ]














