Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO  uBio
uBio
Share
Revista Boliviana de Química
On-line version ISSN 0250-5460
Rev. Bol. Quim vol.37 no.2 La Paz June 2020
LETTERS
Coronavirus, covid-19, preventing the spreading of viruses is easier than we think;
biosafety protocols, guide for the reopening of the country and for reducing
the risk of reactivation of the spreading
Coronavirus, covid-19, prevenir la propagación de virus es más fácil de lo que se
piensa; protocolos de bioseguridad, guía para la reapertura del país y para la
disminución del riesgo de rebrote del contagio
José A. Bravo, Ph.D.*,§
Natural Product Laboratory, Phytochemistry, Chemical Sciences Department, Organic Chemistry Área,
Instituto de Investigaciones Químicas IIQ, Facultad de Ciencias Puras y Naturales FCPN,
Universidad Mayor de San Andrés UMSA, P.O. Box 303, Calle Andrés Bello s/n,
Ciudad Universitaria Cota Cota, phone +59122792238, La Paz, Bolivia,
*Correspond¡ng author:jabravo@umsa.bo, joseabravo@outlook.com, www.umsa.bo
Received 06 13 2020 Accepted 06 23 2020 Published 06 30 2020
Preface
El hecho de enfermarse o no, después de haber estado expuesto de alguna manera al coronavirus, recae finalmente sobre la fortaleza del sistema inmunológico de los infectados. Alguien que tenga una enfermedad de base, a saber, cáncer, diabetes u otra, es susceptible a una mayor velocidad de desarrollo de la enfermedad viral. Fortalecer el sistema inmunológico mediante la alimentación adecuada, mantenerse activo mediante el deporte o la gimnasia, frenar los malos hábitos para la buena salud son factores determinantes para superar la infección o para garantizar una rápida recuperación de la misma. La aplicación de nuevas conductas sociales preventivas es también una decisión y una responsabilidad personal para evitar la enfermedad, recayendo así, la bioseguridad, sobre la conciencia de cada persona. The fact of getting sick or not, after having been exposed in some way to the coronavirus, ultimately falls on the strength of the immune system of those infected. Someone who has an underlying disease, namely cancer, diabetes or another, is susceptible to a higher rate of development of the viral disease. Strengthening the immune system through proper nutrition, staying active through sports or gymnastics, stopping bad habits for good health
Abstract
Since March the 16th, 2020, Bolivia is under quarantine in order to slow down the coronavirus COVID-19 pandemic viral disease. The attempts to achieve this goal have been diverse and have produced somehow favorable effects. Nonetheless, the end of the contagion is still out of scope. In agreement with the development of the expansión of the viral disease in the world, it currently becomes more real the possibility of adding the character of endemic to the viral pandemic. A date for the formulation of vaccines and antiviral drugs for the different stages of the sickness, remains still uncertain. We have collected information of the development of the virus all over the world, and we have approached the virus from a scientific stand point, characterizing its physicochemical properties from bibliography sources, in order to know how to react face to the infection patterns, particularly in Bolivia. We have noted among people, the lack of knowledge on the virus nature with a consequent misunderstanding of the appropriate social conduct to prevent the viral contagion. Scientific misinformation through the media and social network have provoked social paranoia and mistaken conducís throughout the world. After concluding about the real dimension of the biological threat for the society, we have proposed biosafety protocols for various social environments; we warranty the effectiveness of these conduct advises. This article should provide security for the reopening of the country in the midst of an endemic viral infection, with the consequent return to economic activities without exclusion, education and public health and its recovery to normal levels.
Keywords. Coronavirus, COVID-19, Prevention, Pandemia, Quarantine, Biosafety, Protocols, Reopening, Reactivation, Reducing, Spreading.
Resumen
Desde el 16 de marzo de 2020 Bolivia está en cuarentena para desacelerar la enfermedad viral pandémica del coronavirus COVID-19. Los intentos de lograr este objetivo han sido diversos y han producido efectos de alguna manera favorables. No obstante, el fin del contagio aún está fuera de alcance. De acuerdo con el desarrollo de la expansión de la enfermedad viral en el mundo, actualmente se hace más real la posibilidad de agregar el carácter de endemia a la pandemia viral. Aún no se ha definido una fecha para la formulación de vacunas y medicamentos antivirales para las diferentes etapas de la enfermedad. Hemos recopilado información sobre el desarrollo del virus en todo el mundo, y nos hemos acercado al virus desde un punto de vista científico, caracterizando sus propiedades fisicoquímicas a partir de fuentes bibliográficas, para saber cómo reaccionar frente a los patrones de infección, particularmente en Bolivia. Hemos notado la falta de conocimiento sobre la naturaleza del virus, con el consiguiente malentendido de la conducta social adecuada para prevenir el contagio viral. La falta de información científica a través de los medios de comunicación y de las redes sociales ha provocado paranoia social y conductas erróneas en todo el mundo. Después de concluir sobre la dimensión real de la amenaza biológica para la sociedad, hemos propuesto protocolos de bioseguridad para diversos entornos sociales; garantizamos la efectividad de estos consejos de conducta. Este artículo debería brindar seguridad para la reapertura del país en medio de una infección viral endémica, con el consiguiente retorno a las actividades económicas sin exclusión, educativas y de salud pública y su recuperación hasta sus niveles normales.
Palabras clave. Coronavirus, COVID-19, Prevención, Pandemia, Cuarentena, Bioseguridad, Protocolos, Reapertura, Reducción, Rebrote.
INTRODUCTION
La humanidad se enfrenta a enfermedades infecciosas de origen bacteriano, fúngico, parasitario o viral desde el comienzo de su evolución en la tierra [1]. Lo que queremos decir con eso es que esto no es una novedad en la vida. La ciencia cuenta entre sus principales características, además de la experimentación, la capacidad deductiva y la capacidad predictiva. Herramientas que han sido usadas por siglos, y que resultan veraces cuando la experimentación se ve limitada por las circunstancias. Humanity faces infectious diseases of bacterial, fungal, parasitic or viral origin since the beginning of its evolution on earth [1] . What we mean by that is that this is not a novelty in life. Science has among its main characteristics, in addition to experimentation, deductive capacity andpredictive capacity. Tools that have been used for centuries, and that prove true when experimentation is limited by circumstances.
Fundamentos científicos /Scientific foundations
Coronavirus
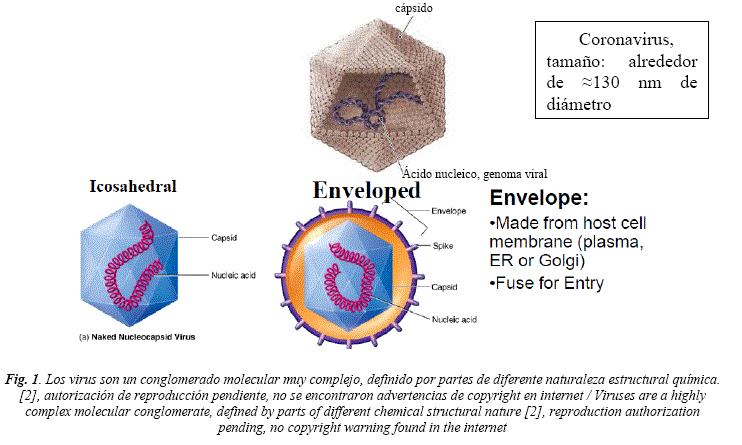
EL CORONAVIRUS, SARS-CoV-2 [2] está compuesto por dos partes estructurales, la CÁPSIDE, o estructura proteica que envuelve y protege a un NÚCLEO, o centro, que está conformado de ácido ribonucleico (ARN) monocatenario, que ARN es el material genético, que le permite reproducirse una vez que ha logrado introducirse en una célula humana. El virus no puede reproducirse fuera de una célula, para el caso, humana. La evidencia acumulada señala al retículo endoplásmico (RE), o a la membrana celular o al citoplasma o al aparato de Golgi, de la célula humana, como cruciales para la replicación y ensamblaje viral [2]. Una vez ingresado en la célula humana huésped, el virus realiza el ensamblaje de la envoltura: envelope, típicamente derivados de porciones de membranas de la célula huésped y glicoproteínas virales que protege al virus núcleo-cápsido y le da operatividad dentro de la célula [2] (ver Fig.1).
THE SARS-CoV-2, CORONAVIRUS [2] is composed of two structural parts, the CAPSID, or protein structure that envelops and protects a NUCLEUS, or center, which is made up of single-stranded ribonucleic acid (RNA), its genetic material, which allows it reproduce once it has managed to enter a human cell. The virus cannot reproduce outside of a human cell. Accumulating evidence points to the endoplasmic reticulum (ER), or the cell membrane or cytoplasm or the Golgi apparatus, of the human cell, as crucial for viral replication and assembly [2]. Once entered into the host human cell, the virus performs the assembly of the envelope: envelope, typically derived from portions of the host cell's membranes and viral glycoproteins that protect the nucleus-capsid and give it operability within the cell [2] (see Fig. 1).
El tiempo de existencia del virus, su medio de subsistencia, sus modos de contagio/ The lifetime of the virus, its means of subsistence, contagión ways
Definamos la existencia de cualquier entidad química o conglomerado molecular, incluido el género humano, como su capacidad de reproducirse o perpetuarse. Como toda entidad química, el virus necesita un medio sintético para existir, vale decir replicarse. Como mencionamos antes, el virus necesita ingresar a una célula humana para depositar su ARN y todas sus partes moleculares que lo acompañan (cápsido, envoltura y bicapa lipídica) para proceder a su reproducción [2]. Toda síntesis molecular contempla reactivos o insumos y productos. Los insumos moleculares para la síntesis viral los provee la célula humana. Sin estos complejos reactivos, la replicación viral es inviable. Fuera del medio adecuado de reproducción (célula humana), el virus durará algunas horas antes de degradarse molecularmente en condiciones de temperatura, radiación y presión ambientales. Las reacciones de degradación, avanzan en cuestión de horas, incluso minutos, e incluyen oxidaciones de tipo fotolítico como por ejemplo la radiación solar [3-5]. La destrucción molecular del virus comienza desde el nivel externo hasta alcanzar el ulterior nivel del ARN. La destrucción de cualquiera o de todos sus niveles moleculares marca la pronta desaparición viral. A pesar de que el coronavirus fue clasificado como un virus transmitido por el aire [1], en realidad pensamos que dicho apelativo se deriva de la especificidad del virus de reproducirse en las vías respiratorias, pulmones, nariz y boca (garganta), y su consecuente detectabilidad en moco, saliva y aerosoles. Lo mismo puede afirmarse de otras enfermedades virales transmitidas por el aire. Si el coronavirus se halla en el aire lo hace mezclado en algún soporte como ser partículas de tierra en suspensión o microgotas de agua en ambientes de elevadísima humedad ambiental, siempre en la proximidad de un individuo infectado. Como otros virus "aéreos" (sarampión, influenza, etc.) su presencia en el aire es debida a su mezcla con gotas de saliva expulsada por el enfermo en estornudos y tos, al igual que en el resfrío y tos comunes, así como en aerosoles (humedad por exhalación vía bucal y nasal, agua catabólica, respiración) [6]. Las hipótesis y algunos experimentos miméticos de atribuir la responsabilidad de la rápida propagación del contagio viral en esta última pandemia a una asociación tipo cluster entre el coronavirus y partículas PM10-2.5 en suspensión aérea [7-9], no toma en cuenta las condiciones de degradación viral debido al medio ambiente (i,e. radiación solar) [3-5] el virus se fotodegrada rápidamente y la concentración del mismo en el estado activo (bicapa, envelope, cápsido y ARN intactos) en tales condiciones es mínima, esto, debido a su imposibilidad de reproducirse en dichos medios de transporte (aire, tierra, agua), el virus solo se reproduce en una célula humana huésped [2] que le proporciona los insumos moleculares necesarios y suficientes para su replicación en todos sus niveles moleculares. De ahí que la movilidad del virus en su estado activo (sin haber sufrido degradación fotolítica u otra) y por tanto con su carga 100% contagiosa (capacidad reproductiva) y que representa una amenaza real de contagio, es a través de un soporte físico sólido en el individuo enfermo (grasa), o líquido en el individuo enfermo (agua de estornudos, tos o aerosoles). La miscibilidad entre la bicapa lipídica (envelope o membrana vírica) del virus (material no polar) y PM (muy polar) es baja. Dada la diferencia en tamaño de 1 a 100 entre el coronavirus y las PM respectivamente, la esfera de PM debería estar rodeada en toda su superficie por el virus (pequeñas esferitas). Esta observación obligaría a la PM a provenir de un centro de contagio muy elevado, cabe la pregunta: ¿Cuál es ese centro de contagio?, si fuera el paciente, éste tendría que estar cubierto de tierra, hecho no observado, ni comprobado, ni reportado. Luego, la siguiente pregunta pertinente es: ¿cómo llegó el virus a juntarse con la PM?, pregunta sin respuesta sustentable. Por lo tanto, la causa principal del alto impacto estadístico letal del virus en Italia, España, Reino Unido y otros países europeos en marzo 2020, se debió probablemente a otros factores, principalmente el contacto epidérmico, en otras palabras, la grasa corporal y/o el agua de la saliva del enfermo (y del aliento o aerosol, donde el agua catabólica es una amenaza menor). Sin embargo, si el virus estuviera puro como sólido en forma de PM (cluster de virus, o sea, partículas de 5um o un poco más de virus asociados) en el suelo de calles de centros poblados considerados epicentros virales, puede volar con el viento y ser respirado, sin embargo, su probabilidad de contagio es baja debido a que posiblemente el virus ya está degradado. Podemos concluir que la movilidad aérea del virus (en mezcla con agua corporal) puede ser considerablemente contagiosa como sugieren algunos autores cuando el sujeto receptor está en al ambiente próximo a un portador y si no se respeta el distanciamiento físico y no se usa mascarilla [10-21]. Estos artículos [10-21] demuestran que el virus está en la saliva y en el moco de la nariz (el virus se mezcla con agua y sale al aire como tos o estornudos, gotas grandes de agua) y en el aerosol (el virus se mezcla con pequeñas gotas de agua que se exhala como parte del catabolismo de la respiración, por nariz y boca). El origen de este medio de contagio es, como el otro medio (contagio epidérmico) el ser humano virulento. Por otro lado, demuestran que el virus solo se desplaza en el aire siendo contenido en agua. Por lo tanto, el virus se propaga por el aire contenido en agua como gotas o aerosoles en las proximidades del enfermo, no es volátil y no se encuentra volando sin agua envolvente en otros ambientes alejados de la fuente original de contagio: el humano virulento. Zhang et al. [10] comentan que los medios de contagio están aún en la incertidumbre. Sin embargo, proponen a la difusión por el aire en aerosol y gotas como el principal medio de expansión viral. Su resultado está basado en estadísticas de contagio sin y con uso de mascarilla (mayor y menor contagio respectivamente) en diferentes escenarios epicéntricos de la enfermedad. Este estudio no menciona que el contagio también se da por otros medios como el contacto epidérmico que es el más probable debido a la liposolubilidad del virus, y que es imposible saber cuál fue la causa real del contagio entre los encuestados. Ningún paciente puede tener certeza absoluta de cómo contrajo coronavirus, ni cuándo, ni dónde. Este estudio, [10], es más bien una comprobación de la eficacia de la mascarilla para reducir la propagación. Leung et al. [11] ponen en evidencia la efectividad del uso de la mascarilla al comprobar una disminución en la detección de coronavirus en pacientes con uso de mascarilla tanto en gotitas como en aerosoles. Tellier [12] resume estudios sobre la transmisión del virus de la influenza por medio de aerosoles, con detecciones en personas y sus entornos inmediatos (salas de emergencias), así como en experimentos en el modelo animal, cobayas y hurones. El resumen pone de manifiesto que los estudios revisados demuestran que el medio de movilidad del virus es el acuoso al estado de areosoles y gotas. Los niveles de detección versan sobre trazas de virus, lo cual significa que el nivel de amenaza viral (o sea de contagio) vía aerosoles es menor al que representa el contacto directo entre portador y receptor, todo esto en un contexto de ausencia de mascarilla y de distancia interpersonal. Algunos detalles ilustrativos son señalados por Pyankov et al. [13] respecto a la presencia de un 63,5% de microorganismos activos (MERS-CoV virus) después de 60 minutos de su detección (en ensayos miméticos de laboratorio) en aerosoles a 24°C y 75% (HR), y de un segundo ensayo a 38°C y 24%(HR) con apenas 4,7 % de microrganismos activos en aerosoles después de 60 minutos [13]. Nuevamente, la constante es la presencia del virus en agua envolvente (aerosol) y a una distancia aproximada de 2 m de la fuente de contagio. Richard y Fouchier [14], en su revisión exponen el caso de las zoonosis de naturaleza viral (influenza subtipos H5, H7 y H9 y virus pandémicos subtipos Hl, H2 y H3) y el enfoque de la transmisión vía aérea. Además, mencionan trabajos de laboratorio sobre la transmisión viral por aerosoles mediante la proximidad entre hurones infectados y hurones sanos a través de una película permeable al aire, pero que define dos ambientes separados físicamente de manera de evitar el contacto directo entre portadores y receptores. Una vez más queda en evidencia la propagación viral moderada del factor de transmisión aérea por aerosol. También se menciona que la persistencia del virus en el aerosol es muy dependiente de las condiciones ambientales como HR, temperatura y radiación, obrando los mismos generalmente en contra de una perpetuación del virus, y disminuyendo así su efectividad contagiosa. Weber y Stilianakis [15] desarrollaron el tema de la transmisión viral aérea en gotitas versus la transmisión por contacto de la influenza, en un cuadro de consideración de los factores ambientales desactivadores del virus. Los resultados de esta investigación señalan que las constantes de la tasa de inactivación diaria difieren en varios órdenes de magnitud: en superficies inanimadas y en aerosoles, las tasas de inactivación diaria son del orden de 1-10, en las manos del orden de 10. El virus de la influenza puede sobrevivir en aerosoles durante varias horas y en las manos durante unos minutos. La dosis infecciosa nasal de influenza A es varios órdenes de magnitud mayor que la dosis infecciosa transmitida por el aire. La ruta aérea es una vía de transmisión potencialmente importante para la influenza en ambientes interiores. Debe reevaluarse la importancia de la transmisión por gotitas. La transmisión por contacto puede estar limitada por la inactivación rápida del virus de la influenza en las manos y es más que la transmisión por el aire que depende de parámetros de comportamiento. Sin embargo, los inóculos potencialmente grandes depositados en el medio ambiente a través de los estornudos y el efecto protector del moco nasal sobre la supervivencia del virus podrían hacer que la transmisión por contacto sea un modo de transmisión clave. O sea, la transmisión epidérmica es mayor que la trasmisión aérea. La revisión de Lewis [16] indica que recientemente se han realizado muchos estudios sobre la transmisibilidad del virus en aerosoles. Sin embargo, también comenta que fuera del laboratorio, es mucho más difícil detectar aerosoles y demostrar que pueden transmitir el virus. En un estudio, investigadores en Wuhan, China, detectaron ARN del SARS-CoV-2 en muestras de aerosol recolectadas en un hospital. Pero la OMS y otros han criticado estudios como este porque solo detectan ARN viral, no virus infecciosos. Todos estos investigadores están luchando por encontrar el virus viable en entornos clínicos.
Uno de los problemas que enfrentan los investigadores al estudiar la viabilidad del virus en aerosoles es la forma en que se recolectan las muestras. Los dispositivos típicos que aspiran muestras de aire dañan la delicada envoltura lipídica de un virus, dice Julian Tang, virólogo de la Universidad de Leicester, Reino Unido. "La envoltura de lípidos se cortará, y luego intentamos cultivar esos virus y obtenemos una recuperación muy, muy baja", dice [16]. Sin embargo, algunos estudios han medido con éxito la viabilidad de las partículas de virus transmitidas por aerosoles. Un equipo de la Dirección de Ciencia y Tecnología del Departamento de Seguridad Nacional de EE. UU. (Washington DC) descubrió que las condiciones ambientales juegan un papel importante en el tiempo que las partículas de virus en aerosoles permanecen viables. El SARS-CoV-2 en aerosoles de saliva simulados perdió el 90% de su viabilidad en 6 minutos de exposición a la luz solar del verano, en comparación con 125 minutos en la oscuridad. Este estudio sugiere que los ambientes interiores pueden ser especialmente riesgosos, porque carecen de luz ultravioleta y porque el virus puede volverse más concentrado que en los espacios al aire libre. Este último hallazgo desalienta fuertemente la política del aislamiento o cuarentena: "quédate en casa", en especial si ya hay algún infectado o pacientes particularmente vulnerables. En el Reino Unido se dice que hay evidencia débil de transmisión de aerosoles en algunas situaciones, pero el grupo recomienda, no obstante, "que las medidas para controlar la transmisión incluyan aquellas que se dirigen a las rutas de aerosoles". Cuando el Reino Unido revisó sus pautas de distanciamiento físico, recomendó a las personas que tomen precauciones adicionales en situaciones en las que no es posible mantenerse a 2 metros de distancia. El consejo incluye recomendaciones para usar una mascarilla y evitar interacciones cara a cara, mala ventilación y hablar o cantar en voz alta [16]. Chia et al. [17] llevaron a cabo la detección de SARS-CoV-2 RNA dentro de ambientes de un hospital albergando pacientes con el virus manifiesto. Sus conclusiones muestran la presencia de RNA de coronavirus en algunas pocas superficies de pocos ambientes. En cuanto a la presencia en el aire, el COVTD-19 fue detectado en dos de tres ambientes examinados. Ng et al., [18] realizaron un análisis del contagio o superación del mismo del personal de salud de un hospital en el tratamiento de un paciente de neumonía por coronavirus. Su discusión versa sobre la protección ofrecida por el uso de mascarilla quirúrgica y la N95 por dicho personal del cual al menos el 85% estuvo expuesto a un posible contagio por vía aérea (aerosoles). Sus resultados muestran que nadie del personal contrajo la enfermedad. Esto indica que, o el contagio por aerosoles no es impactante, o que, si lo es, las mascarillas lo evitaron. No se mencionan datos de personal que no usó la mascarilla. Los estudios sobre aerosoles de origen respiratorio o fecal realizados en un hospital con pacientes de coronavirus por Ding et al. [19], muestran los resultados obtenidos de un total de 107 muestras de superficie, 46 muestras de aire, dos muestras de condensado exhalado y dos muestras de aire expirado dentro y más allá de cuatro salas de aislamiento de tres camas. Las 107 muestras de superficie comprendían 37 de los inodoros, 34 de otras superficies en salas de aislamiento y 36 de otras superficies fuera de las salas de aislamiento en el hospital. Cuatro de estas muestras fueron positivas, a saber, dos manijas de las puertas de las salas, una tapa del asiento del inodoro del baño y una manija de la puerta del baño. Tres fueron débilmente positivos, a saber, un asiento de inodoro de baño, una palanca de grifo de lavabo de baño y una rejilla de escape de techo de baño. De las 46 muestras de aire, una recolectada de un corredor fue débilmente positiva. Las dos muestras de condensado exhalado y las dos muestras de aire exhalado fueron negativas. Los aerosoles de origen fecal en los inodoros de los pacientes contenían la mayor parte del SARS-CoV-2 detectado en el hospital, lo que destaca la importancia de la higiene de superficies y manos para la intervención. Este estudio [19] deja ver que la transmisión viral aérea con potencial contagioso no es necesariamente contundente, como señalan otros autores. Jayaweera et al. [20] realizaron el estudio del ambiente inmediato al individuo virulento (COVTD-19) en cuanto a las longitudes de alcance de aerosoles y gotas en eventos como el estornudo, la tos, el parlamento y la exhalación, con y sin uso de mascarilla, quirúrgica y N95. Entre los numerosos resultados e hipótesis que muestra este enfoque [20], los más relevantes son las figuras 2, 3 y 4, que muestran el alcance de aerosoles y gotas en cada uno de los eventos antes mencionados. La figura 2 muestra el perfil de las trayectorias de gotas y aerosoles de un paciente infectado sin uso de mascarilla en (a) un evento de estornudo con gotas que viajaron hasta 6 m a una velocidad de 50 m / s en solo 0.12 s, la parte superior del caudal corresponde al aerosol y la inferior a las gotas de agua grandes, la mayor concentración según el gráfico en ambos caudales se observa hasta los 2 m de distancia de la fuente, (b) un evento de toser con gotas que viajaron hasta los 3 m a una velocidad de 10 m / s en 0.2 s, la mayor concentración según el gráfico en ambos caudales se observa hasta 1 m de distancia de la fuente y (c) un evento de exhalar con gotas que viajaron durante 1 m a una velocidad de 1 m / s en 1 s, el gráfico no permite distinguir un área de mayor concentración en ambos caudales siendo esta casi constante hasta 1 m de distancia de la fuente. La figura 3 muestra de perfil y de frente (a lo largo y a lo ancho), las trayectorias de gotitas y aerosoles de un paciente infectado en caso de tos con diferentes mascarillas y respiradores usados (a) sin mascarilla o respirador (b) con mascarilla quirúrgica (c) con respirador N95 (d) con respirador elastomérico reutilizable. En los 3 casos (b, c, d), el caudal de gotitas y de aerosoles disminuye a un 50% o más (grosso modo) en relación a los caudales emitidos sin mascarilla (a). El filtrado va mejorando en b) respecto a la ausencia de filtro, en c) respecto de d) y el mejor filtrado es en d). La figura 4, muestra vistas de perfil y de frente de las trayectorias de gotitas y aerosoles inhalados por un huésped susceptible con diferentes mascarillas y respiradores usados en caso de tos por un paciente infectado (que en ningún caso viste mascarilla) situado a 1 m de distancia, (a) sin mascarilla o respirador (b) con mascarilla quirúrgica (c) con respirador N95 (d) con respirador elastomérico reutilizable. Los gráficos muestran el mismo caudal acuoso tanto en aerosol como en gotitas para los cuatro casos, como es obvio. En el caso a), sin mascarilla, se ha determinado el mismo impacto sobre el sujeto susceptible por pate del aerosol como de las gotitas, en el caso b), con mascarilla quirúrgica, el impacto de ambos caudales está en la relación 2:3 (aerosol vs, gotitas) pero la magnitud total baja en un 50%, grosso modo, en el caso c), con respirador N95, la magnitud sigue siendo del 50% (grosso modo) pero la relación de impacto de los caudales es de 4:1 (aerosol vs. gotitas), lo propio puede decirse del caso d), respirador elastomérico. Dicho gráfico muestra que la probabilidad de contagio disminuye sustancialmente por el uso de mascarilla por parte del paciente susceptible (sano) en presencia de un portador viral a un metro de distancia [20]. Cabe recalcar que estos gráficos muestran el impacto de aerosoles y gotitas y no es una medición de la presencia del virus y menos una apreciación cuantitativa del riesgo de contagio, ver figura 2. Finalmente, podemos afirmar después de esta breve pero variada investigación bibliográfica sobre el potencial de contagio de la forma aérea de transmisión del coronavirus y de otros virus de trasmisión aérea (aerosol y gotitas), que aún no está plenamente y sin ambigüedad alguna determinado o cuantificado el potencial de contagio a través del aire. Sin embargo, coronavirus fue detectado en diversos ambientes, más allá del ambiente inmediato (hasta 6 m) del paciente, aunque no está probado que esa detección es causante de nuevas infecciones, esto fuera del modelo experimental de laboratorio, o sea en la vida real y no mimética, tal cual lo resumen Ong et al. [21], que mencionan que los coronavirus han sido implicados en brotes nosocomiales con contaminación ambiental como vía de transmisión. De manera similar, se ha informado la transmisión nosocomial del síndrome respiratorio agudo severo coronavirus 2 (SARS-CoV-2). Sin embargo, el modo de transmisión y el grado de la contaminación son desconocidos.
El virus es una nanopartícula de tamaño considerable, los viriones son partículas esféricas con un diámetro promedio de aproximadamente 0,125 micrones, medido con microscopio electrónico de barrido [22,23] y un peso molecular elevadísimo Una sola de sus cadenas glicoproteícas (espigas o spikes) del envelope está alrededor de 60000 Daltons (Da) [24], de hecho, aún no se ha logrado calcular o medir el peso molecular de los virus. Este hecho la hace una partícula no volátil en condiciones ambientales de presión y temperatura. El punto de ebullición está en proporción directa al peso molecular. Por lo tanto, el estado de agregación del virus es el estado sólido, y no líquido y menos gaseoso, por lo tanto, a temperatura ambiente no tiene punto de ebullición, y su punto de fusión también es probablemente muy elevado, muy por encima de la temperatura ambiente, el coronavirus no es volátil. Como ejemplo contrastante, tenemos que las sustancias volátiles como el agua (18 Da), alcoholes de bajo peso molecular (46 Da a. etílico), monoterpenos (aceites esenciales), feromonas, etc., son sustancias de peso molecular comparativamente muy bajo. Let's define the existence of any chemical entity or molecular conglomérate, including the human race, as its ability to reproduce or perpetuate itself. Like any chemical entity, the virus needs a synthetic medium to exist, that is, to replícate. As we mentioned before, the virus needs to enter a human cell to deposit its RNA and all its molecular parts that accompany it (capsid, envelope and lipid bilayer) in order to reproduce [2]. All molecular synthesis includes reagents or inputs and producís. The molecular inputs for viral synthesis are provided by the human cell. Without these reactive complexes, viral replication is unviable. Outside of the proper reproductive environment (human cell), the virus will last a few hours before molecularly degrading under environmental conditions. Degradation reactions progress in a matter of hours, even minutes, and include photolytic oxidations such as solar radiation [3-5]. The molecular destruction of the virus starts from the external level to the subsequent level of RNA. The destruction of any or all of its molecular levels marks the early viral disappearance. Although the coronavirus was classified as an airborne virus [1], we actually think that this classification is an assumption derived from the specificity of the virus to reproduce in the respiratory tract (including nose and mouth [throat]), and its consequent detectability in mucus, saliva and aerosols. The same can be said for other airborne viral diseases. If the coronavirus is in the air, it does so mixed in a médium such as suspended soil particles (dust mixed with the virus fat) or microdroplets of water in environments with extremely high humidity. Like other "aerial" viruses (measles, influenza, etc.), its presence in the air is due to its mixture with drops of saliva expelled by the patient in sneezes and coughs, as well as in the common cold and cough diseases, as well as in aerosols (moisture by exhalation via the mouth and nose, catabolic water, respiration) [6]. The hypotheses and some mimetic experiments of attributing the responsibility for the rapid spread of viral contagion in this latest pandemic to a cluster-type association between the coronavirus and PM10-2.5 particles in air suspension [7-9], do not take into account the conditions of viral degradation due to the environment (i,e. solar radiation) [3-5]. The virus is rapidly photodegraded and its concentration in the active state (bilayer, envelope, capsid and intact RNA) under such conditions is minimal, this due to its inability to reproduce in these means of transport (air, land, water), the virus only reproduces in a host human cell [2]. The cell provides the virus with the necessary and sufficient molecular inputs for viral replication at all molecular levéis. Henee, the mobility oft he virus in its active state (without having suffered degradation by the environmental (mainly photolytic) and therefore with its 100% contagious load (reproductive capacity) and that represents a real threat of contagion, is through a solid physical support in the sick individual (fat), or liquid in the sick individual (water from sneezes, coughs or sprays). The miscibility between the fat bilayer of the virus (non-polar material) and PM (very polar) is low. Given the difference in size of 1 to 100 between coronavirus and PM respectively, the PM sphere should be surrounded over its entire surface by small virus spheres. This observation would force the PM to come from a very high contagion center, the question arises: What is this contagion center? If it were the patient, it would have to be covered with dirt, a fact not observed, nor verified, neither reported. Then, the next pertinent question is: how did the virus come to join the PM?, question with no sustainable answer. Therefore, the main cause of the high statistical lethal impact of the virus in Italy, Spain, the United Kingdom and other European countries in March 2020, was probably due to other causes, mainly epidermal contact, in other words, body fat and / or water from the saliva of the patient (and from breath or aerosol). However, if the virus were pure as a solid in the form of PM (virus cluster, that is, 5 um particles more or less, of associated viruses) on the ground of streets in populated centers considered viral epicenters, it could fly with the wind and being breathed in, however, its probability of contagion is low because the virus is possibly already degraded. We can conclude that the air mobility of the virus (in mixture with body water) can be considerably contagious as suggested by some authors when the recipient is in the environment close to a carrier and if the distance of 2 m is not respected and a mask is not worn [10-21]. These articles [10-21] demonstrate that the virus is in the saliva and mucus of the nose (the virus mixes with water and comes out into the air as coughs or sneezes, large drops of water) and in the aerosol (the virus it is mixed with small drops of water that is exhaled as part of the catabolism of breath, through the nose and mouth). The origin of this contagion medium is, like the other medium (epidermal contagion), the virulent human being. On the other hand, they show that the virus only travels in the air being contained in water. Therefore, the virus only spreads through the air contained in water as drops or aerosols in the vicinity of the patient, it is not volatile and it is not found flying without enveloping water in other environments far from the original source of contagion: the virulent human. Zhang et al. [10] comment that the means of contagion are still uncertain. However, they propose diffusion through the air in aerosol and droplets as the main means of viral expansion. Its result is based on statistics of contagion without and with use of a mask (higher and lower contagion respectively) in different epicenter scenarios of the disease. This study does not mention that contagion also occurs by other means such as epidermal contact, which is the most likely due to the liposolubility of the virus, and that it is impossible to know what was the real cause of contagión among those surveyed. No patient can be absolutely certain of how they contracted coronavirus, or when, or where. This study, [10], is more a test of the mask's effectiveness in reducing spread. Leung et al. [11] show the effectiveness of the use of the mask by verifying a decrease in the detection of coronavirus in patients with the use of a mask in both droplets and aerosols. Tellier [12] summarizes studies on the transmission of influenza virus by means of aerosols, with detections in people and their immediate surroundings (emergency rooms), as well as in experiments in the animal model, guinea pigs and ferrets. The summary shows that the studies reviewed show that the virus's mobility medium is aqueous in the state of areosols and droplets. The detection levels are based on traces of viruses, which means that the level of viral threat (that is, contagion) via aerosols is lower than that represented by direct contact between the carrier and the recipient, all this in a context of the absence of a mask and unrespecting interpersonal distance. Some illustrative details are pointed out by Pyankov et al. [13] regarding the presence of' 63.5% of active microorganisms (MERS-CoV virus) after 60 minutes of their detection (in laboratory mimetic tests) in aerosols at 24 ° C and 75% (RH), and from a second test at 38 ° C and 24% (RH) with only 4.7% active microorganisms in aerosols after 60 minutes [13]. Again, the constant is the presence of the virus in enveloping water (aerosol) and at a distance of approximately 2 m from the source of infection. Richard and Fouchier [14], in their review, present the case of zoonoses of a viral nature (influenza subtypes H5, H7 and H9 and pandemic viruses subtypes H1, H2 and H3) and the airway transmission approach. In addition, they mention laboratory work on viral transmission by aerosols through the proximity between infected ferrets and healthy ferrets through an air-permeable film, but which defines two physically separated environments in order to avoid direct contact between carriers and receptors. Once again, the moderate viral spreading of the aerosol airborne transmission factor is evident. It is also mentioned that the persistence of the virus in the aerosol is highly dependent on environmental conditions such as RH, temperature and radiation, generally acting against a perpetuation of the virus, and thus reducing its contagious effectiveness. Weber and Stilianakis [15] developed the topic of airborne viral transmission in droplets versus contact transmission of influenza, in a table of consideration of the inactivating environmental factors of the virus. The results of this research indícate that the constants of the daily inactivation rate differ by several orders of magnitude: on inanimate surfaces and in aerosols, the daily inactivation rates are of the order of 1-10, in the hands of the order of 10. The influenza virus can survive in aerosols for several hours and on hands for a few minutes. The nasal infectious dose of influenza A is several orders of magnitude higher than the airborne infectious dose. The air route is a potentially important route of transmission for influenza indoors. The importance of droplet transmission should be reassessed. Contact transmission may be limited by the rapid inactivation of the influenza virus on the hands and it is more than airborne transmission that is dependent on behavioral parameters. However, the potentially large inoculums deposited in the environment through sneezing and the protective effect of nasal mucus on virus survival could make contact transmission a key mode of transmission. In other words, epidermal transmission is greater than air transmission. Lewis's review [16] indicates that many studies have recently been conducted on the transmissibility of the virus in aerosols. However, she also comments that outside the laboratory, it is much more difficult to detect aerosols and show that they can transmit the virus. In one study, researchers in Wuhan, China, detected SARS-CoV-2 RNA in aerosol samples collected from a hospital. But the WHO and others have criticized studies like this because they only detect viral RNA, not infectious viruses. All of these researchers are struggling to find viable virus in clinical settings.
One of the problems researchers face when studying the viability of the virus in aerosols is the way in which samples are collected. Typical devices that aspírate air samples damage the delicate lipid envelope of a virus, says Julian Tang, a virologist at the University of Leicester, UK. "The lipid envelope will be cut, and then we try to grow those viruses and we get a very, very low recovery, " he says [16].
However, some studies have successfully measured the viability of aerosol-borne virus particles. A team from the US Department of Homeland Security Science and Technology Directorate (Washington DC) found that environmental conditions play an important role in how long virus particles in aerosols remain viable. SARS-CoV-2 in simulated saliva aerosols lost 90% of its viability in 6 minutes of exposure to summer sunlight, compared to 125 minutes in the dark. This study suggests that indoor environments can be especially risky because they lack ultraviolet light and because the virus can become more concentrated than in outdoor spaces. This latest finding strongly discourages the policy of isolation or quarantine: "stay home", especially if there are already infected and particularly vulnerable patients living together. In the UK there is said to be weak evidence of aerosol transmission in some situations, but the group recommends nonetheless "that measures to control transmission include those targeting aerosol routes". When the UK revised its social distancing guidelines, it advised people to take extra precautions in situations where it is not possible to stay within 2 meters of distance. The advice includes recommendations for wearing a mask and avoiding face-to-face interactions, poor ventilation, and loud talking or singing [16]. Chia et al. [17] carried out the detection of SARS-CoV-2 RNA within a hospital setting harboring patients with the overt virus. Their conclusions show the presence of coronavirus RNA on a few surfaces from few environments. Regarding the presence in the air, COVID-19 was detected in two of three environments examined. Ng et al., [18] conducted an analysis of the contagion or overcoming of it in the health personnel of a hospital in the treatment of a patient with coronavirus pneumonía. Their discussion is about the protection offered by the use of a surgical mask and the N95 by such personnel of which at least 85% were exposed to a possible contagion by air (aerosols). Their results show that none of the staff contracted the disease. This indicates that either the spread by aerosols is not shocking, or that, if it is, the masks prevented it. No details of personnel who did not use the mask are mentioned. Studies on aerosols of respiratory or faecal origin conducted in a hospital with coronavirus patients by Ding et al. [19], show the results obtained from a total of 107 surface samples, 46 air samples, two exhaled condensate samples, and two expired air samples within and beyond four three-bed isolation rooms. The 107 surface samples comprised 37 from toilets, 34 from other surfaces in isolation rooms, and 36 from other surfaces outside of isolation rooms in the hospital. Four of these samples were positive, namely two room door handles, one bathroom toilet seat cover, and one bathroom door handle. Three were weakly positive, namely a bathroom toilet seat, a bathroom sink faucet lever, and a bathroom ceiling exhaust grill. Of the 46 air samples, one collected from a corridor was weakly positive. The two exhaled condensate samples and the two exhaled air samples were negative. Aerosols of fecal origin in patients' toilets contained most of the SARS-CoV-2 detected in the hospital, highlighting the importance of hand and surface hygiene for the intervention. This study [19] shows that airborne viral transmission with contagious potential is not necessarily strong, as other authors point out. Jayaweera et al. [20] carried out the study of the immediate environment of the virulent individual (COVID-19) regarding the lengths of the aerosol and droplet reach in events such as sneezing, coughing, speech and exhalation, with and without the use of a mask, surgical and N95. Among the numerous results and hypotheses shown by this approach [20], the most relevant are Figures 2, 3 and 4, which show the range of aerosols and droplets in each of the aforementioned events. Figure 2 shows the profile of the droplet and aerosol trajectories of an infected patient without the use of a mask, in (a) a sneeze event with droplets traveling up to 6 m at a speed of 50 m / s in just 0.12 s, the upper flow rate corresponds to the aerosol and the lower one to large drops of water, the highest concentration according to the graph in both flows is observed up to 2 m away from the source, (b) an event of coughing with drops that traveled to the 3 m at a velocity of 10 m / s in 0.2 s, the highest concentration according to the graph in both flows is observed up to 1 m away from the source and (c) an event of exhaling with drops that traveled for 1 m at a velocity of 1 m / s in 1 s, the graph does not allow to distinguish an area of higher concentration in both flows, this being almost constant up to 1 m away from the source. Figure 3 shows in profile and from the front (length and width), the trajectories of droplets and aerosols of an infected patient in case of cough with different masks and respirators used: (a) without a mask or respirator (b) with a mask (c) with N95 respirator (d) with reusable elastomeric respirator. In the 3 cases of wearing mask (b, c, d), the flow rate of droplets and aerosols decreases to 50% or more (roughly) in relation to the flow rates emitted without a mask (a). The filtering improves in b) with respect to the absence of filter, in c) with respect to d) and the best filtering is in d). Figure 4 shows profile and front views of the trajectories of droplets and aerosols inhaled by a susceptible host with different masks and respirators used in case of cough by an infected patient (who in no case wears a mask) located 1 m from distance, (a) without mask or respirator (b) with surgical mask (c) with N95 respirator (d) with reusable elastomeric respirator. The graphs show the same aqueous flow rate from the infected in both, aerosol and droplets for all four cases, as is obvious. In case a), without a mask, the same impact on the susceptible subject has been determined by the aerosol spray as by the droplets, in case b), with a surgical mask, the impact of both flows is in the ratio 2: 3 (aerosol vs, droplets) but the total magnitude drops by 50%, roughly, in case c), with N95 respirator, the magnitude is still 50% (roughly) but the impact ratio of the flows is 4: 1 (aerosol vs. droplets), the same can be said of case d), elastomeric respirator. This graph shows that the probability of contagion is substantially reduced by the use of a mask by the susceptible (healthy) patient in the presence of a viral carrier at a distance of one meter [20]. It should be noted that these graphs show the impact of aerosols and droplets and are not a measurement of he presence of t he virus and less a quantitative assessment of the risk of contagión, see figure 3. Finally, we can affirm after this brief but varied bibliographic investigation on the contagión potential of the airborne form of transmission of the coronavirus and other airborne viruses (aerosol and droplets), that the potential of contagipn through the air of the coronavirus has not yet been fully and unambiguously determined or quantified. However, coronavirus was detected in various environments, beyond the immediate environment (up to 6 m) of the patient, although it has not been proven that this detection causes new infections, this, outside of the experimental laboratory model, that is, in real life and not mimetic, as summarized by Ong et al. [21], who mentioned that coronaviruses have been implicated in nosocomial outbreaks with environmental contamination as a route of transmission. Similarly, nosocomial transmission of severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2) has been reported. However, the mode of transmission and the degree of contamination are unknown.
The virus is a nanoparticle of considerable size, virions are spherical particles with an average diameter of approximately 0.125 microns, measured with a scanning electron microscope [22,23] and a very high molecular weight. Only one of its glycoprotein chains (spikes or spikes) of the envelope is around 60,000 Daltons (Da) [24], in fact, it has not yet been possible to calculate or measure the molecular weight of viruses. This fact makes it a non-volatile particle under ambient conditions of pressure and temperature. The boiling point is in direct proportion to the molecular weight. Therefore, the state of aggregation of the virus is the solid state, and not liquid and less gaseous, therefore, at room temperature it has no boiling point, and its melting point is also probably very high, well above room temperature, the coronavirus is not volatile. As a contrasting example, we have that volatile substances such as water (18 Da), low molecular weight alcohols (46 Da, Ethanol), monoterpenes (essential oils), pheromones, etc., are substances of comparatively very low molecular weight.
La movilidad del virus / The mobility of the virus
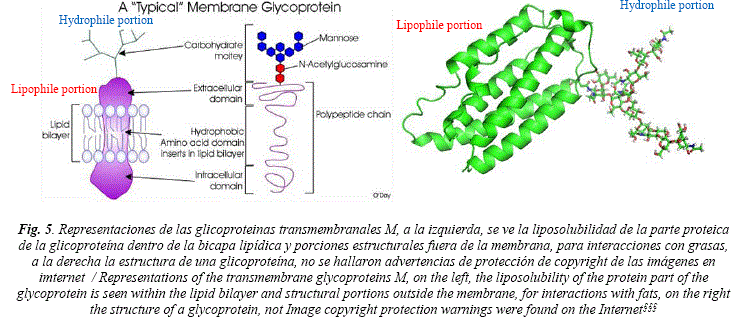
Es importante establecer cómo se desplaza el virus. El virus viene forrado por un envelope o bicapa formada por fosfolípidos (fosfátidos de glicerina y fosfátidos esfingolípidos), también llamada membrana vírica, unidas a estas capas se hallan glicoproteínas (proteínas transmembranales, proteínas M y S)*, que lo protegen y le dan entre otras propiedades, su lipofilicidad e hidrofilicidad [2]. El virus gracias a su bicapa tiene miscibilidad en soportes no polares o grasosos y también en medios acuosos y se mezcla bien con las grasas que cubren al cuerpo humano y también con su saliva, moco y aerosol.
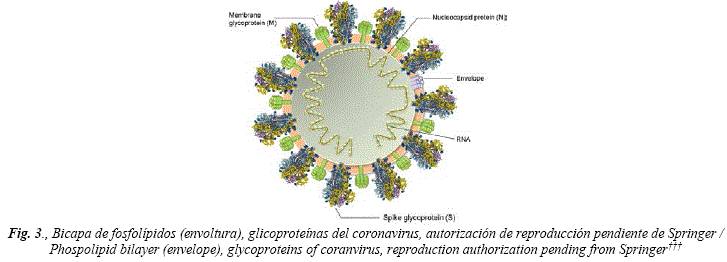
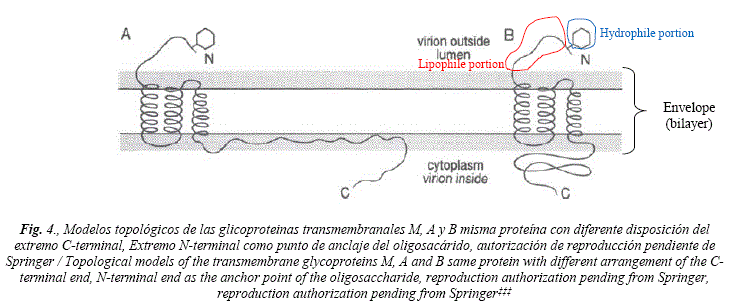
Las grasas producidas por las gandulas sebáceas de la piel son principalmente: triglicéridos (~41%), esteres de cera (~26%), escualeno (~12%), y ácidos grasos libres (~16%)† El virus por su bicapa que presenta simultáneamente propiedades lipofílicas y hidrofilicas, se mezcla muy bien con otras partículas que posean las mismas cualidades, esto es gotas de agua y grasa corporal. Cada partícula de coronavirus es muy bien solvatada (rodeada) por grasas de la piel o por agua en la saliva, moco o aerosoles en boca y nariz. La bicapa de fosfolípidos, contiene proteínas transmembranales, proteínas superficiales S‡ y proteínas de membrana M§. La glicoproteína S (de Surface), o spike, es una glicoproteína grande que posee una hidrofobia (lipofília) general y un perfil de hidropatía‡ (ver figura 3). La glicoproteína de membrana M es una proteína muy hidrófoba (lipófila). Contiene 44-51% de los aminoácidos hidrófobos que están concentrados en la parte NH2-terminal de la molécula (Fig. 4). Las glicoproteínas son obtenidas por el virus del interior de la célula humana donde se fabrican y cumplen una serie de funciones importantes en el cuerpo humano, que incluyen proporcionar apoyo estructural, lubricación, ayudar con el sistema inmunológico y tienen un papel en todas las demás funciones biológicas estudiadas hasta ahora. Las moléculas se producen en abundancia en las células del cuerpo y se han estudiado intensamente durante algún tiempo. En pocas palabras, una glicoproteína es una cadena de proteína con una molécula de azúcar (glicano) unida**.
Las proteínas son moléculas grandes y complejas que consisten en una combinación de veinte aminoácidos, el componente básico de las proteínas. Cuando la hebra es lineal y consta de una cadena de 20 a 30 aminoácidos, la hebra se denomina polipéptido. La secuencia específica de los aminoácidos es fundamental para la función del polipéptido. El cuerpo utiliza las proteínas para replicar el ADN, reparar los músculos, transportar materia celular dentro del cuerpo y ayudar con las funciones metabólicas.
Los glicanos son un grupo de moléculas que se denominan más apropiadamente sacáridos e incluyen azúcares, almidones y celulosa. Dentro de este grupo se encuentran los oligosacáridos que contienen azúcares simples como azúcares de frutas o fructosa. Los glicanos, como las proteínas, realizan muchas funciones biológicamente importantes diferentes.
Cuando una cadena polipeptídica se le ha unido a una molécula de sacárido, la molécula combinada se convierte en una glicoproteína. La unión se realiza de forma covalente, lo que significa que los átomos individuales comparten electrones en un enlace químico. El componente sacárido de la glicoproteína puede variar desde menos del uno por ciento hasta el 80% del peso molecular. Ver figura 5. Como conclusión, diremos que gracias a su bicapa (envelope) que posee glicoproteínas, el virus tiene la capacidad de mezclarse en suficiencia tanto con grasas como con agua.
Es así que el principal medio de transporte del virus es el cuerpo humano. La persona contagiada es la movilidad del virus, como medio de contagio, además de llevarlo en la grasa de la epidermis, el virus se halla en el aire próximo al enfermo (menos de 1 metro de distancia) dentro de microgotas de agua proveniente de la saliva del contagiado cuando éste tose o estornuda (al igual que otros virus como el sarampión o la influenza), y también en el aerosol o exhalación de la respiración. La asociación con partículas de materia (PM) en suspensión aérea, si se diera (el virus graso difícilmente se mezcla con una partícula inorgánica), no es el principal medio de contagio. Los virus no se hallan en el aire pues no son sustancias volátiles y las asociaciones con soportes como gotas o PM no permanece en suspensión aérea prolongada y éstas caen por gravedad. El ingreso viral a la célula huésped principalmente células endoteliales [22] es factible justamente por su bicapa y sus glicoproteínas. Los virus tienen especificidad, en cuanto a su blanco biológico, diseñada por su carga genética. It is important to establish how the virus travels. The virus is lined by an envelope or bilayer formed by phospholipids (glycerin phosphatides and sphingolipid phosphatides), also called viral membrane, attached to these layers are glycoproteins (transmembrane proteins, M and S proteins)††, which protect it and give it between other properties, its lipophilicity and hydrophilicity [2]. Thanks to its bilayer, the virus has miscibility in non-polar or greasy supports and also in aqueous media and mixes well with the fats that cover the human body and also with its saliva, mucus and aerosol. The fats produced by the sebaceous cells in the skin are mainly: triglycerides (~ 41%), wax esters (~ 26%), squalene (~ 12%), and free fatty acids (~ 16%)†. Due to the virus' bilayer, which simultaneously presents lipophilic and hydrophilic properties, it mixes very well with other particles that have the same qualities, that is, drops of water and body fat. Each coronavirus particle is very well solvated (surrounded) by fats from the skin or by water in saliva, mucus or aerosols in the mouth and nose. The phospholipid bilayer contains transmembrane proteins, surface proteins S‡‡ and membrane proteins M§§. The S (Surface) glycoprotein, or spike, is a large glycoprotein that possesses general hydrophobicity (lipophilicity) and a hydropathy profile‡‡ (see Figure 3). Membrane glycoprotein M is a highly hydrophobic (lipophilic) protein. It contains 44-51% of the hydrophobic amino acids that are concentrated in the NH2-terminal part of the molecule (Fig. 4). Glycoproteins are obtained by viruses from inside the human cell where they are manufactured and serve a number of important functions in the human body, including structural support, lubrication, assistance with the immune system, and play a role in all other functions. biological studies so far. A glycoprotein is a protein with a sugar (glycan) molecule attached into it***. Proteins are natural polymers having a combination of monomers of twenty amino acids, the building block of proteins. When the thread is linear and formed by 20 to 30 amino acids, it is called a peptide. The specific sequence of amino acids designs the function of the peptide. The body uses proteins to replícate DNA, repair muscles, transport cellular matter within the body, and help with metabolic functions.
Glycans are a group of molecules called saccharides including sugars, starches, and cellulose. Within this group are oligosaccharides that contain simple sugars such as fruit sugars or fructose. Glycans, like proteins, perform many different biologically important functions.
When a peptide is attached to a saccharide, the combined molecule becomes a glycoprotein. Bonding is covalent. The saccharide component of the glycoprotein can range from less than one percent to 80% of the molecular weight. See figure 5. As conclusion, we will say that thanks to its bilayer (envelope) that has glycoproteins, the virus has the ability to mix adequately with both fats and water.
Thus, the main means of transport of the virus is the human body. The infected person is the mobility of the virus, as a means of contagion, in addition to carrying it in the fat of the epidermis, the virus is found in the air close to the patient (less than 1 meter away) within microdroplets of water from the saliva of the infected person when he coughs or sneezes (like other viruses such as measles or influenza), and also in the aerosol or exhalation of the breath. The association with particles of matter (PM) in air suspension, if it occurs (the fatty virus hardly mixes with an inorganic particle), is not the main means of contagion. Viruses are not found in the air as they are not volatile substances and associations with supports such as droplets or PM do not remain in prolonged air suspension and they fall by gravity. Viral entry into the host cell, mainly endothelial cells [22], is feasible precisely because of their bilayer and glycoproteins. Viruses have specificity, in terms of their biological target, designed by their genetic load.
La elevada cinética del coronavirus, y sus consecuencias sobre la alta tasa de contagio y la alta letalidad en humanos / The high kinetics of the coronavirus, and its consequences on the high contagion rote and high lethality in humans
Coronavirus es un conglomerado molecular orgánico [2], por ende, el enfoque sobre su reactividad debe ser el de la química orgánica. La naturaleza genética de coronavirus hace posible todo proceso biosintético durante su multiplicación al interior de la célula. Dicho proceso biosintético es hiperquinético para el caso el coronavirus, más que para otro virus, y de ahí su elevada tasa de reproducción. Las consecuencias de este fenómeno son una elevada tasa de contagio, por una parte, que eleva el número de enfermos de manera muy rápida, y, el aumento de la letalidad humana por otra. Una deducción lógica es que cuando la velocidad de replicación viral es muy superior a la velocidad de aparición de anticuerpos generados en el organismo, se da un descontrol de la enfermedad, y el proceso sufre un crecimiento exponencial de la población viral en las células. El carácter reproductivo hiperquinético de coronavirus hace imposible su control y deriva en la muerte tan rápida del paciente que los tratamientos médicos no pueden evitarla, esto en personas de edad con una enfermedad de base, en la mayoría de los casos.
La capacidad de contagio del infectado está en función de la concentración total viral en su cuerpo (carga viral). A mayor concentración viral, mayor capacidad de contagio por contacto epidérmico y aéreo. Por ello, los pacientes con alto riesgo de provocar un contagio (etapa avanzada de la enfermedad) deben ser aislados. Cualquier contacto epidérmico o aéreo con el paciente puede provocar el contagio. Otra deducción es que, así como una elevada capacidad de contagio viene dada por una elevada concentración del virus en el cuerpo del infectado, una baja concentración del mismo (dado un control inmunológico del virus, que es cuando la velocidad de producción de anticuerpos es superior a la velocidad de replicación del virus) presenta un menor riesgo de contagio. Los portadores asintomáticos, cuyo cuerpo no presenta la reacción alérgica del moco o la hipotermia característica de la infección (dado un control inmunológico del virus), exhiben una concentración viral muy baja, hecho que los hace menos peligrosos en la propagación del virus****.
Una vez que el virus ingresa a la nariz o la boca, el organismo, como mecanismo de defensa contra el exógeno, aumenta la secreción del líquido salival y catarral y comienza lo que se llama "un resfrío". Aparte de la excesiva secreción de líquidos como defensa contra el virus, las células plasmáticas del cuerpo humano producen interferones (anticuerpos antivirales que son proteínas unidas a azucares) que, en el caso de virus ya conocidos por el organismo, interactúan (se mezclan con partes miscibles en proteína del virus, u otras partes virales más afínes a los carbohidratos) y realizan una acción fisicoquímica de interferencia en el ciclo reproductivo del virus dentro de la célula [25]. Para finalizar esta discusión, resumimos que el alto índice de contagio y la alta letalidad en el ser humano por coronavirus se deben al concepto químico de concentración. Las altas concentraciones se derivan de la alta cinética de las reacciones químicas del virus (así como las altas cinéticas provienen de altas concentraciones) ****. Coronavirus is an organic molecular conglomérate [2], therefore, the focus on its reactivity should be that of organic chemistry. The genetic nature of coronavirus makes any biosynthetic process possible during its multiplication within the cell. This biosynthetic process is hyperkinetic for the coronavirus, more than for other viruses, and hence its high reproduction rate. The consequences of this phenomenon are a high rate of contagion, on the one hand, which raises the number of patients very quickly, and the increase in human fatality on the other. A logical deduction is that when the rate of viral replication is much higher than the rate of appearance of antibodies generated in the body, the disease is out of control, and the process undergoes an exponential growth of the viral population in the cells. The hyperkinetic reproductive nature of coronavirus makes its control impossible and results in the death of the patient so rapid that medical treatments cannot prevent it, this in elderly people with an underlying disease, in most cases.
The contagion capacity of the infected person is a function of the total viral concentration in his body (viral load). The higher the viral concentration, the greater the contagion capacity through epidermal and air contact. Therefore, patients at high risk of causing infection (advanced stage of the disease) should be isolated. Any epidermal or air contact with the patient can cause contagion. Another deduction is that, just as a high contagion capacity is given by a high concentration of the virus in the body of the infected person, a low concentration of it (given an immunological control of the virus, which is when the rate of antibody production is higher at the rate of replication of the virus) presents a lower risk of contagion. Asymptomatic carriers, whose body does not present the allergic mucus reaction or hypothermia characteristic of the infection (given an immune control of the virus), exhibit a very low viral concentration, a fací that makes them less dangerous in the spread of the virus****.
Once the virus enters the nose or mouth, the body, as a defense mechanism against the exogenous, increases the secretion of salivary and catarrhal fluid and begins what is called "a cold. " Apart from the excessive secretion of fluids as a defense against the virus, the plasma cells of the human body produce interferons (antiviral antibodies that are proteins bound to sugars) that, in the case of viruses already known to the body, Ínteract (mix with parts miscible in virus protein, or other viral parts more related to carbohydrates) and perform a physicochemical action of interference in the reproductive eyele of the virus within the cell [25]. To end this discussion, we summarize that the high rate of contagion and the high fatality in humans due to coronavirus are due to the chemical concept of concentration. High concentrations are derived from the high kinetics of virus chemical reactions (just as high kinetics come from high concentrations)****.
Sobre un consenso de las formas de contagio del coronavirus / About a consensus on the ways of contagion of coronavirus
A estas alturas del desarrollo de la pandemia, así como pandemias pasadas similares de otros virus de transmisión aérea, los investigadores aún no han coincidido sobre todos los modos posibles de transmisión, ni sobre la mayor o menor probabilidad de contagio de cada medio, siendo, sin embargo, el contacto humano piel a piel (grasa, siempre y cuando la dermis en contacto con el virus luego tenga contacto con las membranas mucosas del cuerpo, nariz y boca), y la transmisión aérea, o sea medio líquido salival, nasal y de aerosol (en un contexto de proximidad interpersonal y sin protección de barbijo), los dos más notorios. Se atribuye una poca probabilidad de contagio al contacto epidérmico con superficies previamente tocadas por una persona portadora del virus [26]. Sobre este punto nosotros acotamos que el medio de movilidad del virus es la grasa corporal dejada por el portador viral sobre superficies. Las mejores superficies para recibir el virus son las metálicas finamente pulidas o las plásticas pues ambos tipos ofrecen un alto número de puntos de contacto, muy adecuadas para la mezcla con grasa humana que contiene el virus disuelto. A propósito, vale la pena mencionar que los guantes de latex transportan grasa humana en su superficie externa, por lo tanto, no son una protección contra el virus, si se usan recurrentemente sin ser renovados o lavados cada vez que tocan superficies o a contagiados, por el contrario, son un medio de contagio. Su uso quirúrgico sí se justifica. Recomendamos el uso guantes de lana de origen animal en vez de guantes de materiales sintéticos polímeros. La baja probabilidad de transmisión tocando superficies es la misma esgrimida respecto a la asociación del virus con PM, vale decir la imposibilidad del virus de reproducirse de manera extra celular sumada a la radiación electromagnética de la luz solar. Por lo tanto, la permanencia prolongada en espacios sociales cerrados y sin renovación de aire de elevada concentración de personas conlleva un riesgo medio de contagio, debido al alto contacto con superficies compartidas por muchas personas, por ejemplo, un comedor colectivo u oficinas con muchos muebles y personas en poco espacio disponible, además de la falta de ventilación que puede aumentar la concentración de aerosoles con posible contaminación viral (como los tres ejemplos de Seúl Corea del Sur [26,27]. Para un resumen sobre la transmisión por aire, el lector deberá dirigirse a la revisión bibliográfica realizada en el presente artículo y sus conclusiones [10-21]. Un factor importante sobre la transmisión del virus es que acciones que pueden ser inofensivas como hablar y respirar producen partículas respiratorias que pueden dispersarse a lo largo de las corrientes de aire y potencialmente infectar a las personas cercanas al portador [20,26]. Hasta ahora, las autoridades sanitarias han identificado el contacto de las personas con microgotas respiratorias como una posibilidad de transmisión de COVTD-19. Estas pueden pasar de una persona a otra si caen en los ojos, la nariz o la boca [20,26], El contagio es por cercanía entre personas, una es la portadora y la otra la receptora, y el contagio sucede cuando hay mezcla de grasas debido al contacto epidérmico y posterior contacto con las vías respiratorias del receptor (grasa epidérmica del rostro o de las manos, alta probabilidad de contagio, el virus se encuentra activo). La interlocución a menos un metro de distancia (no hay contacto epidérmico) sin uso de máscara facial por parte de ambas personas, es también un contagio por cercanía entre personas [20]. En tal caso la saliva salida de la boca y nariz del portador cuando habla, tose o estornuda contiene el virus (el virus se encuentra activo) y puede llegar al rostro o manos del otro, y, si la persona recibió la saliva del otro en las manos o en la cara, por tacto manual el virus es transferido por la grasa desde la cara o manos a la boca o nariz, el contagio ha sido consumado [20,26]. At this point in the development of the pandemic, as well as similar past pandemics of other airborne viruses, researchers have not yet agreed on all possible modes of transmission, nor on the greater or lesser probability of contagion from each medium, being, however, human skin-to-skin contad (fat, as long as the dermis in contad with the virus then comes into contad with the mucous membranes of the body, nose and mouth), and airborne transmission, that is, salivary, nasal and of aerosol (in a context of interpersonal proximity and without mask protection), the two most notorious. A low probability of contagion is attributed to epidermal contad with surfaces previously touched by a person carrying the virus [26]. On this point we limit that the means of mobility of the virus is the body fat left by the viral carrier on surfaces. The best surfaces to receive the virus are the finely polished metallic or plástic ones, as both types offer a high number of contact points, very suitable for mixing with human fat that contains the dissolved virus. By the way, it is worth mentioning that latex gloves carry human fat on their external surface, therefore, they are not a protection against the virus, if they are used repeatedly without being renewed or washed every time they touch surfaces or are infected, for on the contrary, they are a means of contagión. Its surgical use is justified. We recommend the use of wool gloves of animal origin instead of synthetic polymer gloves. The low probability of transmission by touching surfaces is the same wielded with respect to the association of the virus with PM, that is, the inability of the virus to reproduce in an extra cellular way added to the electromagnetic radiation of sunlight. Therefore, prolonged stay in closed social spaces without air renewal with a high concentration of people carnes a medium risk of contagion, due to the high contact with sur faces shared by many people, for example, a collective dining room or offices with many furniture and people in limited space, in addition to the lack of ventilation that can increase the concentration of aerosols with possible viral contamination (such as the three examples from Seoul South Korea [26,27]. For a summary on airborne transmission, the reader should refer to the bibliographic review carried out in this article and its conclusions [10-21]. An important factor about the transmission of the virus is that actions that can be harmless such as speaking and breathing produce respiratory particles that can be dispersed throughout the air currents and potentially infecí those close to the bearer. [20,26] Until now, health authorities have identified the contad of people with respiratory droplets as a possibility of transmission of COVID-19. These can pass from one person to another if they fall in the eyes, no se or mouth [20,26]. The contagion is due to closeness between people, one is the carrier and the other the recipient, and contagion occurs due to epidermal contact and subsequent contact with the recipient's respiratory tract (epidermal fat from the face or hands, high probability of contagion, the virus is active). Interlocution at a distance of less than one meter (there is no epidermal contact) without the use of a face mask by both people is also contagion due to closeness between people [20]. In this case, the saliva coming out of the mouth and nose of the carrier when he speaks, coughs or sneezes contains the virus (the virus is active) and can reach the face or hands of the other, and, if the person received the saliva of the other in hands or face, by manual touch the virus is transferred by fat from the face or hands to the mouth or nose, the contagion has been consummated [20,26]
BIOSAFETY PROTOCOLS AS A PROMPT COUNTRY'S REOPENING MEANS AND FOR REDUCING THE RISK OF THE REACTIVATION OF SPREADING
Los protocolos de bioseguridad como medios de reapertura inmediata del país y para la reducción del riesgo de rebrote de la enfermedad
Prevenir es mejor que curar. En la introducción del presente artículo se han expuesto las bases científicas sobre el coronavirus y su modo de acción. La parte remarcable de dicha exposición es el establecimiento claro y con respaldo (fundamentos físicoquímicos desplegados precedentemente en la introducción y datos bibliográficos) de los modos de contagio. Con dicho conocimiento en mano, es factible establecer normas de conducta personal y social de carácter preventivo para frenar el contagio y por ende bajar la tasa de letalidad. El propósito de la presente revisión es educativo, preparar a la gente con información científica y veraz para el retorno a actividades en épocas de endemia viral. Significa que la existencia del virus no debería detener un país, al menos no al punto de socavar las bases de la sociedad misma, tendencia comprobada por la contracción económica sostenida que sufre actualmente Bolivia, debido a las cuarentenas y actual paranoia social generada por la mala información sobre el coronavirus. Como consecuencia del presente estudio es posible sugerir la discontinuación de las cuarentenas masivas, manteniendo solo la cuarentena de personas contagiadas. Se sugiere una campaña educativa de prevención, que, si se toma a conciencia sin distinción de edad, condición económica, social o cultural por parte de la población boliviana, urbana y rural, permitiría el achatamiento de la curva de infección y en cuestión de meses mejorar la salud pública. Con la contención de la epidemia de coronavirus la reactivación socio-económica es el siguiente paso consecutivo, ya que toda actividad social retomará lentamente su devenir habitual tal como lo conocíamos antes del impacto de la pandemia en nuestro país. Los autores contribuyen con este artículo a encontrar las mejores condiciones de prevención y control para la vida en endemia viral. Preventing is better than healing. In the introduction to this article, the scientific bases on the coronavirus and its mode of action have been exposed. The remarkable part of this exposition is the clear and supported establishment (physicochemical foundations deployed previously in the introduction) of the modes of contagion. With this knowledge in hand, it is feasible to establish preventive rules of personal and social conduct to stop contagion and therefore lower the fatality rate. The purpose of this review is educational, preparing people with scientific and truthful information to return to activities in times of viral endemicity. It means that the existence of the virus should not stop a country, at least not to the point of undermining the foundations of society itselfi a trend proven by the sustained economic contraction that Bolivia is currently suffering, due to quarantines and current social paranoia generated by the bad information about the coronavirus. As a consequence of this study, it is possible to suggest the discontinuation of mass quarantines, maintaining only the quarantine of infected people. An educational prevention campaign is suggested, which, if taken consciously without distinction of age, economic, social or cultural condition by the Bolivian population, urban and rural, would allow the flattening of the infection curve and in a matter of months improve public health. With the containment of the coronavirus epidemic, the socio-economic reactivation is the next consecutive step, since all social activity will slowly return to its usual evolution as we knew it befare the impact of the pandemic in our country. The authors contribute with this article to find the best prevention and control conditions for life in viral endemicity.
PROTOCOLOS DE BIOSEGURIDAD /BIOSAFETY PROTOCOLS
Bioseguridad personal / Personal biosafety
Este es indudablemente el protocolo más importante para la prevención de la infección viral. La buena salud de la colectividad (la extinción de la propagación viral) depende de la buena salud de sus miembros.
El tiempo medio calculado de incubación de coronavirus una vez llegado a boca y nariz es de 5 días [28,29], podría ser más corto o más largo (hasta 14 días). Si no se procede a una intensa limpieza bucal y nasal en 5 días, la permanencia del virus en el cuerpo hacia estadios ulteriores de su reproducción (de la infección) es irreversible. Se recomienda la triple ALianza (AL+AL+AL o 3XAL) de higiene personal: Higiene ManuAL, higiene BucAL e higiene NasAL.
Acciones: 1. Ducha diaria, con shampooing del cabello. 2. Ropa limpia. 3. Uso de máscara facial (barbijo) para cubrir la boca en toda interlocución. Debe ser lavado o reemplazado por uno nuevo con frecuencia. En casa, en la oficina o en la calle, la máscara facial se usa para la interlocución colocado sobre la boca. Las PM/virus en suspensión aérea, pueden adherirse a la tela de la máscara facial y eventualmente filtrarlas, pero el aire en su casi totalidad no es portador del virus y no es una fuente de infección en espacios abiertos o ventilados y sin congestión humana, o ambientes sin portadores sintomáticos. 4. En casa, en la oficina o en la calle, evitar el contacto epidérmico entre personas y practicar la interlocución a un mínimo de dos metros de distancia y con máscara facial sobre la boca. 5. En casa o en la oficina, aplicar la triple ALianza de higiene (3XAL) practicar el lavado de manos con jabón, de la boca con dentífrico y de las fosas nasales con agua tibia con frecuencia, diariamente (al menos 5 veces por día). 6. En la calle, ante la imposibilidad de aplicar la 3XAL, lavarse las manos con alcohol con frecuencia en particular después de tocar superficies (puertas, chapas, teclados de cajeros, otros), usar máscara facial sobre la boca para interlocutorios y Mentisan® (preparado galénico en lanolina y vaselina [grasas excipientes] de trementina, alcanfor y mentol, tres productos extraídos de fuentes naturales de poderosa acción antiviral comprobada como se reporta a continuación) en el interior de las fosas nasales. Trementina ("espíritu de o aceite de trementina"), es un líquido obtenido por destilación por arrastre de vapor de la resina de la madera ciertos árboles vivos, v.g. los pinos [30]. Los componentes mayoritarios y principios activos antivirales son los monoterpenos (-)-α-pineno y el (-)-β-pineno [31], ver Fig. 2. Alcanfor es el aceite esencial del árbol de Madagascar llamado ravintsara (Cinnamomum camphora quimiotipo cineol) de propiedades antivirales [32], cuyo principal componente es el monoterpeno 1,8-cineol (eucalyptol, presente en abundancia también en las hojas del eucalipto [Eucalyptus globulus]) cuyo componente mayoritario es el monoterpeno 1,8-cineol (eucalyptol) su principio activo antiviral [33], ver Fig. 2. Mentol es el componente mayoritario del aceite esencial de muchas especies de menta, (Menta arvensis, M. piperita, [34] entre otras) y posee propiedades antivirales [35]. Ver Fig. 2. 7. Sea consciente de los síntomas (no necesariamente fiebre) en su nariz y garganta, esta es una percepción personal que puede salvarle la vida. Debe estar atento a la forma en que se siente con la nariz y la garganta. Ante la mínima sensación de moco y rinitis en la nariz o dolor de garganta (picazón) probablemente se deba a la presencia de un virus. La acción inmediata a tomar es enjuagar boca y nariz, repetidamente, luego la aplicación de Mentisan® dentro de la nariz y con el dedo directamente en la garganta. 8. Prohibición absoluta de usar antihistamínicos frente a la aparición de gripe nasal. Estas sustancias detienen el flujo nasal que es una reacción natural del organismo para expulsar el cuerpo del exógeno (el virus) con el fin de eliminarlo por fluidos acuosos (similar a la diarrea), y detener esta reacción alérgica (el moco) mediante el uso de antihistamínicos (antigripales) es permitir que el virus permanezca más tiempo al comienzo del tracto respiratorio (nariz, boca y garganta) aumentando el riesgo de empeorar. Lo que se debe aplicar en lugar de antihistamínicos es la 3XAL. 9. Si los primeros síntomas descritos en el punto 7 persisten después de los lavados, proceder a vaporización directa a la nariz, primero una fosa nasal y luego la otra con vapores de orégano, Origanum vulgare, en hojas secas (usar un termo Dewar doméstico con una cucharada de orégano y agua hirviendo hasta casi el tope, [dejar algo de espacio vacío por encima de la superficie de agua para que fluya el vapor], absorber el vapor con la nariz pegada a la boca del termo por 5 minutos por cada fosa nasal, tapando la otra). Una vez terminada la sesión de 10 minutos, agacharse y expulsar toda la sustancia líquida de cada fosa nasal con vigor. Esta práctica es una extracción por arrastre de vapor de agua de los aceites esenciales del orégano que tienen propiedades antivirales [36]. Esta sesión dos o tres veces al día dejará la nariz sin moco, o sea sin virus. Repetir la terapia cuantas veces sea necesario. Su efecto benéfico se nota no solo en las fosas nasales, sino también en la garganta.
This is undoubtedly the most important protocol for the prevention of viral infection. The good health of the community (the extinction of the viral spread) depends on the good health of its members.
The calculated mean incubation time for coronavirus once it reaches the mouth and nose is 5 days or more (even 14 days) [28,29], it could be shorter. If an intense oral and nasal cleaning is not carried out in 5 days, the permanence of the virus in the body towards later stages of its reproduction (of the infection) is irreversible. The triple ALliance (AL + AL + AL or 3XAL) of personal hygiene is recommended: ManuAL Hygiene, OrALl Hygiene and NasAL Hygiene.
Actions: 1. Daily shower, with hair shampooing. 2. Clean clothes. 3. Use of a facial mask (chinstrap) to cover the mouth during all interlocution. It should be washed or replaced with a new one frequently At home, in the office or on the street, the face mask is used for dialogue placed over the mouth. PM / viruses in air suspension can adhere to the fabric of the face mask and eventually filter them, but almost all the air does not carry the virus and is not a source of infection in open or ventilated spaces and without human congestion, or environments without symptomatic carriers. 4. At home, in the office or on the street, avoid skin contact between people and practice speaking at a mínimum of two meters away and with a face mask over the mouth. 5. At home or in the office, apply the Triple Hygiene Alliance (3XAL), practice washing hands with soap, mouth with toothpaste and nasal passages with warm water frequently, daily (at least 5 times a day). 6. In the street, when it is impossible to apply 3XAL, wash hands with alcohol frequently, especially after touching surfaces (doors, plates, ATM keyboards, others), use a face mask over the mouth for interlocutors and Mentisan® (Galenic preparation in lanolin and vaseline [excipient fats] of turpentine, camphor and menthol, three producís extracted from natural sources with powerful antiviral action proven as shown below) inside the nostrils._ Turpentine ("spirit of or oil of turpentine"), is a liquid obtained by steam distillation of the resin of the wood of certain living trees, e.g. the pines [30]. The main components and active antiviral principies are the monoterpenes (-)-α-pinene and (-)-β-pinene [31], see Fig. 6. Camphor is the essential oil of the Madagascar tree called ravintsara (Cinnamomum camphor a chemotype cineol) with antiviral properties [32], whose main component is the monoterpene 1,8-cineole (eucalyptol, also present in abundance in the leaves of the eucalyptus [Eucalyptus globulus]) whose main component is the monoterpene 1,8-cineole (eucalyptol) its antiviral active principie [33], see Fig. 6. Menthol is the major component of the essential oil of many mint species (Menta arvensis, M. piperita, [34] among others) and has antiviral properties [35]. See Fig. 6. 7. Be aware of the symptoms (not necessarily fever) in your nose and throat, this is a personal perception that can save your Ufe. You need to be mindful of the way your nose and throat feel. At the slightest sensation of mucus and rhinitis in the nose or sore throat (itching) it is probably due to the presence of a virus. The immediate action to take is to rinse the mouth and nose, repeatedly, then the application of Mentisan® inside the nose and with the finger directly on the throat. 8. Absolute prohibition of using antihistamines against the appearance of nasal flu. These substances stop the nasal discharge which is a natural reaction of the body to expel the exogenous body (the virus) in order to elimínate it through watery fluids (similar to diarrhea), and stop this allergic reaction (mucus) by using of antihistamines (antitussives) is to allow the virus to remain longer in the beginning of the respiratory tract (nose, mouth and throat) increasing the risk of getting worse. What should be applied instead of antihistamines is 3XAL. 9. lf the first symptoms described in point 7 persist after washing, spray directly into the nose, first one nostril and then the other with vapors of oregano, Origanum vulgare, in dry leaves (use a domestic Dewar thermos with a tablespoon of orégano and boiling water almost to the top, [leave some empty space above the water surface for the steam to flow], soak up the steam with your nose close to the mouth of the thermos for 5 minutes for each nostril, covering the other). After the 10-minute session is over, squat down and force all the liquid substance out of each nostril. This practice is a water vapor entrainment of essential oils from oregano that have antiviral properties [36]. This session two or three times a day will leave the nose without mucus, that is, without viruses. Repeat the therapy as many times as necessary. Its beneficial effect is noticeable not only in the nostrils, but also in the throat.
Bioseguridad en un colegio primario y secundario (5 a 18 años de edad) / Biosafety in a primary and secondary school (5 to 18 years old)
Dadas las contradicciones enunciadas por diversas fuentes sobre el retorno a aulas, de que la propagación de coronavirus es al menos 6 veces menos drástica en niños de edad escolar primaria, estudio realizado en Barcelona, España [37], tendencia que fue también observada en Francia con resultados de tasas de infección similares [38], que afirma que los niños no son buenos transmisores del virus ni entre ellos ni hacia profesores, o que por el contrario, las cargas virales de los niños pueden ser altas††††, y tomando este último como el peor de los escenarios, las clases presenciales pueden ser retomadas bajo la estricta observación del "protocolo de bioseguridad" expuesto en el presente artículo.
Los estudiantes de secundaria (hasta los 18 años de edad) también presentan una tasa de contagio mucho menor que los adultos, y no representan una amenaza si se congregan en su claustro académico [39]. Las excepciones a una eventual convocatoria masiva a clases presenciales en los colegios son: a) estudiantes con inmunodepresión, el estado inmunodeprimido es un factor de riesgo potencial para adquirir enfermedades altamente contagiosas (coronavirus). Niños y adolescentes con una pobre función inmunológica o con medicamentos inmunosupresores deben ser cautelosos; b) estudiantes con desnutrición diagnosticada, están en riesgo de contraer infecciones debido a su pobre inmunidad corporal; c) estudiantes con comorbilidades médicas específicas aumentan el riesgo de infección por coronavirus. Niños y adolescentes con enfermedades cardíacas (principalmente cardiopatías congénitas) y enfermedades respiratorias (asma bronquial, bronquiectasias) o trastornos hematológicos, como anemia, leucemia, etc. son vulnerables a la infección por coronavirus; d) estudiantes faltos de higiene, deben ser excluidos de clases; e) estudiantes que no conocen las medidas de bioseguridad para asistir a clases. Los estudiantes desde muy tierna edad deben ser instruidos en casa y en el colegio sobre las normas de comportamiento colectivo. Enseñarles que la proximidad corpórea, si no es evitable (los niños suelen ser juguetones, hablan alto y se expresan sin restricciones) debe hacerse con mascarilla facial evitando besos y toques en la cara (en especial nariz y boca). Para párvulos se debe redoblar la supervisión por un adulto (profesor(a) y asistentes) [39]. Las gotas de estornudos, tos o locutorios (saliva) contienen partículas de coronavirus si el origen de las mismas es un portador [39,40].
Given the contradictions enunciated by various sources regarding the return to classrooms, that the spread of coronavirus is at least 6 times less drastic in children of primary school age, a study carried out in Barcelona, Spain [37], a trend that was also observed in France with results of similar infection rates [38], stating that children are not good transmitters of the virus neither among themselves nor towards teachers, or that on the contrary, the viral loads of children can be high, and taking the latter as the worst case scenario, face-to-face classes can be resumed under strict observation of the "biosafety protocol" set out in this article.
High school students (up to 18 years of age) also have a much lower infection rate than adults, and do not pose a threat if they congregate in their academic faculty [39]. The exceptions to a possible massive cali to face-to-face classes in schools are: a) students with immunosuppression, the immunosuppressed state is apotential risk factor for acquiring highly contagious diseases (coronavirus). Children and adolescents with poor immune function or with immunosuppressive drugs should be cautious; b) students with diagnosed malnutrition are at risk of contracting infections due to their poor body immimity; c) Students with specific medical comorbidities increase the risk of coronavirus infection. Children and adolescents with heart diseases (mainly congenital heart disease) and respiratory diseases (bronchial asthma, bronchiectasis) or hematological disorders, such as anemia, leukemia, etc. are vulnerable to coronavirus infection; d) unhygienic students should be excluded from classes; e) students who do not know the biosecurity measures to attend classes. Students from a very young age should be instructed at home and at school about the norms of collective behavior. Teach them that bodily proximity, if it is not avoidable (children are usually playful, speak loudly and express themselves without restrictions) should be done with a face mask avoiding kisses and touches on the face (especially nose and mouth). For toddlers, supervision by an adult (teacher and assistants) should be redoubled [39]. Drops from sneezes, coughs, or parrots (saliva) contain coronavirus particles if the source is a carrier [39,40].
Normas de conducta para colegios /Rules of behavior for schools
La primera norma para todo usuario del colegio (estudiante, docente, administrativo, padre/madre/tutor) es la aplicación del protocolo de bioseguridad personal previamente enunciado en el presente artículo. El mismo deberá aplicarse tanto en aulas como en laboratorios y talleres.
Acciones: 1. Si el estudiante o alguien en su entorno familiar (padre o madre, hermano, empleada del hogar, etc.) soporta alguna enfermedad respiratoria (resfrío, gripe), no venga al colegio, se le contactará vía internet para que pueda cubrir el material desarrollado en clases en su ausencia. 2. Si el estudiante está sano (sin resfrío, sin gripe) debe asistir a clases según instructivo que será emitido por dirección oportunamente. 3. De la vestimenta del alumno: uniforme del colegio, de aula o deportivo según corresponda, una chamarra extra impermeable que va sobre el uniforme, o en su defecto chamarra de invierno, zapatos deportivos (tenis) siempre, con ambos uniformes, guantes de lana, mascarilla facial limpia (máscara facial), lentes protectores de plástico de buena transparencia, para ser usados en clases y en los patios (lentes de sol, no recomendados para aulas, pero sí apropiados para los patios). Si el alumno usa lentes ópticos, es suficiente (para niños de kínder hasta 6o de primaria, en vez de máscara facial y lentes, usar máscara-pantalla que cubre la cara completamente, el máscara facial o máscara-pantalla es obligatorio cuando se habla con algún interlocutor a menos de 1 metro de distancia). 4. Una latita de Mentisan® en pomada, para uso personal, a ser aplicado en fosas nasales con alta frecuencia durante la permanencia diaria en el colegio. 5. Un alcohol en gel, no en forma líquida, por su carácter inflamable, a ser aplicado en manos y cara con alta frecuencia durante la permanencia diaria en el colegio. 6. Reglas de movilidad y de permanencia en el colegio: a) el ingreso al colegio se realizará solo por entrada peatonal bajo vigilancia y control del personal; el ingreso es uno por uno manteniendo distancia prudencial. Para dar fluidez al proceso, se recomiendan dos puestos de ingreso y control, b) en la puerta de ingreso se realizará una desinfección de cada alumno o padre o de cualquier otro visitante, se limpiará zapatos mediante batea y manos mediante aspersor, con agua y con jabón o alcohol etílico, c) en la puerta se tomará la temperatura de todos mediante termómetro infrarrojo, dirigido a la frente o muñeca, la temperatura aceptable es de 35° a 37°C, por encima de ese rango, la persona tiene fiebre, por tanto, será despachada a su casa, d) en la puerta se controlará el protocolo de vestimenta, la máscara facial (o máscara), lentes, el alcohol en gel y el Mentisan® en pomada, persona que incumpla con alguno de los requisitos del protocolo de vestimenta no ingresará al establecimiento, e) quedan canceladas todas las formaciones de alumnos y horas cívicas en los patios, como el juramento semanal a la bandera y canto del himno al colegio, cada alumno se dirigirá a su aula sin quedarse en el patio, f) se establecerán dos periodos de descanso (recreos), todo alumno solo podrá hacer uso de un solo periodo de descanso, debiendo permanecer en clases en el otro periodo, que será usado por otros alumnos, esto con el fin de disminuir el aforo de alumnos en los patios durante los recesos, g) el aforo de alumnos en aulas será disminuido a la mitad, significaría que, en un curso de 30 inscritos, solo habrá 15 presentes cada día, con el objeto de establecer el distanciamiento físico. Esto significaría que el estudiante asistiría a clases presenciales día por medio, y el día de ausencia en aulas se compensará con el uso de plataformas virtuales administradas por el colegio y sus docentes, h) el uso de máscara facial, guantes y lentes o máscara es permanente y obligatorio mientras el alumno está en el colegio (aulas y recreos). Los infractores serán separados de la clase y se comunicará a su padre, madre o tutor. Se pueden sacar en clases de gimnasia al aire libre, a criterio del docente, i) la aplicación de Mentisan® en pomada en la nariz y en la garganta (si es necesario), debe ser frecuente durante la permanencia en el colegio. El uso de Mentisan® es personal, cada alumno debe tener el suyo propio y evitar invitar o pedir prestado, tampoco debe prestarse o pedir prestado ningún otro material de escritorio o prenda personal como celular o ropa, j) la máscara facial debe estar limpio, puede ser el mismo ya usado el día anterior, pero lavado en casa con agua y jabón. Los lentes también hay que lavarlos con agua y con jabón o, sino, desinfectarlos con alcohol en casa, diariamente, k) los alumnos y docentes deben respetar el distanciamiento corporal, en clases y en los patios durante los recreos. La compra de alimentos en el kiosco se hará haciendo cola sin aglomeración. Toda conversación debe hacerse con la máscara facial sobre la boca y con los anteojos puestos, a una distancia prudencial. l) los docentes dictarán su clase a más de dos metros del alumno más cercano en el aula, y con Mentisan® aplicado en las fosas nasales. La supervisión de los trabajos de los alumnos de primaria en pupitre, por parte del profesor, debe ser con máscara facial sobre la boca y Mentisan® en las fosas nasales, m) toda interacción corporal como apretones de manos, abrazos y besos queda prohibida entre alumnos, entre profesores, y entre profesores y alumnos. 7. Reglas de Limpieza en el colegio: todas las aulas y demás ambientes cerrados del colegio serán desinfectados a diario, mediante el barrido, desempolvado y fumigado con los líquidos apropiados (soluciones acuosas jabonosas).

Actions: 1. If the student or someone in his or her family environment (father or mother, brother, housekeeper, etc.) suffers from a respiratory illness (cold, flu), do not come to school, they will be contacted via the internet so that they can cover the material developed in classes in her/his absence. 2. If the student is healthy (no cold, no flu) she/he must attend classes according to instructions that will be issued by the students' office in a timely manner. 3. About the student's clothing: school, classroom or sports uniform as appropriate, an extra waterproof jacket that goes over the uniform, or failing that, a winter jacket, sports shoes (sneakers) always, with both uniforms, wool gloves, clean face mask, plastic protective glasses of good transparency, to be used in classes and in the patios (sunglasses, not recommended for classrooms, but appropriate for patios). If the student wears optical glasses, it is enough (for children from kindergarten to 6th grade, instead of a mask and glasses, use a mask-screen that covers the face completely, the mask or mask-screen is mandatory when talking with someone interlocutor less than 1 meter away). See above for a picture. 4. A pot of Mentisan® ointment, for personal use, to be applied in the nostrils with high frequency during the daily stay at school. 5. An alcohol gel, not in liquid form, due to its flammable nature, to be applied to the hands and face with high frequency during the daily stay at school. 6. Rules of mobility and permanence in the school: a) the entrance to the school will be made only by pedestrian entrance under the supervision and control of the staff; the income is one by one maintaining a reasonable distance. To give fluidity to the process, two entry and control positions are recommended. b) At the entrance door, each student or parent or any other visitor will be disinfected. Shoes will be cleaned with a pan and hands with a sprinkler, with water and with soap or ethyl alcohol, c) At the door, everyone's temperature will be taken by means of an infrared thermometer, directed to the forehead or wrist, the acceptable temperature is 35 ° to 37 ° C, above that range, the person has a fever, therefore, they will be dispatched to home. d) At the door, the dress protocol, the face-mask (or screen-mask), glasses, alcohol gel and Mentisan® ointment will be controlled, person who does not comply with any of the requirements of the dress protocol will not enter the establishment. e) All student training and civic hours in the patios are canceled, such as the weekly pledge to the flag and singing of the school hymn, each student will go to their classroom without staying in the yard. f) Two rest periods (breaks) will be established. All students will only be able to make use of a single rest period, having to remain in classes in the other period, which will be used by other students, this in order to reduce the capacity of students in the courtyards during breaks. g) The capacity of students in classrooms will be reduced by half. It would mean that, in a class of 30 enrolled, there will only be 15 present each day, in order to establish physical distancing. This would mean that the student would attend face-to-face classes every two days, and the day of absence in classrooms will be compensated with the use of virtual platforms administered by the school and its teachers. h) The use of a mask (screen-mask), gloves and glasses is permanent and mandatory while the student is at school (classrooms and recess). Violators will be separated from the class and it will be communicated to their father, mother or guardian. They can be taken out in outdoor gym classes, at the teacher's discretion. i) The application of Mentisan® ointment to the nose and throat (if necessary), should be frequent during the stay at school. The use of Mentisan® is personal, each student must have their own and avoid inviting or borrowing, nor should they borrow or borrow any other stationery or personal clothing such as cell phones or clothing. j) The face-mask must be clean, it can be the same one that was used the day befare, but washed at home with soap and water. The lenses must also be washed with soap and water or, if not, disinfected with alcohol at home, daily. k) Students and teachers must respect physical distancing. in class and on the playground during recess. The purchase of food at the kiosk will be done in a queue without crowds. All conversation should be done with the mask over the mouth and with the glasses on, at a safe distance. l) Teachers will teach their class more than two meters from the closest student in the classroom, and with Mentisan® applied to the nostrils. The teacher's supervision of primary school students' work at the desk must be with a mask over the mouth and Mentisan® in the nostrils. m) All bodily interaction such as handshakes, hugs and kisses is prohibited between students, between teachers, and between teachers and students. 7. Cleaning Rules in the school: all classrooms and other closed environments of the school will be disinfected daily, by sweeping, dusting and fumigating with the appropriate liquids (soapy aqueous solutions).
Bioseguridad en una universidad o instituto profesional (18 años o más de edad) / Biosafety at a university or professional institute (18 years of age or older)
La primera norma para todo usuario de la universidad o instituto (estudiante, docente, adminis trativo, padre/madre/tutor) es la aplicación del protocolo de bioseguridad personal previamente enunciado en el presente artículo. El mismo deberá aplicarse tanto en aulas como en laboratorios y talleres.
Acciones: 1. Si el estudiante o alguien en su entorno familiar (padre o madre, hermano, empleada del hogar, etc.) soporta alguna enfermedad respiratoria (resfrío, gripe), no venga a la universidad. 2. Si el estudiante está sano (sin resfrío, sin gripe) puede asistir a clases. 3. De la protección con la vestimenta del estudiante durante la permanencia en los claustros universitarios: una chamarra impermeable, o en su defecto chamarra de invierno, zapatos deportivos (tenis) siempre, guantes de lana, mascarilla facial limpia (máscara facial), lentes protectores de plástico de buena transparencia, para ser usados en clases y fuera (lentes de sol, no recomendados para aulas, pero sí apropiados para el exterior). Si el alumno usa lentes ópticos, es suficiente (en vez de máscara facial y lentes, usar máscara-pantalla que cubre la cara completamente, el máscara facial o máscara-pantalla es obligatorio cuando se habla con algún interlocutor a menos de 1 metro de distancia). 4. Una latita de Mentisan® en pomada, para uso personal, a ser aplicado en fosas nasales con alta frecuencia durante la permanencia diaria en el establecimiento. 5. Un alcohol en gel, no en forma líquida, por su carácter inflamable, a ser aplicado en manos y cara con alta frecuencia durante la permanencia diaria en el establecimiento. 6. Reglas de movilidad y de permanencia en el campus: a) El ingreso al campus se realizará solo por cualquier entrada peatonal bajo vigilancia y control del personal el ingreso es uno por uno manteniendo distancia prudencial. Para dar fluidez al proceso se recomiendan varios puestos de ingreso y control. b) En la puerta de ingreso se realizará una desinfección de cada estudiante docente o administrativo o de cualquier otro visitante, se limpiará zapatos mediante batea y manos mediante aspersor, con agua y con jabón o alcohol etílico. c) En la puerta se tomará la temperatura de todos mediante termómetro infrarrojo, dirigido a la frente o muñeca. La temperatura aceptable es de 35° a 37° c. por encima de ese rango, la persona tiene fiebre, por tanto, será despachada a su casa, d) En la puerta se controlará el protocolo de vestimenta, la máscara facial (o máscara), los guantes, el alcohol en gel y el Mentisan® en pomada. Persona que incumpla con alguno de los requisitos del protocolo de vestimenta no ingresará al establecimiento, e) Todas las formaciones de colas para trámites serán con distanciamiento físico (1 metro como mínimo), f) El aforo de alumnos en aulas será disminuido a la mitad, significaría que, en un curso de 30 inscritos, solo habrá 15 presentes cada día, con el objeto de establecer el distanciamiento físico. Esto obliga a la oferta de paralelos cuando el número de estudiantes excede la mitad del aforo del aula, g) El uso de máscara facial, guantes y lentes o máscara es permanente y obligatorio mientras el estudiante está en clases, h) La aplicación de Mentisan® en pomada en la nariz y en la garganta (si es necesario), debe ser frecuente durante la permanencia en la universidad, el uso de Mentisan® es personal, cada persona debe tener el suyo propio y evitar invitar o pedir prestado, tampoco debe prestarse o pedir prestado ningún otro material de escritorio o prenda personal como celular o ropa, i) El lavado de manos y cara es necesario y debe ser frecuente. Los baños dispondrán de los implementos necesarios para este propósito, j) La máscara facial debe estar limpio, puede ser el mismo ya usado el día anterior, pero lavado en casa con agua y jabón, los lentes también hay que lavarlos con agua y con jabón o, sino, desinfectarlos con alcohol en casa, diariamente, k) Los alumnos y docentes deben respetar el distanciamiento corporal en clases y en los patios durante los recreos. La compra de alimentos en kioscos y restaurantes o cantinas universitarias será haciendo cola sin aglomeración. Tratar de hablar lo menos posible entre compañeros. Toda conversación debe hacerse con la máscara facial sobre la boca y con los anteojos puestos, a una distancia prudencial. l) Los docentes dictarán su clase a más de un metro del alumno más cercano en el aula, con Mentisan® aplicado en la nariz, m) Toda interacción corporal queda prohibida, entre alumnos, entre profesores, y entre profesores y alumnos, apretones de manos, abrazos y besos quedan fuertemente desaconsejados. 7. Reglas de limpieza en el campus: todas las aulas y demás ambientes cerrados serán desinfectados a diario, mediante el barrido, desempolvado y fumigado con los líquidos apropiados (soluciones acuosas jabonosas).
The first rule for every user of the university or institute (student, teacher, administrative, father / mother /guardián) is the application of the personal biosafety protocol previously stated in this article. It should be applied both in classrooms and in laboratories and workshops.
Actions: 1. If the student or someone in their family environment (father or mother, brother, housekeeper, etc.) suffers from a respiratory illness (cold, flu), do not come to the university. 2. If the student is healthy (no cold, no flu) she/he can attend classes. 3. About the protection with the student's clothing during the stay in the university cloisters: a waterproof jacket, or failing that, a winter jacket, sports shoes (sneakers) always, wool gloves, clean face mask (or mask-screen), plastic protective glasses of good transparency, to be used in classes and outside (sunglasses, not recommended for classrooms, but appropriate for outdoors). If the student wears optical glasses, it is enough (instead of a mask and glasses, use a mask-screen that covers the face completely, the mask or mask-screen is mandatory when speaking with an interlocutor less than 1 meter away). 4. A pot of Mentisan® ointment, for personal use, to be applied in the nostrils with high frequency during the daily stay at school. 5. An alcohol gel, not in liquid form, due to its flammable nature, to be applied to the hands and face with high frequency during the daily stay in the establishment. 6. Rules of mobility and permanence on campus: a)The entrance to the campus will be made only through any pedestrian entrance under the supervision and control of the personnel. The entrance is one by one, maintaining a reasonable distance. To give the process fluidity, several entry and control positions are recommended. b) At the entrance door, a disinfection of each impetrating will be carried out. Shoes will be cleaned with a pan and hands with a sprinkler, with water and with soap or ethyl alcohol, c) At the door, everyone's temperature will be taken using an infrared thermometer, directed to the forehead or wrist. The acceptable temperature is 35 ° to 37 ° C. Above that range, the person has a fever, therefore, they will be sent back. d) Dress protocol will be controlled at the door. the mask, gloves, alcohol gel and Mentisan® ointment. Any person who does not comply with any of the requirements of the dress protocol will not enter the establishment. e) All queues for procedures will be with social distancing (1 meter mínimum), f) The capacity of students in classrooms will be reduced by half. It would mean that, in a course of 30 enrolled, there will only be 15 present each day, in order to establish physical distancing. Thisforces the offer of parallels when the number of students exceeds half the capacity of the classroom. g) The use of a mask, gloves and glasses is permanent and mandatory while the student is in class. h) The application of Mentisan® ointment to the nose and throat (if necessary), should be frequent during the stay at the university. The use of Mentisan® is personal, each person should have their own and avoid inviting or borrowing. Nor should any other stationery or personal clothing such as cell phones or clothing be borrowed or lent. i) Hand and face washing is necessary and should be frequent. The bathrooms will have the necessary implements for this purpose. j) The mask must be clean, it can be the same one used the day befare, but washed at home with soap and water. The lenses must also be washed with soap and water or, if not, disinfected with alcohol at home, daily. k) Students and teachers must respect physical distancing in classes and on the playground during recess. The purchase of food in kiosks and university restaurants or canteens will be queuing without crowds. Try to talk as little as possible between colleagues. All conversation should be done with the mask over the mouth and with the glasses on, at a safe distance. l) Teachers will teach their class more than one meter from the closest student in the classroom, with Mentisan® applied to the nose. m) Any bodily interaction is strongly disadvised, between students, between teachers, and between teachers and students, handshakes, hugs and kisses are strongly disadvised. 7. Cleaning rules on campus: all classrooms and other closed environments will be disinfected daily, by sweeping, dusting and fumigating with the appropriate liquids (aqueous soapy solutions).
TRANSPORTE / TRANSPORTATION
Bioseguridad en los medios de transporte en la ciudad de La Paz /Biosafety in transportation in La Paz city
Aunque el medio de transporte sea un espacio cerrado, no significa que el virus esté en el interior del mismo (previamente desinfectado). El virus no está en el aire dentro del vehículo o avión. El virus solo puede ser transportado por personas infectadas, no por el aire. Si se sigue el protocolo de bioseguridad, el transporte puede ser inocuo y libre de amenaza viral. Sin embargo, por contacto con superficies que tienen grasa humana con potencial carga viral, conviene portar alcohol, para limpiarse las manos una vez ingresado y una vez fuera del vehículo o del avión. Although the means of transport is a closed space, it does not mean that the virus is inside it (previously disinfected). The virus is not in the air inside the vehicle or plane. The virus can only be carried by infected people, not through the air. If the biosecurity protocol is followed, transport can be safe and free from viral threats. However, due to contact with surfaces that have human fat with a potential viral load, it is advisable to carry alcohol, to clean your hands once entered and after once outside the vehicle or plane.
Bioseguridad en la Empresa Estatal de Transporte por Cable EETC, Mi Teleférico /Biosafety in the State Cable Transport Company EETC, Mi Teleférico
Mi Teleférico es el transporte urbano por excelencia en época de pandemia. Esta empresa ya ha implementado de manera óptima protocolos de bioseguridad para el transporte masivo de pasajeros, incluso antes del decreto de la cuarentena generalizada. Es el medio de transporte más inocuo de la ciudad de La Paz y de la ciudad de El Alto. Puede albergar hasta 6 pasajeros por cabina sin riesgo alguno de contagio, si los pasajeros respetan las normas del uso de máscara facial y de distancia prudencial. Este tipo de transporte permite entrar en el vehículo de transporte (cabina flotante) y salir del mismo sin necesidad de tener contacto epidérmico con superficie alguna. El ingreso es por escaleras (en ascensor limpiarse las manos con alcohol después de manipular el teclado) y el pasajero no necesita tocar el molinete en el puesto de control de ingreso o salida ni las puertas porque se abren y cierran automáticamente. El viaje es de sentado y sin movimientos abruptos de manera que las cabinas no tienen sujetadores y no es necesario tocar ninguna superficie. El aforo original de 10 personas por cabina debe ser reducido a 4 personas con el fin de mantener el distanciamiento físico.
Acciones: 1. Aplicar el protocolo de bioseguridad personal. 2. Ingreso y salida de estaciones, respetando los protocolos de seguridad de la empresa. 3. Ingreso y salida de cabina sin necesidad de tocar ni molinete ni puertas. 3. Si se usa el ascensor, limpiar manos con alcohol después de manipular el teclado.
Mi Teleférico is the urban transport par excellence in times of pandemic. This company has already optimally implemented health protocols for mass passenger transport, even befare the generalized quarantine decree. It is the safest means of transportation in the city of La Paz and the city of El Alto. It can accommodate up to 6 passengers per cabin without any risk of contagion, if the passengers respect the rules of the use of face-masks and safe distance. This type of transport allows entering the transport vehicle (floating cabin) and leaving it without having to have epidermal contact with any surface. The entrance is by stairs (in the elevator, clean the hands with alcohol after manipulating the keyboard) and the passenger does not need to touch the turnstile at the entry or exit control post or the doors because they open and close automatically. The ride is seated and without abrupt movements so that the cabins do not have hangers, holders and it is not necessary to touch any surface. The original capacity of 10 people per cabin must be reduced to 4 people in order to maintain social distancing.
Actions: 1. Apply the personal biosecurity protocol. 2. Entry and exit of stations, respecting the security protocols of the company. 3. Entry and exit from the cabin without the need to touch the windlass or doors. 3. If using the elevator, clean hands with alcohol after handling the keyboard.
Transporte terrestre / Ground transportation
Bioseguridad en transporte urbano /Biosafety in urban transport
Bioseguridad de los pasajeros /Biosafety in passengers
Todo pasajero debe usar máscara facial, limpiarse las manos con alcohol después de tocar chapas, puertas, asientos, agarradores, colgadores, monedas y dinero etc., una vez ingresado al vehículo y después de salir del mismo. El conductor y auxiliares deben usar máscara facial y guantes de lana. All passengers must wear a face-mask, clean their hands with alcohol after touching plates, doors, seats, hangers and holders, coins and money, etc., once they have entered the vehicle and after exiting it. The driver and attendants must wear a face-mask and wool gloves.
Minibuses
Acciones (propietarios): Los minibuses deberán implementar: 1. La apertura y clausura automática de la puerta corrediza. 2. Planchas de plástico transparente detrás de cada respaldar de asiento desde la primera fila (la del conductor) hasta la cuarta fila incluyendo los asientos plegables, para proteger al pasajero de delante. Las planchas irán desde el respaldar del asiento hasta el techo. 3. Se disminuirá el aforo a la mitad, o sea de 14 pasajeros a 7 pasajeros, como aforo máximo. La distribución de pasajeros es de dos por fila (uno en el asiento bipersonal, y el otro en el asiento plegable). 4. El minibus será desinfectado a diario mediante el barrido, desempolvado y fumigado con los líquidos apropiados (soluciones acuosas jabonosas o alcohólica). La limpieza incluye asientos y respaldares, manijas, volante, agarradores, ventanas y puertas.
Actions (owners): The minibuses must implement: 1. Automatic opening and closing of the sliding door. 2. Sheets of clear plastic behind each seat backfrom the first row (the driver's) to the fourth row including the folding seats, to protect the passenger in front. The plates will go from the back of the seat to the ceiling. 3. The capacity will be reduced by half that is, from 14 passengers to 7 passengers, as a maximum capacity. The distribution of passengers is two per row (one in the two-person seat, and the other in the folding seat). 4. The minibus will be disinfected daily by sweeping, dusting and fumigating with the appropriate liquids (aqueous soapy or alcoholic solutions). Cleaning includes seats and backs, handles, steering wheel, handles, Windows and doors.
Trufis (taxis de ruta Jija), taxis, radiotaxis, urbanos, provincial, interdepartamental, internacional
Acciones (propietarios): Los taxis de ruta fija, taxis y radiotaxis, deberán implementar: 1. Plancha de plástico transparente detrás de cada respaldar de asiento de la primera fila (la del conductor), para proteger al pasajero de delante. Las planchas irán desde el respaldar del asiento hasta el techo. La alternativa es aislar al chofer del resto de asientos con film plástico desde el techo hasta el asiento. 2. Se disminuirá el aforo del vehículo, o sea de 5 pasajeros a 3 pasajeros, como aforo máximo. La distribución de pasajeros es de dos para la fila trasera y el tercer pasajero en el asiento delantero. 3. El trufi será desinfectado a diario, mediante el barrido, desempolvado y fumigado con los líquidos apropiados (soluciones acuosas jabonosas o alcohólica). La limpieza incluye asientos y respaldares, manijas, volante, agarradores, ventanas y puertas.
Actions (owners): Fixed-route taxis, taxis and radio taxis, must implement: 1. Transparent plastic sheet behind each seat back of the first row (the driver's), to protect the passenger in front. The plates will go from the back of the seat to the ceiling. The alternative is to isolate the driver from the rest of the seats with plastic film from the roof to the seat. 2. The capacity of the vehicle will be reduced, that is, from 5 passengers to 3 passengers, as a maximum capacity. The distribution of passengers is two for the rear row and the third passenger in the front seat. 3. The taxi will be disinfected daily, by sweeping, dusting and fumigating with the appropriate liquids (aqueous soapy or alcoholic solutions). Cleaning includes seats and backs, handles, steering wheel, Windows and doors.
Buses y microbuses urbanos
Acciones (propietarios): Los buses (buses grandes y pumakatari) y microbuses deberán implementar: 1. Planchas de plástico transparente detrás de cada respaldar de asiento desde la primera fila (la del conductor) hasta la penúltima fila, para proteger al pasajero de delante. Las planchas irán desde el respaldar del asiento hasta el techo. 2. Se mantendrá el aforo a la mitad, o sea de un pasajero cada dos asientos, como aforo máximo. 3. El bus o microbus será desinfectado a diario. Mediante el barrido, desempolvado y fumigado con los líquidos apropiados (soluciones acuosas jabonosas o alcohólica). La limpieza incluye asientos y respaldares, manijas, volante, agarradores, colgadores, ventanas y puertas.
Actions (owners): Buses (large buses and pumakatari) and micro buses must implement: 1. Transparent plastic plates behind each seat backfrom the first row (the driver's) to the penultimate row, to protect the passenger from in front. The plates will go from the back of the seat to the ceiling. 2. The capacity will be kept at half, that is, one passenger for every two seats, as a maximum capacity. 3. The bus or microbus will be disinfected daily, by sweeping, dusting and fumigating with appropriate liquids (aqueous soapy or alcoholic solutions). Cleaning includes seats and backs, handles, steering wheel, holders, hangers, Windows and doors.
Motocicletas taxis
Acciones (propietarios): 1. Las motocicletas taxis deben contar con un conductor con casco indefectiblemente y que use guantes. 2. La motocicleta será desinfectada a diario. Mediante desempolvado y fumigado con los líquidos apropiados (soluciones acuosas jabonosas o alcohólica). La limpieza incluye asientos y respaldares, manijas, manubrio, agarradores, y espejos retrovisores.
Actions (owners): 1. Motorcycle taxis must have a driver with an unfailing helmet and wearing gloves. 2. The motorcycle will be disinfected daily. By dusting and spraying with the appropriate liquids (soapy or alcoholic aqueous solutions). Cleaning includes seats and backs, handles, handlebars, grips, and rearview mirrors
Transporte interurbano, interdepartamental, provincial
Acciones (propietarios): 1. Se controlará la temperatura de los pasajeros al ingreso y el uso de máscara facial. 2. Se supone le mecanismo automático de apertura y cierre de puertas. 3. Se mantendrá el aforo a la mitad, o sea de un pasajero cada dos asientos, como aforo máximo. La distribución de pasajeros es de dos por fila (uno en cada asiento bipersonal). 4. El bus o micro será desinfectado a diario, mediante el barrido, desempolvado y fumigado con los líquidos apropiados (soluciones acuosas jabonosas o alcohólica). La limpieza incluye asientos y respaldares, manijas, volante, agarradores, ventanas y puertas.
Actions (owners): 1. The temperature of the passengers upon entry and the use of a face mask will be controlled. 2. The automatic mechanism for opening and closing doors is assumed. 3. The capacity will be kept at half, that is, one passenger for every two seats, as a maximum capacity. The distribution of passengers is two per row (one in each two-person seat). 4. The bus or micro will be disinfected daily. by sweeping, dusting and fumigating with the appropriate liquids (aqueous soapy or alcoholic solutions). Cleaning includes seats and backs, handles, steering wheel, handles, Windows and doors.
Transporte aéreo /Air transport
Todo pasajero debe usar máscara facial, limpiarse las manos con alcohol después de tocar chapas, puertas, asientos, agarradores, colgadores, monedas y dinero etc., en el aeropuerto y una vez ingresado al avión y después de salir del mismo. La tripulación debe usar máscara facial y guantes de lana. All passengers must wear a face mask, clean their hands with alcohol after touching plates, doors, seats, handles, hangers, coins and money, etc., once they have entered the plane and after leaving it. The crew must wear a face mask and wool gloves.
Bioseguridad en el aeropuerto /Biosafety at the airport
La administración del aeropuerto es responsable del control de su personal en cuanto a la aplicación del protocolo de bioseguridad personal establecido en el presente artículo.
Acciones (personal del aeropuerto): 1. Garantizar la inocuidad permanente del edificio terminal y dependencias mediante constante desinfección de counters, baños, salas de espera, cochecitos de equipaje (baggage trolley), etc. 2. Supervisar la observación de las reglas de bioseguridad de todas las tiendas, restaurantes y demás dependencias del edificio terminal. 3. Control de temperatura y máscara facial al ingreso de la terminal de todos los pasajeros impetrantes.
Actions (airport personnel): 1. Guarantee the permanent biosafety of the terminal building and dependencies through constant disinfection of counters, bathrooms, waiting rooms, baggage trolleys, etc. 2. Supervise the observance of the health rules of all stores, restaurants and other facilities of the terminal building. 3. Temperature control and face mask at the entrance of the terminal for all impetrating passengers.
Bioseguridad para viajes en avión /Biosafety taking a plane
Aunque el avión sea un espacio cerrado, y esté lleno de pasajeros, no significa que el virus esté en el interior del avión (previamente desinfectado), habiéndose controlado el ingreso de pasajeros con la temperatura corporal, el virus no está en el aire dentro del avión, sin embargo, puedes ser que algún portador virulento ingrese al avión. En tal caso las probabilidades de contagio se ven disminuidas a prácticamente cero con el uso de la mascarilla cubriendo nariz y boca y la aplicación de mentisan. Las pocas partículas de tierra (PM) en suspensión son filtradas por el sistema de renovación del aire del avión. El virus es transportado por la grasa corporal (en especial manos) de personas infectadas que tocan a otros o tosen y/o estornudan, por ello se exige guantes de lana (no de latex) y mascara facial. Todo pasajero que ingresa al avión ha sido previamente checado respecto a su temperatura corporal al ingreso del aeropuerto y se supone no infectado. Si se sigue el protocolo de bioseguridad personal expuesto arriba en este artículo, el vuelo en avión puede ser libre de infección. Ningún pasajero con corona virus debería viajar en avión, pues debe mantenerse en cuarentena. Si en caso extremo y excepcional y por razones humanitarias, algún paciente de COVID-19, es transportado, la compañía aérea debe adecuar un espacio aislado o hermético para el pasjero dentro de la nave, y una vez llegado a destino someterlo a una cuarentena con una prueba PCR a los 5 y a los 14 días, así, entre otras medidas es como Nueva Zelanda controló el virus. Although the plane is a closed space, and is full of passengers, it does not mean that the virus is inside the plane (previously disinfected), having controlled the entry of passengers with body temperature, the virus is not in the air inside the plane, however, it may be that some virulent carrier enters the plane. In this case, the chances of contagion are reduced to practically zero with the use of the mask covering the nose and mouth and the application of mentisan. The few ground particles (PM) in suspension are filtered by the aircraft's air renewal system. The virus is carried by the body fat (especially hands) of infected people who touch others or cough and / or sneeze, therefore wool gloves (not latex) and a face mask are required. All passengers who enter the plane have been previously checked regarding their body temperature upon entering the airport and are assumed not to be infected. If the personal biosecurity protocol outlined above in this article is followed, the airplane flight can be infection free. No passenger with coronavirus should travel by plane, as they must be kept in quarantine. If in an extreme and exceptional case and for humanitarian reasons, a COVID-19 patient is transported, the airline must adapt an isolated or hermetic space for the passenger inside the ship, and once they arrive at their destination, subject them to a quarantine with a PCR test at 5 and 14 days, thus, among other measures, is how New Zealand controlled the virus.
Acciones: 1. El pasajero debe tratar de realizar el check-in on line, para evitar colas en el aeropuerto y cumplir lo más posible con el distanciamiento de 1.5 m entre pasajeros. El registro de equipaje con distanciamiento físico y usando máscara facial, lentes y guantes. 2. En la sala de espera de pre-embarque la administración debe designar los asientos que pueden ser ocupados respetando el distanciamiento físico. 3. El ingreso al avión, con distanciamiento entre pasajeros, con control de temperatura al ingreso a la manga o puerta de embarque. Máscara facial y lentes obligatorios. El ingreso a la cabina será por orden ingresando primero los pasajeros con ventanilla, luego los del asiento medio y luego los de asiento al pasillo, por filas, desde la última hasta la primera. 4. En el avión, uso de máscara facial para hablar con otras personas. Si es posible, usar el máscara facial o máscara permanentemente durante todo el vuelo. Evitar el coloquio entre pasajeros vecinos. 5. Uso obligatorio de guantes de lana (no latex) y de lentes, ya que la ocupación de asientos es uno al lado de otro y no de asiento por medio, esto debido al elevado costo del pasaje y del transporte aéreo en sí. 6. La alimentación en vuelo: Como lo acostumbrado, las bebidas deben ser en envases individuales y sellados, los alimentos son inocuos y no trasmiten el coronavirus [41]. Los auxiliares de cabina de la compañía deben vestir máscara facial, guantes y lentes, para cada comida o atención. Después de comer el pasajero debe volver a usar la máscara facial, los lentes y los guantes. 7. Del uso de los servicios higiénicos en vuelo. Entrar y salir del baño con máscara facial, lentes y guantes. Usar alcohol en gel sobre cara y manos y toda piel expuesta después de usar el lavabo. 8. El pasajero no debe reclinar el asiento durante ningún momento del vuelo, ya que mantener el respaldar vertical, lo protege del pasajero de atrás. 9. El desembarco se hará en el orden inverso, vale decir desde la primera fila hasta la última. Los pasajeros de una fila no podrán levantarse para salir con su equipaje, hasta que el último pasajero de la fila de delante ya se encuentre a mas de dos metros de distancia de la siguiente fila de atrás. 10. En la terminal seguir instrucciones con distanciamiento físico, hasta reclamar el equipaje registrado y posterior salida del edificio. Lavarse las manos con alcohol después de recuperar el equipaje. Si posible, limpiar la agarradora de la maleta con alcohol después de recuperarla de la sala de reclamo de equipajes.
Actions: 1. The passenger must try to check-in online, to avoid queues at the airport and comply as much aspossible with the distance of 1.5 m between passengers. The luggage-check with distance and with a face mask, glasses and gloves. 2. In the pre-boarding waiting room, the administration must desígnate the seats that can be occupied respecting social distancing. 3. The entrance to the plane, with distance between passengers, with temperature control when entering the chute or passing by the boarding gate. Mandatory use of face mask, glasses. The entrance to the cabin will be in order, entering first the passengers with a window, then those in the middle seat and then those in the aisle, by rows, from the last to the first. 4. In the plañe, use a face mask to talk to other people. If possible, wear the face mask or mask permanently throughout the flight. Avoid colloquy between neighboring passengers. 5. Obligatory use of gloves or another type and of glasses, since the occupation of seats is one next to another and not of seat by means, this due to the high cost ofthe passage and the air transport itself. 6. Eating and drinking in flight: As usual, beverages and foods must be in individual containers, foods are free of potential viral load [29]. The company's cabin attendants must wear a face mask, gloves and glasses, for each meal or attention. After eating, the passenger must re-use the face mask, glasses and gloves. 7. The use of in-flight toilets. Enter and exit the bathroom with a face mask, glasses and gloves. Use alcohol gel on face and hands and all exposed skin after using the sink. 8. The passenger should not recline the seat during any moment of the flight, since keeping the backrest vertical protects it from the passenger behind. 9. Disembarkation will be done in the reverse order, that is, from the first row to the last. Passengers in a row may not get up to leave with their luggage, until the last passenger in the front row is already more than two meters away from the next row behind. 10. At the terminal, follow instructions with social distancing, until claiming the checked baggage and later leaving the building. Wash hands with alcohol after retrieving luggage. If possible, clean the suitcase handle with alcohol after retrieving it from the baggage claim hall.
Bioseguridad en el lugar de trabajo en oficina o en planta industrial u hospital / Biosafety in the workplace in office or industrial plant and hospital
El trabajo en oficina solo requiere la aplicación del protocolo de bioseguridad personal expuesto arriba en este artículo. Office work only requires the application of the personal biosafety protocol outlined above in this article.
Acciones: Se establece un protocolo de bioseguridad para el ingreso en planta de producción. 1. Desinfección, toma de temperatura, constatación del uso de guantes, máscara facial y lentes. 2. Toda manipulación en cada etapa de la producción de un alimento o fármaco u otro desde la materia prima hasta el envasado del producto final, si necesita de la manipulación humana, requiere el uso de máscara facial, lentes, guantes, gorro para la cabeza y enterizo, además de zapatos especiales. 3. Además de la desinfección de ingreso a la planta, el obrero debe pasar por una segunda desinfección antes de entrar a la etapa u operación unitaria designada. Se aplica lo mismo a los funcionarios de hospitales y clínicas.
Actions: A health protocol is established for entering the production plant. 1. Disinfection, temperature measurement, verification of the use of gloves, face mask and glasses. 2. Any manipulation at each stage of the production of a food or drug or another from raw material to packaging of the final product, if it requires human manipulation, requires the use of a face mask, glasses, gloves, head cap and the wearing of one-piece suit, in addition to special shoes. 3. In addition to disinfection at the entrance to the plant, the worker must undergo a second disinfection before entering the designated stage or unit operation. The same applies to officials in hospitals and clinics
Advertencia: Los trajes de bioseguridad (enterizo, gorros, guantes de latex, zapatos de bioseguridad) al estar fabricados con telas poliméricas sintéticas, son excelentes portadores de grasas por su naturaleza molecular lineal y se mezclan bien con las grasas lineales humanas que pueden ser portadoras potenciales de carga viral. Por lo tanto, deben ser lavados a diario para ser liberados de la grasa humana que atrapan durante el día de uso. Si no se procede a su lavado diario, se convierten en potenciales propagadores de la infección viral. Su uso debería estar restringido a la planta industrial u hospital. Si se usan en la calle, llegando a casa deben ser lavados para la próxima salida, o ser expuestos a radiación solar directa por al menos 10 minutos. Salir a la calle con ropa normal (algodón, o mixta) no es peligroso, pues las telas de algodón se mezclan menos bien con la grasa, sin embargo, debe lavarse si se ha estado en lugares de alta conglomeración humana (estadios, teatros, salas). Se recomienda el uso de guantes de lana en vez de los de latex cuando la persona se desplaza fuera de casa y hace uso de los medios de transporte urbano.
Warning: Biosafety suits (one-piece, caps, latex gloves, biosafety shoes), being made with synthetic polymeric fabrics, are excellent carriers of fats due to their linear molecular nature and mix well with human linear fats that can be carriers of potential viral load. Therefore, they must be washed daily to be freed from the human fat that they trap during the day of use. If they are not cleaned daily, they become potential spreaders of viral infection. Its use should be restricted to the industrial plant or hospital. If they are used on the street, when they come home they must be washed for the next outing or being exposed to direct solar radiation for at least 10 minutes. Going out with normal clothes (cotton, or mixed) is not dangerous, since cotton fabrics mix less well with fat, however, it should be washed if it has been in places of high human conglomeration (stadiums, theaters, rooms). The use of wool gloves is recommended instead of latex gloves when the person moves outside the home and makes use of urban transport.
La causa de la propagación extraordinaria del virus en hospitales / The cause of the extraordinary spread of the virus in hospitals
El coronavirus es transportado por personas infectadas que lo transmiten por contacto epidérmico con otras personas. El personal médico manipula diariamente a los enfermos de coronavirus usando guantes quirúrgicos de latex, que, si no son lavados después de cada manipulación o reemplazados por nuevos, llevan en su superficie externa la grasa del paciente de COVTD-19 con potencial carga viral. Por movimiento involuntario el personal médico o enfermero se toca la propia boca o nariz y si no procede de inmediato a la higiene bucal, nasal y al cambio de guantes se contagia. Si no se cambia de guantes para la manipulación de cada enfermo y trata a varios pacientes con los mismos guantes, propaga el contagio dentro del hospital. Si después de tratar a un paciente de COVTD-19 el medico manipula a un paciente con otra dolencia o enfermedad sin lavarse los guantes de latex o sin ponerse un nuevo par, el paciente se puede contagiar con el virus agravando su cuadro clínico y aumentando su riesgo de muerte. Por otra parte, el personal médico esparce la grasa del paciente por todo mueble o instrumental médico por el hospital al tocar las superficies con los mismos guantes usados en la manipulación del paciente. Los virus en la grasa sobre la superficie permanecerán activos al menos por varias horas antes de su degradación natural, y sí son potencial fuente de contagio. Lo propio puede decirse de los trajes de bioseguridad de material polimérico sintético usado por el personal médico hospitalario.
The coronavirus is carried by infected people who transmit it through skin contact with other people. Medical personnel handle coronavirus patients daily using latex surgical gloves, which, if they are not washed after each manipulation or replaced with new ones, carry the fat of the COVID-19 patient with potential viral load on their external surface. Due to involuntary movement, medical or nursing personnel touch their own mouth or nose and if they do not immediately proceed to oral and nasal hygiene and change of gloves, they are infected. If a doctor or nurse does not change gloves to handle each patient and treat several patients with the same gloves, he or she spreads the contagion within the hospital. If after treating a COVID-19 patient, the doctor handles a patient with another illness or disease without washing the latex gloves or without putting on a new pair, the patient can be infected with the virus, aggravating his clinical pie ture and increasing the risk of death. On the other hand, medical personnel spread the patient's fat all over furniture or medical instruments around the hospital by touching the surfaces with the same gloves used in handling the patient. Viruses in the fat on the surface will remain active for at least several hours befare their natural degradation, and they are a potential source of contagion. The same can be said of biosafety suits made of synthetic polymeric material used by hospital medical personnel.
Bioseguridad en lugares de esparcimiento social /Biosafety in places of social recreation
Espacios culturales y deportivos, teatros, conciertos, estadios, partidos, y centros de culto / Cultural and sports spaces, theaters, concerts and matches, centers of worship
Todo evento cultural o deportivo, espectáculo o concierto en teatro, partido deportivo en estadio o culto religioso que convoque a publico deberá ejercer control de bioseguridad al ingreso al espectáculo. Se recomienda habilitar conciertos o espectáculos o reuniones de baja cuantía en público (1000 espectadores o menos). Un espectáculo de futbol puede ser reducido en cantidad de espectadores hasta el 25% del aforo del recinto deportivo, como ejemplo, el aforo del estadio Hernando Siles de La Paz que es de 41143 espectadores, debería reducirse a 10000 espectadores, con el objeto de honrar el distanciamiento físico, y si es que los organizadores se comprometen a realizar el control de bioseguridad estricto incluyendo máscara facial, lentes y toma de temperatura al ingreso. Any cultural or sports event, show or concert in theater, sports match in stadium or religious worship that summons the public must exercise biosecurity control when entering the show. It is recommended to organize concerts or shows low in public (1000 spectators or less). A football show can be reduced in number of spectators to 25% of the capacity of the sports venue, as an example, the capacity of the Hernando Siles stadium in La Paz, which is 41,143 spectators, should be reduced to 10,000 spectators, in order to honor social distancing, and if the organizers undertake to carry out strict biosafety control including a face mask, glasses and a temperature measurement upon entry.
Conciertos en teatros y reuniones en centros de culto / Concerts in theaters and meetings in houses of worship
Como ejemplo de concierto en teatro y en espectáculos de baja cuantía en público, tenemos a la única institución nacional de espectáculos con un concierto cada tres semanas, en temporadas y presentaciones el año redondo, que incluye gente en cercanía no solo en el auditorio sino en el escenario, sirve como ejemplo de este tipo de manifestaciones culturales: la Orquesta Sinfónica Nacional (OSN). La OSN tiene el excelente argumento del aforo de mediana cuantía de la sala del Centro Sinfónico Nacional, (480 personas de aforo total), no es un aglutinamiento de gente exagerado. El distanciamiento físico obliga a reducir el aforo a la mitad, 240 personas como máximo, colocadas butaca por medio. As an example of low public concert in theater, we have the only national entertainment institution with a concert every three weeks, in seasons and presentations the year round, which includes people in close proximity not only in the auditorium, but on stage. It serves as an example of this type of cultural manifestation: The National Symphony Orchestra (NSO). The NSO has the excellent argument of the medium capacity of the National Symphonic Center hall, (480 people of total capacity), it is not an exaggerated gathering of people. Social distancing forces the capacity to be reduced by half a maximum of 240 people, placed in a seat in between.
Acciones (espectáculos): 1. El ingreso del público a los conciertos será controlado por medidas de bioseguridad preventivas, vale decir, uso obligatorio de máscara facial y guantes y lentes, y toma de temperatura con termómetro infrarrojo. Esta medida es necesaria y suficiente para prevenir contagios. 2. Se proveerá al público de panfletos explicando el comportamiento a seguir durante los conciertos, en especial el uso de máscara faciales durante charlas entre las personas y el distanciamiento físico, como el evitar saludos y besos, cosas que el público de la OSN, a estas alturas ya conoce muy bien. Se cancelan los intermedios en los conciertos, para evitar el contacto físico fuera del auditorio en sala de espera o hall. 3. En cuanto a los músicos (60 aproximadamente), los ensayos y conciertos se realizarán con normalidad, y los administrativos deben controlar el ingreso de los músicos a los mismos en la puerta del CSN, exigiendo la máscara facial, tomando la temperatura con termómetro infrarrojo. 4. El escenario debe ser extendido, mediante una plataforma sacrificando las cuatro primeras filas de butacas del auditorio. De este modo todos los instrumentos que no son de viento se emplazan en la parte anterior del escenario, o sea secciones de cuerdas. La sección de percusión se emplaza a los costados de la parte anterior del escenario extendido. Los instrumentos de viento se ubican en el fondo del escenario, a una distancia prudencial de 3 metros más o menos de la última fila de cuerdas. Para ello, debe colocarse barreras de plástico entre la fila de metales y de maderas. Esto no conlleva riesgo alguno de contagio ya que los vientos estarán también separados entre ellos a lo largo y a lo ancho: primera fila flautas y oboes, segunda fila clarinetes y cornos, tercera fila fagotes y cornos, cuarta fila trompetas (2) y trombones (2) quinta fila trompeta (1) y trombón (1).
Actions (shows): 1. The entrance of the public to the concerts will be controlled by preventive biosafety measures, that is, mandatory use of a face mask and gloves and glasses, and taking the temperature with an infrared thermometer. This measure is necessary and sufficient to prevent infections. 2. The public will be provided with pamphlets explaining the behavior to follow during the concerts, especially the use of facial masks during talks between people and físico distancing, such as avoiding greetings and kisses. Intermissions at concerts are canceled, to avoid social contact outside the auditorium in the foyer. 3. With respect to the musicians (approximately 60), the rehearsals and concerts will take place normally, and the administrators must control the entrance of the musicians at the door of the National Symphony Center NSC, demanding a face mask, taking the temperature with a thermometer infrared. 4. The stage must be extended, by means of a platform sacrificing the first four rows of seats in the auditorium. In this way, all the non-wind instruments are placed in the front part of the stage, that is, sections of strings. The percussion section is located to the sides of the front part ofthe extended stage. The wind instruments are located at the back of the stage, at a safe distance of 3 meters or so from the last row of strings. To do this, plastic barriers must be placed between the row of brasses and woodwinds. This does not entail any risk of contagion since the winds will also be separated between them lengthwise and width: first row flutes and oboes, second row clarinets and horns, third row bassoons and horns, fourth row trumpets (2) and trombones (2) fifth row trumpet (1) and trombone (1).
Acciones (cultos): 1. El ingreso del público al centro del culto será controlado por medidas de bioseguridad preventivas, vale decir, uso obligatorio de máscara facial y guantes y lentes, y toma de temperatura con termómetro infrarrojo. Esta medida es necesaria y suficiente para prevenir contagios. 2. Se proveerá al público de panfletos explicando el comportamiento a seguir durante las reuniones, en especial el uso de máscara faciales durante charlas entre las personas y el distanciamiento físico, como el evitar saludos y besos. 3. Los cánticos religiosos deben evitarse. 4. Se cancelan los intermedios en las reuniones, para evitar el contacto físico fuera del auditorio en sala de espera o hall. 5. El tiempo de duración de las reuniones se disminuye a la mitad.
Actions (services): 1. The entrance of the public to the cult center will be controlled by preventive biosafety measures, that is, the obligatory use of a face mask and gloves and glasses, and taking the temperature with an infrared thermometer. This measure is necessary and sufficient to prevent infections. 2. The public will be provided with pamphlets explaining the behavior to follow during meetings, especially the use of face masks during conversations between people and social distancing, such as avoiding greetings and kisses. 3. Religious songs should be avoided. 4. Intermissions in the meetings are canceled, to avoid social contact outside the auditorium in the waiting room or hall. 5. The duration of the meetings is cut in half.
Malls, cines y patios de comida, restaurantes /Malls, cinemas and food courts, restaurants Malls
Al ingreso del mall se controlará la observación del protocolo de bioseguridad. A cargo de personal del mall. Obligatoriedad de portar los implementos de bioseguridad permanentemente durante toda la visita al mall, incluyendo cine y patio de comidas. Upon entering the mall, the observation of the biosafety protocol will be controlled. In charge of mall staff. Obligation to carry biosecurity implements permanently during the entire visit to the mall, including cinema and food court.
Cines
Se aplicará el distanciamiento físico, el ingreso a las salas controlado, uso obligatorio de máscara facial, lentes, toma de temperatura previa al ingreso. Separación de espectadores butaca por medio. Esto será controlado varias veces durante la función mediante la interrupción de la proyección de la película, encendido de luces y perifoneo de mensajes alusivos al distanciamiento butaca por medio. Se hará esto si los empleados comprueban que durante la proyección de ha producido aglutinamiento de gente. Social distancing will be applied, controlled entry to the rooms, mandatory use of a face mask, glasses, temperature measurement prior to entry. Separation of spectators by armchair. This will be controlled several times during the show by interrupting the projection of the film, turning on the lights and amplified messages alluding to the distance between two people. This will be done if the employees verify that during the projection there has been people 's crowding.
Patios de comida
Reducirán su aforo a la mitad en mesas y sillas. Dejar bien clara la distancia de 2 metros lineales entre mesa y mesa (incluidas sus sillas). Los cocineros deben observar el mismo protocolo de los trabajadores de industria en planta, mencionados más arriba. Terminada la sesión alimenticia y de esparcimiento y relacionamiento físico, los comensales volverán al uso de guantes, máscara facial y lentes, al retirarse de la mesa. Los alimentos son inocuos y no trasmiten el coronavirus [41]. They will cut their seating capacity in half on tables and chairs. Make clear the distance of 2 linear meters between table and table (including their chairs). The cooks must observe the same protocol of the factory workers, mentioned above. After the eating session and recreation and social relations, the diners will return to the use of gloves, face mask and glasses, when leaving the table. Food is safe and does not transmit coronavirus [41].
Restaurantes
Los restaurantes podrán abrirse al público. Reducirán su aforo en mesas y sillas. Si corresponde, podrán instalar mesas al exterior del restaurant, en las aceras, por ejemplo. Un empleado del restaurant deberá exigir la observación del protocolo de bioseguridad al ingreso al interior del restaurant, incluyendo la toma de temperatura para cada cliente. El administrador y los meseros del restaurant son responsables de la limpieza diaria y de la desinfección del restaurant incluyendo mesas, sillas, cocinas y baños. Los cocineros deben observar el mismo protocolo de los trabajadores de planta industrial alimenticia, mencionados más arriba. Terminada la sesión alimenticia y de esparcimiento y relacionamiento físico, los comensales volverán al uso de guantes, máscara facial y lentes, al retirarse de la mesa. Los alimentos son inocuos y no transmiten el coronavirus [41]. Restaurants may be open to the public. They will reduce their capacity on tables and chairs. If applicable, they can install tables outside the restaurant, on the sidewalks, for example. A restaurant employee must demand that the biosafety protocol be observed when entering the restaurant, including taking the temperature for each client. The restaurant manager and waiters are responsible for the daily cleaning and disinfection of the restaurant including tables, chairs, kitchens and bathrooms. The cooks must observe the same protocol of the food industrial plant workers, mentioned above. After the eating session and recreation and social relations, the diners will return to the use of gloves, face mask and glasses, when leaving the table. Food is safe and does not transmit coronavirus [41].
Bioseguridad en los establecimientos militares y policiales / Biosafety in military and police establishments
El personal militar y policial, pero sobre todo este último se ha visto obligado a un contacto cercano y frecuente con gente infectada durante la pandemia de coronavirus 2020. Military and police personnel, but especially the latter, have been forced into close and frequent contad with infected people during the 2020 coronavirus pandemic.
Acciones. 1. Las autoridades policiales o militares a cargo, tienen la obligación de velar por la difusión, aprendizaje e íntegra aplicación del protocolo personal de bioseguridad expuesto arriba en el presente artículo, entre todos los subordinados en ejercicio. 2. Evitar el contacto epidérmico con la gente, manipulación de enfermos con uso de mascarilla y guantes de lana y lentes, y aplicación de Mentisan® en fosas nasales. Continua aplicación del protocolo 3XAL. 3. Oficiales y tropa de ambas instituciones castrenses, se recomienda la disminución a la mitad del aforo en dormitorios y cantinas lo que implicaría la disminución a la mitad de efectivos, tanto de militares como de policías. Esto obliga a un acuartelamiento (poner fuera del cuartel) de la mitad de la tropa militar, licenciándolos u organizándolos en turnos de día por medio, un día dentro (encuartelado) y el siguiente día fuera (acuartelado), de manera de no saturar los predios, en particular dormitorios, lo propio con los efectivos policiales. 4. Los conscriptos de provincia en periodo de servicio militar que no puedan regresar día por medio a encuartelarse para acuartelarse el siguiente, deberán ser más estrictos observadores del distanciamiento físico. Recomendar la ausencia de contacto físico enfáticamente.
Actions. 1. The police or military authorities in charge have the obligation to ensure the dissemination, learning and full application of the personal biosafety protocol set out above in this article, among all subordinates in exercise. 2. Avoid skin contad with people, handling patients with the use of a mask and wool gloves and glasses, and applying Mentisan® in the nostrils. Continuous application of the 3XAL protocol. 3. For officers and troops of both institutions, it is recommended that the capacity in dormitories and canteens be reduced by half, which would imply a reduction by half of the number of personnel, both military and police. This forces half of the military troops to be outside the barracks, authorizing their presence or organizing them in shifts every other day, one day inside the barracks and the next day outside the barracks, so as not to saturate the premises. The dormitories in particular, the same applies to police personnel. 4. Provincial conscripts in a period of military service who cannot return every other day to garrison themselves to garrison the next, must be stricter observers of social distancing. Recommend the absence of physical contad strongly.
CONCLUSIONS
La Tabla 1 muestra las probabilidades de contagio en presencia de individuo virulento o de otros medios que soporten el virus, como superficies y ambientes saturados de gente y sin ventilación. Después de lo expuesto en el presente artículo, se concluye que:
1. La fuente de contagio es la persona virulenta
2. El virus es transportado por la persona virulenta
3. El virus es transmitido por contacto dérmico entre la persona virulenta (portador) y el receptor, si éste se toca las mucosas después del contacto (alta probabilidad de contagio)
4. El virus es transmitido por contacto dérmico entre superficies contaminadas y el receptor (baja probabilidad de contagio, solo se ha detectado la presencia viral en superficies por PCR tiempo real sobre ARN)
5. El virus es transmitido por la persona virulenta en el aire en gotitas de saliva (procedentes de la boca al toser o hablar) y por gotitas de moco (procedentes de la nariz al estornudar) y por aerosoles (procedentes de la nariz y de la boca al respirar), alta probabilidad de contagio sin medidas preventivas de uso de mascarilla y distanciamiento físico (1,5 a 2 m), baja probabilidad de contagio con medidas preventivas de uso de mascarilla y distanciamiento físico
6. El virus se transmite por el aire en aerosoles lejos de la fuente de contagio (persona virulenta) en lugares cerrados y llenos de gente (baja probabilidad de contagio, solo se ha detectado la presencia viral por PCR tiempo real sobre ARN)
Table 1 shows the probabilities of contagion in the presence of a virulent individual or other means that support the virus, such as surfaces and environments saturated with people and without ventilation. After what is stated in this article, it is concluded that:
1. The source of infection is the virulent person
2. The virus is carried by the virulent person
3. The virus is transmitted by dermal contact between the virulent person (carrier) and the receptor, if it touches the mucous membranes after contact (high probability of contagion)
4. The virus is transmitted by dermal contact between contaminated surfaces and the receptor (low probability of contagion, only the viral presence has been detected on surfaces by real-time PCR on RNA)
5. The virus is transmitted by the virulent person in the air in droplets of saliva (coming from the mouth when coughing or speaking) and by droplets of mucus (coming from the nose when sneezing) and aerosols (coming from the nose and mouth breathing), high probability of contagión without preventive measures of use of a mask and physical distancing (1.5 to 2 m), low probability of contagion with preventive measures of use of a mask and physical distancing
6. The virus is transmitted through the air in aerosols far from the source of contagion (virulent person) in closed and crowded places (low probability of contagion, only the viral presence has been detected by real-time PCR on RNA)
SUPPLEMENTARY RECOMMENDATIONS
El contacto físico a partir de ahora será con limitaciones. Sin embargo, es posible interactuar socialmente sin exponerse a riesgo de contagio. From now on, social contad will be limited. It ispossible to ínteract socially without exposing yourself to the risk of contagion.
Acciones: 1. Consumir cinc (Zn) y vitamina C en forma de comprimidos (suplemento alimenticio, puede venir combinado con ca y mg) o alimentos ricos en cinc, con carácter profiláctico, para reforzar el sistema inmunológico, además de avena que contiene betaglucanos que cumplen con el mismo propósito. 2. Se ha establecido que el consumo de coca en forma de mate o de acullico, como tratamiento profiláctico contra los trombos es benéfico. En la fase aguda de la enfermedad por COVTD-19, se generan microtrombos en pulmones y en el cerebro del paciente, con consecuencias fatales. La coca tiene actividad anti agregación plaquetaria en la sangre humana, o sea que retrasa la formación de coágulos. Se recomienda la ingestión diaria de uno o dos mates de coca [42].
Actions: 1. Consume zinc (Zn) and vitamin C in the form of tablets (food supplement, it can be combined with Ca and Mg) or foods rich in zinc, prophylactically, to strengthen the immune system, in addition to oats that contain beta-glucans that comply with the same purpose. 2. It has been established that the consumption of coca in the form of mate or acullico, is a prophylactic treatment against thrombi. 3. In the acute phase of COVID-19 disease, microthrombi are generated in the lungs and brain of the patient, with fatal consequences. Coca has anti-platelet aggregation activity in human blood, that is, it delays clot formation. The daily ingestion of one or two coca tea is recommended [30].
ACKNOWLEDGEMENTS
Esta carta ha sido elaborada por el autor, Jefe Editor de la Revista Boliviana de Química, gracias a la desinteresada y muy eficaz colaboración de miembros del cuerpo colegiado del Área de Química Orgánica del Instituto de Investigaciones Químicas de la Carrera de Ciencias Químicas de la Universidad Mayor de San Andrés, quienes aportaron con sus conocimientos y experiencia en diversos temas de investigación y en calidad de pares revisores o consejeros:, This letter has been prepared by the author, Chief Editor of the Bolivian Journal of Chemistry, thanks to the disinterested and very effective collaboration of members of the faculty of the Organic Chemistry Area of the Chemical Research Institute of the Chemical Sciences Department of the Universidad Mayor de San Andrés, who contributed with their knowledge and experience in various research topics and as peer reviewers or advisors:
- José L. Vüa, Ph.D.,
- J. Mauricio Peñarrieta, Ph.D.,
- Oscar Rollano, Ph.D.,
- Patricia Mollinedo, Ph.D.,
- Leslie Tejeda, Ph.D.,
- Giovanna Almanza, Ph.D.
NOTAS
§ José A. Bravo is currently Editor-in-Chief of Revista Boliviana de Química; member (FC) of the National Academy of Pharmacy, ANP, France
*Llop Hernández A, Valdés-Dapena Vivanco MM, Zuazo Silva JL. Microbiología y Parasitología Médicas. Tomo II, Sección V Virus, Cap. 54, pp. 3-4. Editorial Ciencias Médicas, La Habana 2001
† Thody, A.J., Shuster, S. 1989, Control and Function of Sebaceous Glands, Physiological Reviews 69 (2), 383-416. PMID 2648418.
‡ Cavanagh D., The Coronavirus Surface Glycoprotein, In: The Coronaviridae, The Viruses, ed by Siddell S.G., 1995. Springer, Boston, MA. USA, DOI: https://doi.org/10.1007/978-1-4899-1531-3_5.
§ Rottier P.J.M. The Coronavirus Membrane Glycoprotein, In: The Coronaviridae, The Viruses, ed by Siddell S.G., 1995, Springer, Boston, MA. USA, DOI: https://doi.org/10.1007/978-1-4899-1531-3_6.
** https://medium.com/@nyhforg/what-are-glycoproteins-and-what-do-they-do-cf7716c98777. Access date: June 2020.
†† Llop Hernández A, Valdés-Dapena Vivanco MM, Zuazo Silva JL. Microbiología y Parasitología Médicas. Tomo II, Sección V Virus, Cap. 54, pp. 3-4. Editorial Ciencias Médicas, La Habana 2001.
† Thody, A.J., Shuster, S. 1989, Control and Function of Sebaceous Glands, Physiological Reviews 69 (2), 383-416. PMID 2648418.
‡ Cavanagh D., The Coronavirus Surface Glycoprotein, In: The Coronaviridae, The Viruses, ed by Siddell S.G., 1995. Springer, Boston, MA. USA, DOI: https://doi.org/10.1007/978-1-4899-1531-3_5.
§§ Rottier P.J.M. The Coronavirus Membrane Glycoprotein, In: The Coronaviridae, The Viruses, ed by Siddell S.G., 1995, Springer, Boston, MA. USA, DOI: https://doi.org/10.1007/978-1-4899-1531-3_6.
*** https://medium.com/@nyhforg/what-are-glycoproteins-and-what-do-they-do-cf7716c98777. Access date: June 2020.
†† Llop Hernández A, Valdés-Dapena Vivanco MM, Zuazo Silva JL. Microbiología y Parasitología Médicas. Tomo II, Sección V Virus, Cap. 54, pp. 3-4. Editorial Ciencias Médicas, La Habana 2001.
‡‡‡Rottier P.J.M. The Coronavirus Membrane Glycoprotein, In: The Coronaviridae, The Viruses, ed by Siddell S.G., 1995, Springer, Boston, MA. USA, DOI: https://doi.org/10.1007/978-1-4899-1531-3_6.
§§§ https://medium.com/@nyhforg/what-are-glycoproteins-and-what-do-they-do-cf7716c98777. Access date: June 2020.
**** Liu, Y., Yan, L.M., Wan, L., Xiang, T.X., Le, A., Liu, J.M., Peiris, M., Poon, L.L.M.L., Zhang, W. 2020, Viral dynamics in mild and severe cases of COVID-19, www.thelancet.com/infection Vol 20 June 2020.
†††† https://news.harvard.edu/gazette/story/2020/08/looking-at-children-as-the-silent-spreaders-of-sars-cov-2/. Access date: June 2020
REFERENCES
1. Earla. P. 2014, Ancient diseases-microbial impact, J Anc Dis Prev Rem 2014, 2:1. DOI : 10.4172/2329-8731.R1-001. [ Links ]
2. Nekhai, S. 2012, Virus structure http://www.howard.edu/rcmi_proteomics/presentations/Virus%20Structure%20020112%20_lectures %201&2.pdf, Access date: May 2020. [ Links ]
3. Ratnesar-Shumate, S., Williams, G., Green, B., Krause, M., Holland, B., Wood, S., Bohannon, J., Boydston, J., Freeburger, D., Hooper, I., Beck, K., Yeager, J., Altamura, L.A., Biryukov, J., Yolitz, J., Schuit, M., Wahl, V., Hevey, M., Dabisch, P. 2020, Simulated Sunlight Rapidly Inactivates SARS-CoV-2 on Surfaces, The Journal of Infectious Diseases, 222(2), 214–222, DOI: https://doi.org/10.1093/infdis/jiaa274, Access date: May 2020.
4. Arias-Reyes, C., Zubieta-DeUrioste, N., Poma-Machicao, L., Aliaga-Raduan, F., Carvajal-Rodriguez, F., Dutschmannc, M., Schneider-Gasser, E.M., Zubieta-Calleja, G., Soliz, J. 2020, Does the pathogenesis of SARS-CoV-2 virus decrease at high-altitude?, Respir Physiol Neurobiol, DOI: https://doi.org/10.1016/j/j.resp.2020.103443, Access date: June 2020. [ Links ]
5. Bianco, A., Biasin, M., Pareschi , G., Cavalieri , A., Cavatorta, C., Fenizia, C., Galli, P., Lessio, L., Lualdi, M., Redaelli, E., Saulle, I., Trabattoni, D., Zanutta, A., Clerici, M., UV-C irradiation is highly effective in inactivating and inhibiting SARS-CoV-2 replication, medRxiv, The Reprint server for health sciences, https://www.ellitoral.com/index.php/id_um/249583-cientificos-italianos-aseguran-que-los-rayos-solares-destruyen-al-coronavirus-rayos-ultravioleta-vs-covid19-salud.html, Access date: June 2020. [ Links ]
6. Yadav, T., Saxena, S.K. Chapter 4, Transmission Cycle of SARS-CoV and SARS-CoV-2, In: Medical Virology: from Pathogenesis to Disease Control, ed by Saxena, S.K., Coronavirus Disease 2019 (COVID-19), Epidemiology, Pathogenesis, Diagnosis and Therapeutics, ed by Saxena, S.K., 2020, Springer, Singapore, Singapore, 38-39. DOI: https://doi.org/10.1007/978-981-15-4814-7. [ Links ]
7. Setti, L., Passarini, F., De Gennaro, G., Barbieri, P., Pallavicini, A., Ruscio, M., Piscitelli, P., Colao, A., Miani, A. 2020, Searching for SARS-COV-2 on Particulate Matter: A Possible Early Indicator of COVID-19, Epidemic Recurrence, Int. J. Environ. Res. Public Health, 17, 2986; DOI: 10.3390/ijerph17092986, www.mdpi.com/journal/ijerph. Access date: June 2020. [ Links ]
8. Ciencewicki, J., Jaspers, I. 2007, Air Pollution and Respiratory Viral Infection. Inhal. Toxicol., 19, 1135–1146. DOI: 10.1080/08958370701665434.
9. Sedlmaier, N., Hoppenheidt, K., Krist, H., Lehmann, S., Lang, H., Büttner, M. 2009, Generation of avian influenza virus (AIV) contaminated fecal fine particulate matter (PM2.5): Genome and infectivity detection and calculation of immission, Veterinary Microbiology 139 (2009) 156–164, www.elsevier.com/locate/vetmic, DOI: https://doi.org/10.1016/j.vetmic.2009.05.005.
10. Zhang, R., Li, Y., Zhang, A.L., Wang, Y. Molina, M.J. 2020, Identifying airborne transmission as the dominant route for the spread of COVID-19, PNAS, 117 (26), 14857–14863. DOI: www.pnas.org/cgi/doi/10.1073/pnas.2009637117.
11. Leung, N.H.L., Chu, D.K.W., Shiu, E.Y.C., Chan, K.H., McDevitt, J.J., Hau, B.J.P., Yen, H.L., Li, Y., Ip, D.K.M., Peiris, J.S.M., Seto, W.H., Leung, G.M., Milton, D.K., Cowling, B.J. 2020, Respiratory virus shedding in exhaled breath and efficacy of face masks, Nat. Med., 26, 676–680.
12. Tellier, R. 2009, Aerosol transmission of influenza A virus: a review of new studies, J R Soc Interface, 6(Suppl 6), S783–S790. DOI: 10.1098/rsif.2009.0302.focus.
13. Pyankov, O.V., Bodnev, S.A., Pyankova, O.G., Agranovski, I.E. 2018, Survival of aerosolized coronavirus in the ambient air, J Aerosol Sci, 115, 158–163. DOI: 10.1016/j.jaerosci.2017.09.009.
14. Richard, M., Fouchier, R.A.M. 2016, Influenza A virus transmission via respiratory aerosols or droplets as it relates to pandemic potential, FEMS Microbiol Rev, 40(1), 68-85. DOI: 10.1093/femsre/fuv039. [ Links ]
15. Weber, T.P., Stilianakis, N.I. 2008, Inactivation of influenza A viruses in the environment and modes of transmission: a critical review, J Infect 57(5), 361-373. DOI: 10.1016/j.jinf.2008.08.013. [ Links ]
16. Lewis, D. 2020, Coronavirus in the air, mounting evidence suggests that coronavirus can travel in airborne aerosols, but health advice has been slow to catch up, Nature, 583, 510-513. [ Links ]
17. Chia, P.Y., Coleman, K.K., Tan, Y.K., Ong, S.W.X., Gum, M., Lau, S.K., Lim, X.F. Lim, A.I., Sutjipto, S., Lee, P.H., Son, T.T., Young, B.E., Milton, D.K., Gray, G.C., Schuster, S., Barkham, T., De, P.P., Vasoo, S., Chan, M., Ang, B.S.P., Tan, B.H., Leo, Y.S., Ng, O.T., Wong, M.S.Y. Marimuthu, K. 2020, Detection of air and surface contamination by SARS-CoV-2 in hospital rooms of infected patients, Nature Communications 11 (2800), DOI: https://doi.org/10.1038/s41467-020-16670-2. [ Links ]
18. Ng, K., Poon, B.H., Puar, T.H.K., Quah, J.L.S., Loh, W.J., Wong, Y.J.,Tan, T.Y., Raghuram, J. 2020, COVID-19 and the risk to health care workers: a case report, Ann. Intern. Med., 172(11), 766-767. DOI: 10.7326/L20-0175. [ Links ]
19. Ding, Z., Qian, H., Xu, B., Huang, Y., Miao, T., Yen, H.L., Xiao, S., Cui, L., Wu, X., Shao, W., Song, Y., Sha, L., Zhou, L., Xu, Y., Zhu, B., Li, Y. 2021, Toilets dominate environmental detection of severe acute respiratory syndrome coronavirus 2 in a hospital, Science of the Total Environment 753 (2021) 141710. DOI: https://doi.org/10.1016/j.scitotenv.2020.141710. [ Links ]
20. Jayaweera, M., Perera, H., Gunawardana, B., Manatunge, J. 2020, Transmission of COVID-19 virus by droplets and aerosols: A critical review on the unresolved dichotomy, Environmental Research, 188 (2020) 109819, DOI: https://doi.org/10.1016/j.envres.2020.109819. [ Links ]
21. Ong, S.W.X., Tan, Y.K., Chia, P.Y., Lee, T.H., Ng, O.T., Wong, M.S.Y., Marimuthu, K. 2020, Air, Surface Environmental, and Personal Protective Equipment Contamination by Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2) From a Symptomatic Patient, JAMA, 323(16), 1610-1612. DOI:10.1001/jama.2020.3227. [ Links ]
22. Varga, Z., Flammer, A.J., Steiger, P., Haberecker, M., Andermatt, R., Zinkernagel, A., Mehra, M.R., Scholkmann, F., Schüpbach, R., Ruschitzka, F. Moch, H. 2020, Electron microscopy of SARS-CoV-2: a challenging task, www.thelancet.com, 395(5), DOI: https://doi.org/10.1016/S0140-6736(20)31185-5. Access date: June 2020. [ Links ]
23. Zhu, N., Zhang, D., Wang, W., Li, X., Yang, B., Song, J., Zhao, X., Huang, B., Shi, W., Lu, R., Niu, P., Zhan, F., Ma, X., Wang, D., Xu, W., Wu, G., Gao, G.F.,Tan, W. 2000, A novel coronavirus from patients with pneumonia in China, 2019. N Engl J Med 2020; 382, 727–733. DOI: 10.1056/NEJMoa2001017.
24. https://www.google.com/search?q=rango+del+peso+molecular+de+las+prote%C3%ADnas+dalton&oq=rango+del+peso+molecular+de
+las+prote%C3%ADnas&aqs=chrome.1.69i57j33l2.24221j0j15&sourceid=chrome&ie=UTF-8 . Access date: June 2020.
25. Bohinski, R. Bioquímica, Addison & Wesley Iberoamericana, 2da ed., 1987, México D.F., México, pp. 136-138. [ Links ]
26. https://www.infobae.com/america/mundo/2020/06/25/como-nos-contagiamos-coronavirus-entre-los-expertos-hay-cada-vez-masconsensos/?utm_medium=Echobox&utm_source=Facebook#Echobox=1593078578. Access date: June 2020.
27. https://elpais.com/ciencia/2020-06-06/radiografia-de-tres-brotes-asi-se-contagiaron-y-asi-podemos-evitarlo.html?ssm=whatsapp. Access date: June 2020.
28. https://www.healthline.com/health/es/coronavirus-periodo-de-incubacion. Access date: June 2020.
29. Lauer, S.A., Grantz, K.H., Bi, Q., Jones, F.K., Zheng, Q., Meredith, H.R., Azman, A.S., Reich, N.G., Lessler, J. 2020, The Incubation Period of Coronavirus Disease 2019 (COVID-19) From Publicly Reported Confirmed Cases: Estimation and Application, Annals of Internal Medicine, DOI: https://doi.org/10.7326/M20-0504, https://www.acpjournals.org/doi/10.7326/M20-0504. Access date; June 2020. [ Links ]
30. https://es.qwe.wiki/wiki/Turpentine. Access date: June 2020.
31. Yang, Z., Wu, N., Zu, Y., Fu, Y. 2011, Comparative Anti-Infectious Bronchitis Virus (IBV) Activity of (-)-Pinene: Effect on Nucleocapsid (N) Protein, Molecules, 16, 1044-1054; DOI:10.3390/molecules16021044. [ Links ]
32. https://www.lavanguardia.com/vida/salud/20151130/30490911057/ravinstara-arbol-antiviral-excelencia-aromaterapia-medica.html. Access date: June 2020.
33. Müller J, Greiner JF, Zeuner M, Brotzmann V, Schäfermann J, Wieters F, Widera D, Sudhoff H, Kaltschmidt B, Kaltschmidt C. 2016, 1,8-Cineol potentiates IRF3-mediated antiviral response in human stem cells and in an ex vivo model of rhinosinusitis, Clinical Science 130, 1339–1352, DOI: 10.1042/CS20160218.
34. Verma, R.S., Rahman, L., Verma, R.K. Chauhan, A., Yadav, A.K., Singh, A. 2010, Essential Oil Composition of Menthol Mint (Mentha arvensis) and Peppermint (Mentha piperita) Cultivars at Different Stages of Plant Growth from Kumaon Region of Western Himalaya, Open Access Journal of Medicinal and Aromatic Plants, 1(1), 13-18. [ Links ]
35. Kamatou, G.P.P, Vermaak, I., Viljoen, A.M, Lawrence, B.M. 2013, Menthol: A simple monoterpene with remarkable biological properties, Phytochemistry, DOI: http://dx.doi.org/10.1016/j.phytochem.2013.08.005. [ Links ]
36. https://www.opinion.com.bo/articulo/tendencias/or-eacute-gano-combate-virus-previene-inflamaciones/20170304230800674486.amp.html . Access date: June 2020.
37. https://www.msn.com/es-xl/salud/noticias-medicas/covid-19-estudio-revela-menor-tasa-de-contagio-entre-los-ni%c3%b1os/ar-BB18pazQ?li=AAgh0dF&ocid=UP97DHP. Access date: June 2020.
38. https://www.pasteur.fr/en/press-area/press-documents/covid-19-primary-schools-no-significant-transmission-among-children-students-teachers. Access date: June 2020.
39. Kar, S.K., Verma, N., Saxena, S.K. Chapter 7, Coronavirus infection among children and adolescents, In: Medical Virology: from Pathogenesis to Disease Control, ed by Saxena, S.K., Coronavirus Disease 2019 (COVID-19), Epidemiology, Pathogenesis, Diagnosis and Therapeutics, ed by Saxena, S.K., 2020, Springer, Singapore, Singapore, 71, 73, 74. DOI: https://doi.org/10.1007/978-981-15-4814-7. [ Links ]
40. Chen, Z.M., Fu, J.F., Shu, Q., Chen, Y.H., Hua, C.Z., Li, F.B. Lin, R., Tang, L.F., Wang, T.L., Wang, W., Wang, Y.S., Xu, W.Z., Yang, Z.H., Ye, S., Yuan, T.M., Zhang, C.M., Zhang, Y.Y. 2020, Diagnosis and treatment recommendations for pediatric respiratory infection caused by the 2019 novel coronavirus, World J Pediatr. DOI: https://doi.org/10.1007/s12519-020-00345-5. [ Links ]
41. https://www.comunidad.madrid/servicios/salud/alimentos-coronavirus. Access date: June 2020.
42. Rodríguez, A., Guillon, L., Chávez de, M. Uso de la hoja de coca y hematología, In: Usos de la hoja de coca y salud pública, ed by Villena-Cabrera, M., Sauvain, M., 1997, Weimberg, La Paz, Bolivia, 78-82. [ Links ]