INTRODUCCIÓN
La telemedicina se ha consolidado como una herramienta fundamental en los sistemas de salud modernos, especialmente tras la pandemia de COVID-19, que evidenció la necesidad urgente de brindar atención médica oportuna a distancia, incluso en escenarios críticos. Su importancia radica en la capacidad de superar barreras geográficas, temporales y logísticas que tradicionalmente han limitado el acceso a servicios especializados de salud. En el contexto prehospitalario, esta tecnología representa una revolución en la forma de abordar emergencias médicas, permitiendo que la expertise clínica llegue al lugar del incidente antes que el paciente llegue al hospital. La justificación de esta investigación se fundamenta en la necesidad de comprender cómo la integración tecnológica puede transformar la respuesta ante emergencias, especialmente en contextos latinoamericanos donde las distancias geográficas y las limitaciones de recursos representan desafíos significativos para la atención oportuna.
En el ámbito prehospitalario, la incorporación de tecnologías de la información y comunicación (TIC) ha posibilitado la realización de valoraciones clínicas remotas, la transmisión de parámetros fisiológicos en tiempo real, la comunicación directa con especialistas, y la orientación de intervenciones desde el lugar del incidente hasta el centro hospitalario. Diversos estudios han demostrado que estas herramientas permiten reducir los tiempos de respuesta, mejorar la coordinación entre niveles de atención y fortalecer la toma de decisiones clínicas informadas (1-4).
Sin embargo, su implementación aún enfrenta barreras importantes: limitaciones en infraestructura tecnológica, brechas de conectividad, ausencia de normativas específicas, y escasa formación del personal operativo en el manejo de plataformas digitales (5-7). Además, se ha identificado cierta resistencia al cambio por parte de profesionales con menor familiaridad tecnológica, y una falta de alineación entre políticas institucionales y estrategias de salud digital.
A pesar de estos desafíos, experiencias recientes como las desarrolladas en Perú donde ambulancias se conectan con hospitales de referencia ante emergencias neurológicas han demostrado resultados prometedores que abren nuevas perspectivas para América Latina (8,9).
El presente artículo ofrece una revisión crítica de la literatura científica reciente sobre telemedicina y monitorización remota en contextos prehospitalarios, con énfasis en sus tendencias, desafíos, tecnologías asociadas y buenas prácticas tanto a nivel internacional como regional, complementada con datos propios recabados en Cuenca, Ecuador.
Avances tecnológicos aplicados a la telemedicina prehospitalaria
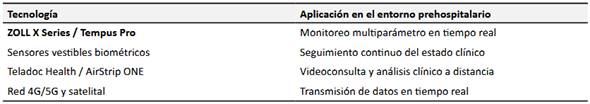
El desarrollo de plataformas digitales especializadas, dispositivos portátiles de monitoreo fisiológico y la expansión de redes de alta velocidad (4G, 5G y satelital) han sido elementos clave en la consolidación de la telemedicina en el entorno prehospitalario. Estas tecnologías permiten transmitir datos clínicos relevantes en tiempo real, lo que favorece intervenciones más rápidas y precisas desde el lugar del evento hasta el centro hospitalario (10,11).
A nivel internacional, países como Japón implementaron sistemas avanzados de coordinación remota tras el tsunami de 2011, mientras que en Estados Unidos el modelo e-ICU se ha integrado exitosamente en ambulancias de cuidados intensivos, demostrando su efectividad en contextos críticos (12,13).
En América Latina, Perú ha impulsado el programa Teleictus, que permite coordinar en tiempo real a unidades móviles con neurólogos en hospitales de referencia ante casos sospechosos de accidente cerebrovascular (14). En Colombia, se han desarrollado experiencias similares con ambulancias tipo III que utilizan plataformas como Teladoc Health y AirStrip ONE, especialmente en áreas urbanas (15,16).
En Ecuador, aunque la evidencia publicada aún es limitada, se han dado pasos importantes en ciudades como Quito y Cuenca (17,18). Instituciones como el Cuerpo de Bomberos y operadores de transporte sanitario han comenzado a integrar monitores multiparámetro en unidades de soporte vital avanzado, fortaleciendo el seguimiento clínico durante los traslados. Estas prácticas, si bien aún no sistematizadas en la literatura científica, representan avances concretos hacia una mayor integración tecnológica en el sistema prehospitalario nacional.
Por otra parte, el uso de sensores biométricos vestibles ha abierto nuevas posibilidades para el monitoreo continuo de variables fisiológicas como frecuencia cardíaca, temperatura o saturación de oxígeno (19,20). Combinados con redes móviles estables, estos dispositivos refuerzan la capacidad diagnóstica del personal de primera respuesta, incluso en zonas de cobertura limitada.
Nota: Las tecnologías listadas han sido seleccionadas en función de su aplicabilidad demostrada en ambulancias de soporte vital avanzado a nivel internacional, y su potencial integración en el sistema prehospitalario ecuatoriano.
METODOLOGÍA
Se realizó una revisión integradora de literatura científica con el objetivo de analizar las tendencias, tecnologías y desafíos asociados al uso de la telemedicina en el entorno prehospitalario. El proceso metodológico se desarrolló conforme a los lineamientos establecidos en la declaración PRISMA 2020, lo que permitió garantizar la transparencia, exhaustividad y trazabilidad en la selección de fuentes.
La búsqueda bibliográfica se centró en publicaciones comprendidas entre enero de 2018 y marzo de 2024. Se consultaron las bases de datos científicas PubMed, Scopus, SciELO, Redalyc y Google Scholar, aplicando filtros temáticos y eliminando duplicados. La distribución aproximada de los estudios seleccionados fue la siguiente: PubMed (n = 12), Scopus (n = 10), SciELO (n = 9), Redalyc (n = 7) y Google Scholar (n = 12).
Los descriptores utilizados incluyeron: "telemedicina", "monitorización remota", "atención prehospitalaria", "emergencias médicas" y "sistemas de comunicación médica", combinados mediante operadores booleanos (AND, OR). Se priorizaron artículos en español e inglés, sometidos a revisión por pares. Aunque se estableció un rango temporal desde 2018, se justificó la inclusión de estudios específicos de ese año debido a su relevancia metodológica y su aplicabilidad en el contexto latinoamericano.
Se consideraron para la revisión aquellos artículos publicados entre los años 2015 y 2024. Se incluyeron estudios originales, revisiones sistemáticas, metaanálisis e informes técnicos que abordaran de manera explícita el uso de la telemedicina o la monitorización remota aplicadas a la atención prehospitalaria. El enfoque debía estar claramente identificado en el título, resumen o contenido principal del documento.
Por otro lado, se excluyeron todas aquellas publicaciones que no ofrecían acceso al texto completo, así como documentos duplicados o que no presentaban una relación temática directa con la atención prehospitalaria mediante telemedicina. También fueron descartados los estudios centrados exclusivamente en contextos intrahospitalarios, ya que no cumplían con el objetivo específico de la revisión.
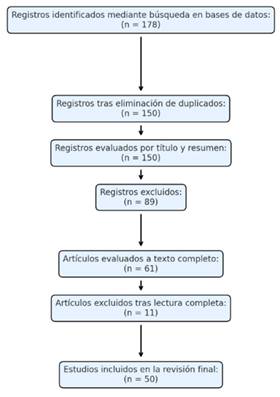
La búsqueda inicial arrojó un total de 178 documentos. Luego de una primera revisión por título y resumen, se descartaron 89 estudios por no cumplir los criterios definidos. La lectura a texto completo de los restantes permitió incluir 50 trabajos pertinentes en el análisis final. Este proceso se resume en la Figura 1, elaborada con base en los pasos establecidos por PRISMA 2020.
Nota: Diagrama de flujo PRISMA 2020 del proceso de búsqueda, selección e inclusión de estudios científicos sobre telemedicina y monitorización remota en atención prehospitalaria (2018-2024).
Complemento metodológico
Como parte de la estrategia metodológica, se complementó la revisión bibliográfica con el levantamiento de información primaria mediante una encuesta aplicada a profesionales de atención prehospitalaria en la ciudad de Cuenca. El objetivo fue contextualizar los hallazgos teóricos con la experiencia operativa local y obtener percepciones directas sobre el uso, beneficios y barreras de la telemedicina en escenarios reales de emergencia.
La encuesta fue diseñada con base en criterios técnicos, validación interna y lenguaje adaptado al perfil de los participantes. Se estructuró en cuatro bloques temáticos: características sociodemográficas, recursos disponibles y desafíos operativos, nivel de conocimiento y uso de telemedicina, y equipamiento institucional y formación recibida.
El instrumento incluyó preguntas cerradas y abiertas, y fue aplicado a una muestra intencionada de 60 profesionales, entre médicos, paramédicos y bomberos pertenecientes a instituciones públicas, privadas y mixtas. La mayoría contaba con experiencia directa en atención de emergencias en Cuenca o sus alrededores.
DESARROLLO Y DISCUSIÓN
Los resultados obtenidos a partir de la revisión de literatura científica permitieron identificar una serie de estudios que documentan experiencias relevantes en la aplicación de la telemedicina en entornos prehospitalarios, tanto en contextos urbanos como rurales. De los 178 documentos inicialmente identificados, se seleccionaron 50 trabajos con evidencia verificable y pertinencia temática. Estos estudios destacan mejoras en la toma de decisiones clínicas, reducción de tiempos de respuesta, fortalecimiento de la coordinación interinstitucional y avances tecnológicos aplicados al monitoreo remoto. La Tabla 2 resume las características principales de estos estudios, incluyendo a sus autores y los hallazgos más relevantes que contribuyen a la comprensión del impacto de la telemedicina en escenarios de emergencia médica prehospitalaria.
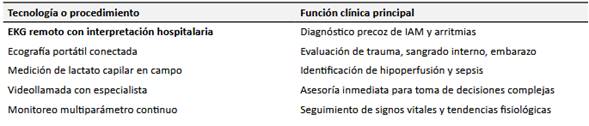
Los hallazgos de esta revisión evidencian una tendencia positiva en la integración de la telemedicina en entornos prehospitalarios. De los 50 estudios analizados, 37 reportaron mejoras significativas en la atención a pacientes con emergencias médicas tiempo-dependientes como el accidente cerebrovascular (ACV) o el infarto agudo de miocardio (IAM), especialmente cuando se integraron plataformas de monitoreo remoto, videollamadas clínicas y tecnologías de conectividad avanzada (21,22).
Un conjunto de 20 publicaciones resaltó la reducción en los tiempos de respuesta médica gracias a la activación anticipada de protocolos terapéuticos desde la ambulancia (23,24). En contextos urbanos y rurales, el uso de sensores portátiles, dispositivos de electrocardiografía remota y cámaras conectadas a centros de coordinación hospitalaria permitió evaluar en tiempo real el estado clínico del paciente, optimizando la ruta de atención y reduciendo complicaciones.
Durante la pandemia por COVID-19, experiencias como el programa REMOTE-COVID en Italia y el e-ICU en Estados Unidos documentaron el uso exitoso de telemedicina en ambulancias, aplicando monitorización de signos vitales, videollamadas y envío de electrocardiogramas desde campo (25,26). En América Latina, aunque con menor penetración, proyectos piloto en México, Brasil y Ecuador mostraron resultados alentadores, especialmente en áreas rurales de difícil acceso (27,28).
Los resultados permiten evidenciar que la telemedicina en emergencias no solo aporta valor clínico inmediato, sino que también optimiza la coordinación interinstitucional y la logística de atención (29,30). La evidencia sugiere un efecto positivo sobre la supervivencia y el pronóstico funcional del paciente cuando estas herramientas se integran de manera estructurada al sistema prehospitalario.
Discusión
Los resultados obtenidos en esta revisión evidencian el papel transformador de la telemedicina en el contexto prehospitalario, especialmente en situaciones clínicas tiempo-dependientes como el accidente cerebrovascular (ACV) o el infarto agudo de miocardio (IAM). Coincidiendo con estudios previos, se confirma que la integración de plataformas digitales, monitoreo remoto y video comunicación con especialistas permite reducir los tiempos de respuesta y mejorar la calidad de las decisiones clínicas en campo (31,32).
En particular, la activación temprana de protocolos hospitalarios desde la ambulancia ha demostrado ser una estrategia eficaz para anticipar intervenciones críticas y mejorar el pronóstico del paciente (33,34). Este modelo, ampliamente documentado en países como Estados Unidos e Italia, empieza a ser replicado con éxito en algunos entornos latinoamericanos, como Perú y Colombia. En Ecuador, aunque la evidencia aún es incipiente, las experiencias locales sugieren que existe un potencial considerable para su aplicación, especialmente en zonas urbanas con acceso a conectividad móvil estable (35,36).
La incorporación de herramientas como sensores biométricos vestibles, ecógrafos portátiles y transmisores de datos en tiempo real ha ampliado las posibilidades diagnósticas en campo, permitiendo una valoración más completa y oportuna (37,38). Sin embargo, su implementación efectiva enfrenta barreras estructurales relevantes: la falta de interoperabilidad entre plataformas, la ausencia de protocolos normalizados, y la limitada formación del personal operativo en el uso de estas tecnologías (39,40).
A nivel regional, también se identifican desafíos institucionales y normativos (41,42). Muchos sistemas de salud carecen de lineamientos específicos sobre el uso de telemedicina en emergencias, lo que limita su adopción segura y estandarizada. En este sentido, resulta urgente avanzar hacia políticas públicas inclusivas que promuevan la integración formal de estas herramientas en el sistema de atención prehospitalaria, asegurando al mismo tiempo principios éticos, seguridad del paciente y confidencialidad de la información.
Finalmente, es importante reconocer que la telemedicina no sustituye a la atención presencial, sino que la complementa estratégicamente (43,44). Su incorporación debe estar guiada por criterios clínicos claros, evaluación de impacto y procesos formativos continuos, para que el uso de tecnología contribuya de manera efectiva a mejorar la respuesta ante emergencias y reducir inequidades en el acceso a servicios especializados.
CONCLUSIONES
La telemedicina ha dejado de ser una posibilidad futura para convertirse en una herramienta real, eficaz y necesaria dentro de los sistemas de atención prehospitalaria. Su integración, cuando se realiza de forma planificada y con soporte tecnológico adecuado, permite acortar tiempos críticos, anticipar intervenciones clave y transformar la experiencia clínica desde el primer contacto con el paciente.
Este análisis confirma que las soluciones digitales aplicadas a la atención en campo -como el monitoreo remoto, las videollamadas clínicas y los dispositivos portátiles conectados- no solo mejoran la toma de decisiones, sino que también fortalecen la articulación entre el personal de emergencia y los equipos hospitalarios (45,46). Los beneficios clínicos son evidentes, pero su implementación requiere más que voluntad: necesita conectividad, inversión sostenida, liderazgo institucional y marcos normativos claros.
En Ecuador, los avances son tangibles, aunque aún fragmentados (47,48). La evidencia local revela un alto grado de disposición del personal operativo para utilizar herramientas de telemedicina, pero también expone carencias en equipamiento, formación técnica y protocolos estandarizados. Este desajuste entre capacidad instalada y potencial tecnológico representa una oportunidad urgente de intervención.
No se trata solo de incorporar pantallas o sensores; se trata de repensar el modelo de atención desde una lógica interoperable, resolutiva y centrada en el paciente (49,50). La telemedicina no reemplaza la atención presencial, pero sí la potencia. La convierte en algo más inteligente, más conectado, más humano.
La ruta hacia un sistema prehospitalario moderno pasa inevitablemente por la transformación digital. Pero esa ruta no puede ser improvisada. Requiere decisiones técnicas, respaldo político y, sobre todo, visión a largo plazo. Porque cada minuto que se gana con tecnología, es una vida que puede salvarse a tiempo.