Introducción
La diabetes se ha convertido en una de las epidemias de salud más preocupantes a nivel mundial. En Bolivia, la prevalencia de diabetes era del 5,5% en 2021 y se proyecta que ascenderá al 6,1% en 2030 (IDF Diabetes Atlas, 2024). Este panorama plantea la interrogante sobre si el sistema de salud boliviano está preparado para enfrentar esta crisis en expansión. El acceso a la salud en Bolivia sigue estando vinculado a dinámicas neoliberales de privatización y a un acceso universal reducido. A pesar de los esfuerzos gubernamentales por modificar esta estructura, en el momento de esta investigación, el acceso a la atención sanitaria aún depende en gran medida del empleo formal (Agafitei, 2023). Un estudio de la Organización Mundial de la Salud (OMS, 2019) sobre factores de riesgo de enfermedades no transmisibles en Bolivia reveló que la mayoría de los pacientes con diabetes (62,75%) son trabajadores independientes o dependientes sin acceso garantizado a la seguridad social. Esto sugiere que la mayoría de ellos forman parte del sector informal, donde el acceso al seguro público de salud es limitado.
La estructura sanitaria en Bolivia es predominantemente pluralista, con la coexistencia de diversas prácticas médicas basadas en diferentes cosmovisiones (Gabe et al., 2004). El pluralismo médico se refiere a la coexistencia e interacción de múltiples sistemas médicos, tradiciones curativas y prácticas de salud dentro de una sociedad o comunidad (Baer, 2011). En Samaipata, esta interacción entre distintas tradiciones médicas es particularmente evidente. Un paciente diabético expresó la arraigada creencia en la medicina alternativa en la comunidad: "Aquícreemos mucho en la medicina natural, porque por la bendición de Dios y la vida, tenemos todo aquí [...]" (M., entrevista informal, 20 de febrero de 2024). Un médico local también destacó esta creencia al afirmar: "Hay muchos pacientes que, a pesar de seguir su tratamiento médico, toman, por ejemplo, moringa" (F., entrevista semiestructurada, 20 de febrero de 2024). Por lo tanto, incorporar una visión más amplia de las narrativas de salud que reconozca la coexistencia de diferentes tradiciones médicas es fundamental para comprender la gestión de la diabetes en esta comunidad.
A pesar de la creciente carga de la diabetes en Bolivia, las investigaciones sobre esta enfermedad se han centrado predominantemente en países de ingresos altos, con algunas excepciones en naciones en desarrollo más grandes (Lieberman, 2004). Los estudios sobre diabetes en Bolivia son escasos y se han enfocado principalmente en la prevalencia de la enfermedad, las necesidades de los afectados y el uso de la medicina tradicional, con una mayor atención a las áreas urbanas (Barceló et al., 2001; Leyns et al., 2021; Pekova et al., 2023). En cuanto a las narrativas de la enfermedad, la literatura existente ha abordado las perspectivas de los sectores más pobres, expandiendo descripciones psicológicas y sociales de la vida con diabetes (Mendenhall et al., 2010). Sin embargo, estas investigaciones han omitido en gran medida las percepciones de los profesionales de la salud. Asimismo, los estudios sobre el estigma asociado a la diabetes han analizado sus efectos en el bienestar psicológico y los resultados clínicos, pero sin vincularlos a contextos específicos (Schabert et al., 2013). Y respecto a las preferencias de tratamiento, aunque existen investigaciones sobre la elección entre medicina tradicional y convencional en América del Sur, pocos estudios han analizado esta dinámica específicamente en pacientes con diabetes (Vandebroek et al., 2008).
En este sentido, la investigación realizada busca abordar esta brecha en el conocimiento, explorando las narrativas de la enfermedad, las experiencias de estigma y las preferencias de tratamiento de personas con diabetes en un contexto rural y localizado en Bolivia. Para ello, se utilizó el concepto de navegación social, entendido como el proceso mediante el cual los individuos se desenvuelven dentro de un entorno incierto y estructurado por restricciones sociales (Vigh, 2009). Este marco permite analizar cómo los pacientes con diabetes ajustan sus prácticas de tratamiento según sus expectativas sobre su entorno cambiante. Asimismo, se orientó la investigación con la teoría de las narrativas de enfermedad de Mattingly (2005), que sostiene que los pacientes construyen relatos sobre su enfermedad para dotar de sentido a su experiencia y reconstruir su identidad ante la adversidad. Finalmente, se integró la teoría del estigma de Goffman (1963) para analizar cómo la diabetes afecta la vida cotidiana de los pacientes, no solo en términos de discriminación social, sino también en la interiorización de representaciones negativas que influyen en su autoestima y sus decisiones de tratamiento.
En este marco, la creciente prevalencia de la diabetes, combinada con un sistema de salud restringido y pluralista, exige una comprensión más profunda sobre cómo las personas en Samaipata navegan su vida con esta enfermedad. A partir de esta perspectiva, se busca responder tres preguntas clave: (1) ¿Qué disparidades existen entre las narrativas de la enfermedad sostenidas por los profesionales de la salud y las personas con diabetes?; (2) ¿Cómo experimentan las personas el estigma y el apoyo a lo largo de su vida con diabetes?, y (3) ¿Qué tipo de tratamiento prefieren y por qué? Cabe destacar que este estudio no distingue entre la diabetes mellitus tipo I y tipo II en las entrevistas, ya que el objetivo es centrarse en la experiencia individual de los participantes.
Método
Muestra
Se recurrió a un muestreo no probabilístico por conveniencia, mediante el cual se contactó y se seleccionó la muestra, priorizando la diversidad de experiencias y roles dentro del sistema desalud local.
Se optó por un enfoque mixto con el objetivo de obtener una perspectiva multidisciplinaria sobre la diabetes en Samaipata. La muestra cualitativa estuvo conformada por 23 participantes: 14 personas con diagnóstico de diabetes (6 hombres, 8 mujeres) y 9 profesionales de la salud (3 hombres, 6 mujeres), incluyendo médicos, farmacéuticos y curanderos tradicionales.
La muestra cuantitativa incluyó a 58 residentes de Samaipata, quienes participaron en un experimento diseñado para evaluar preferencias de tratamiento y elecciones dietéticas en un escenario hipotético de vida con diabetes.
Adicionalmente, se analizaron datos secundarios provenientes de la Encuesta de Vigilancia de Enfermedades No Transmisibles (NCD, por sus siglas en inglés), realizada por la OMS en 2019, así como estadísticas del año 2023 proporcionadas por el Hospital Florida en Samaipata, sobre la cantidad de personas diagnosticadas y en tratamiento por diabetes en la región.
Instrumentos
Para la recolección de datos cualitativos, se llevaron a cabo entrevistas en profundidad con profesionales de la salud y personas con diabetes. Se utilizaron guías de entrevista semiestructuradas diferenciadas para ambos grupos, organizadas en tres secciones principales: (1) percepción general de la diabetes en la comunidad, (2) evaluación de distintos tratamientos para la enfermedad y (3) desafíos cotidianos enfrentados por las personas con diabetes. En las entrevistas con personas diabéticas, se puso especial énfasis en su experiencia individual con la enfermedad, sus motivaciones para elegir determinados tratamientos, el impacto en su bienestar personal y sus interacciones sociales dentro del hogar y la comunidad.
Además de las entrevistas formales, se realizaron entrevistas informales y observaciones de campo para complementar la comprensión de la experiencia vivida por los participantes. Las citas extraídas de las entrevistas se presentan en este estudio utilizando seudónimos y breves descripciones que resguardan la identidad de los entrevistados.
En cuanto a la recolección de datos cuantitativos, se diseñó un experimento en el que los participantes debían imaginar que vivían con diabetes y distribuir una cantidad de dinero simbólico, representada por caramelos, en diferentes categorías de gasto: medicación convencional, medicina alternativa, frutas y verduras, alimentos procesados y carne. Inicialmente, se otorgaban 10 caramelos, seguidos de una cantidad aleatoria entre 1 y 10 en una ronda adicional de ingresos extra. Este diseño permitió analizar las preferencias de tratamiento y las decisiones dietéticas en función de características sociodemográficas como sexo, edad, nivel educativo y familiaridad con la diabetes.
Para complementar estos hallazgos, se realizó un análisis del conjunto de datos de la NCD y de los registros del Hospital Florida. Estos datos proporcionaron información sobre las características sociodemográficas de los pacientes con diabetes en Bolivia, permitiendo contextualizar los resultados obtenidos en el experimento.
Procedimiento
Para responder a la primera pregunta de investigación sobre las disparidades existentes entre las narrativas de la enfermedad sostenidas por los profesionales de la salud y las personas con diabetes, se analizaron las transcripciones codificadas de las entrevistas con ambos grupos, así como los datos del conjunto NCD y las estadísticas del hospital, con el objetivo de identificar diferencias en la percepción y el manejo de la enfermedad.
La segunda pregunta, sobre la experiencia de los pacientes con el estigma y el apoyo, se abordó principalmente a través de entrevistas formales e informales con personas con diabetes, permitiendo explorar sus vivencias de discriminación, apoyo social y estrategias de afrontamiento en distintos ámbitos de su vida.
Para responder a la tercera pregunta sobre el tipo de tratamiento preferido, se analizaron los datos del experimento sobre asignación de recursos en el contexto de la enfermedad, sin establecer una dicotomía entre medicina convencional y alternativa, sino permitiendo la exploración de distintas combinaciones de tratamientos. Los resultados experimentales fueron complementados con las entrevistas a personas con diabetes para comprender los factores que influyen en sus decisiones terapéuticas.
Dado que este estudio aborda aspectos sensibles de la vida de los participantes, se tomaron en cuenta diversas consideraciones éticas. La posicionalidad de los investigadores representó una limitación para la plena comprensión de las experiencias de los informantes (Gammeltoft, 2010). Se identificaron barreras socioculturales y de género, particularmente en el caso del investigador masculino, quien encontró dificultades para establecer confianza con mujeres diabéticas en comparación con la investigadora boliviana asistente. Para mitigar estas limitaciones, se valoró y utilizó el conocimiento contextual de la investigadora local.
Asimismo, la naturaleza informal del trabajo de campo llevó a obtener el consentimiento de manera oral en la mayoría de los casos. Se reconoció la dificultad de establecer relaciones recíprocas con los participantes, dado que, aunque se les brindó un espacio para compartir sus experiencias, los investigadores no pudieron ofrecer un impacto tangible a cambio (Navne y Segal, 2018). No obstante, muchos participantes expresaron su gratitud por el interés en el tema. A pesar de esto, en algunos casos los investigadores percibieron que los participantes se mostraban incómodos al hablar sobre su enfermedad, lo que resaltó la complejidad de explorar experiencias personales en profundidad.
Resultados
Narrativas de la enfermedad
Los hallazgos cualitativos evidencian diferencias notables en las narrativas sobre la diabetes entre los profesionales de la salud y las personas que viven con la enfermedad.
Desde la perspectiva de los profesionales de la salud
Los entrevistados describen un entorno sanitario bien equipado, con estanterías repletas de biomedicina, manuales y herramientas diagnósticas, que, sin embargo, se acompaña de una narrativa dominante que atribuye a los pacientes la responsabilidad de gestionar y prevenir su enfermedad. Así, uno de los médicos afirmó: "No creo que existan desafíos; aunque no hay muchos servicios privados aquí, la gente puede acceder en Santa Cruz. Hay también muchas consultas privadas en Mairana. Pero hay personas que no toman su medicación y luego aparecen pidiendo tratamiento" (M., entrevista semiestructurada, 20 de febrero de 2024).
La educadora de salud mental entrevistada resalta cómo esta visión se complementa con la idea de que "el paciente educado no sufre complicaciones", reflejando una tendencia a desestimar las limitaciones estructurales del sistema (C., entrevista informal, 16 de febrero de 2024). Además, la fluctuación mensual del número de pacientes diabéticos tratados en el Hospital Florida (Figura 1) indica visitas irregulares de pacientes diabéticos al hospital, lo cual reafirma la opinión de los profesionales sanitarios sobre la falta de seguimiento del tratamiento por parte de los pacientes.
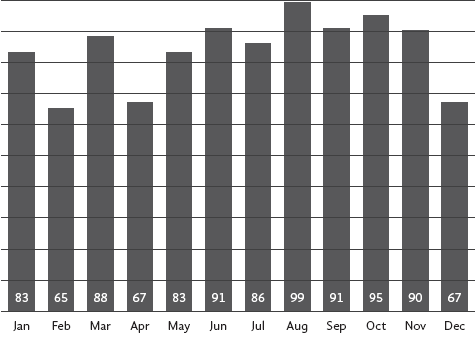
Figura 1 Número de pacientes con diabetes tratados por mes en 2023 (Hospital Florida - Samaipata, 2023)
Profesionales, como el asesor del Ministerio de Salud del departamento de Santa Cruz (S., 16 de febrero de 2024), criticaron abiertamente las políticas sanitarias, reconociendo las bajas asignaciones presupuestarias al sector salud. Los datos del Hospital Florida en Samaipata respaldan esta narrativa, mostrando que el 55% de los pacientes diabéticos tiene más de 60 años y alrededor del 90% se desempeñan como trabajadores independientes, dependientes o amas de casa.
Desde la perspectiva de los diabéticos
En contraste, las entrevistas con personas con diabetes revelan una narrativa de acceso marcada por la incertidumbre y el temor a ser descalificados. Un ejemplo es el testimonio de M. (entrevista informal, 23 de febrero de 2024), quien comentó: "Tenía miedo de que el doctor me dijera que solo podía comer media ración, así que seguí con el tratamiento". Esta situación ilustra, a través del concepto del "serious speech act”de Tilley (1990), cómo la posición institucional de los profesionales puede deslegitimar el conocimiento de los pacientes. Asimismo, el relato de A. (entrevista informal, 21 de febrero de 2024), quien detalla su experiencia traumática en el hospital y la transforma en una "batalla individual", ejemplifica, utilizando la noción de "particularidad" de Bruner (1991), cómo eventos específicos adquieren un significado simbólico en la construcción de su narrativa personal de enfermedad.
Estigma y apoyo
La percepción y la experiencia del estigma se manifiestan de forma transversal en las narrativas tanto de profesionales como de pacientes:
Creación del estigma
Los profesionales de la salud, en particular los de enfoque tradicional, tienden a presentar a los diabéticos como individuos carentes de voluntad o educación para gestionar su enfermedad. Comentarios como: "Normalmente, la gente espera a enfermarse para cuidarse", explica un sanador de medicina alternativa (R., entrevista semiestructurada, 20 de febrero de 2024), junto a observaciones sobre hábitos alimenticios inadecuados, lo que refuerza una imagen negativa que estigmatiza a los pacientes, atribuyéndoles la culpa de su situación.
Influencia del estigma en la vida y el apoyo social
Los testimonios de pacientes ponen de relieve cómo el estigma afecta sus relaciones interpersonales y su autoestima. Se observó, por ejemplo, que la revelación de la condición, como en el caso de A. (entrevista informal, 21 de febrero de 2024), genera desconfianza y evita la apertura respecto a su enfermedad. La estigmatización también se manifiesta de forma diferenciada según el género: mientras los hombres tienden a expresar su condición con mayor franqueza, las mujeres muestran una actitud más reservada y carecen de redes de apoyo, lo que sugiere una internalización más profunda del estigma (A., entrevista informal, 21 de febrero de 2024; L., entrevista semiestructurada, 26 de febrero de 2024).
Preferencias de tratamiento
Los resultados del experimento y de las entrevistas permiten identificar patrones en las preferencias terapéuticas de la comunidad:
Preferencias cuantitativas
En el primer escenario experimental, los participantes asignaron, en promedio, el 34,1 % de sus recursos a frutas y verduras y el 27,2 % a medicina alternativa, mientras que la inversión en medicina convencional fue del 16,3 %. Al recibir ingresos adicionales, se observó un ligero cambio hacia una mayor inversión en medicina farmacéutica, aunque la variación no fue estadísticamente significativa (Figura 2). Se evidenciaron diferencias por género y nivel educativo:
• Los hombres tendieron a asignar una mayor proporción a la medicina convencional que las mujeres.
• Personas con educación primaria mostraron una mayor inclinación hacia la medicina alternativa en comparación con aquellas con formación técnica o universitaria, quie nes, a su vez, destinaron mayores recursos a frutas y verduras.
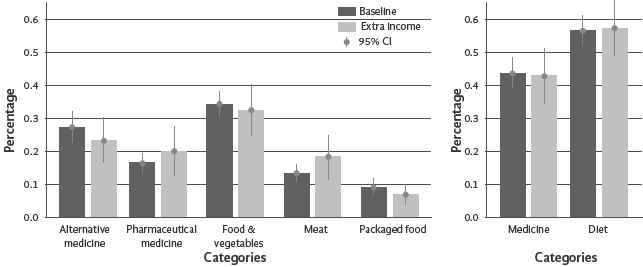
Figura 2 Base de referencia vs. asignación de ingresos adicionales en las diferentes cestas de consumo.
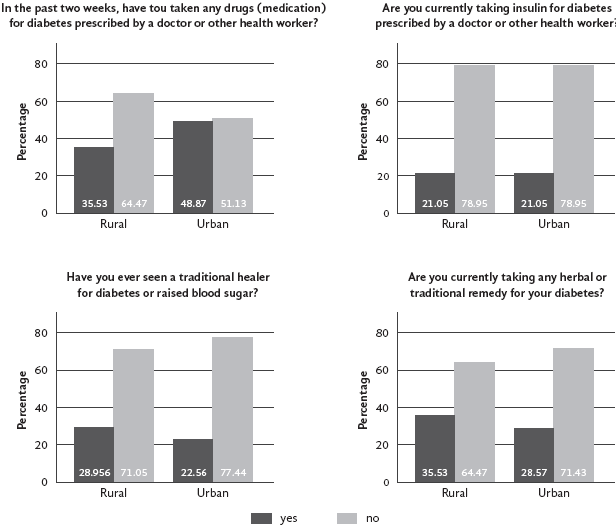
Cabe destacar que las preferencias observadas en la asignación de recursos no reflejan de manera íntegra las tendencias sanitarias de las áreas rurales y urbanas de Bolivia. Aunque se encontró cierta coherencia en el uso de la medicina tradicional entre los resultados del experimento y los datos de la NCD, se identificaron diferencias notables en la adopción de medicinas farmacéuticas e insulina (Figura 3).
Asimismo, la Figura 4 ilustra los efectos de diversos factores en los resultados del experimento. Se observó que las personas que padecen diabetes tienden, en promedio, a asignar más recursos a tratamientos, especialmente a la medicina farmacéutica, y menos a frutas y verduras, en comparación con quienes no tienen la enfermedad. Aunque estos hallazgos no alcanzaron significación estadística, es posible que ello se deba al reducido tamaño muestral, dado que solo 7 de los 58 participantes tenían diabetes.
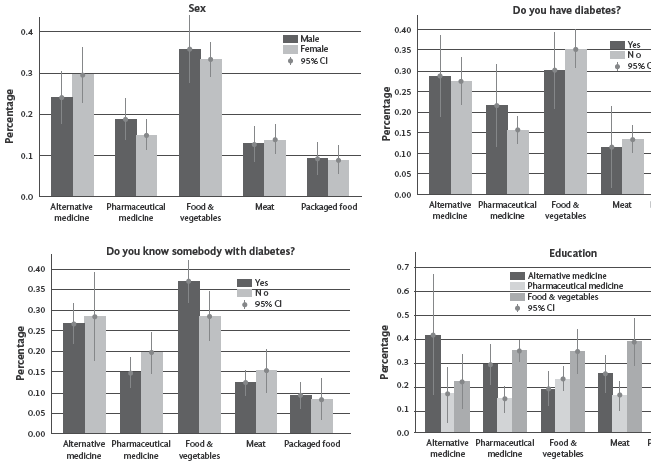
Figura 4 Distribución media durante la primera ronda, destacando la influencia de cuatro atributos en la asignación de los participantes.
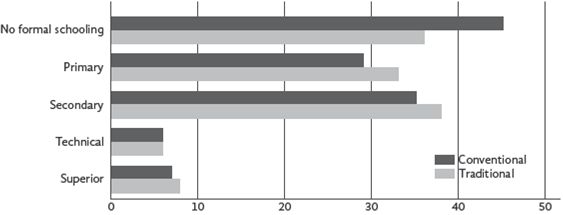
Las tendencias experimentales son coincidentes con los datos proporcionados por la OMS. En primer lugar, el acceso a tratamientos tradicionales es más prevalente en áreas rurales, especialmente en aquellas con bajo nivel de escolaridad (Figura 5). En segundo lugar, esta tendencia se invierte a medida que aumenta el nivel educativo de los pacientes. Finalmente, el acceso a tratamientos farmacéuticos varía significativamente según género, zona y nivel educativo, lo que indica que la medicina tradicional resulta más accesible de manera uniforme, independientemente de las características socioeconómicas de los pacientes.
Preferencias cualitativas
Las entrevistas revelaron que, si bien las decisiones varían entre el uso exclusivo de tratamientos tradicionales y combinaciones con la medicina convencional, ningún entrevistado dependió únicamente de esta última. La percepción general es que la medicina convencional resulta "ineficaz" y "de poco valor", mientras que la medicina tradicional se fundamenta en conocimientos culturales arraigados y se percibe como más accesible. La dificultad de acceder a especialistas y las largas esperas para consultas en Santa Cruz de la Sierra, refuerzan la preferencia por tratamientos alternativos, pese a que algunos pacientes reconocen la necesidad de incorporar medicamentos farmacéuticos en ciertos momentos.
Discusión
Los resultados de este estudio ofrecen una mirada compleja a la experiencia de vivir con diabetes en Samaipata, en la que convergen narrativas divergentes, procesos de estigmatización y patrones de preferencias terapéuticas. Estos hallazgos se presentan en un debate más amplio sobre la manera en que los pacientes y profesionales de la salud construyen y negocian significados en torno a enfermedades crónicas en contextos de pluralismo médico.
En primer lugar, la coexistencia de narrativas diferenciadas entre pacientes y profesionales confirma lo señalado por Mattingly (2005), en cuanto a que las narrativas de enfermedad constituyen marcos de sentido que permiten a los pacientes reconstruir identidad y agencia frente a la adversidad. Mientras que los profesionales entrevistados tendieron a reproducir un discurso biomédico centrado en la responsabilidad individual, minimizando los condicionantes estructurales, los pacientes resignificaron sus experiencias desde vivencias cotidianas y limitaciones de acceso. Esta discrepancia coincide con lo reportado por Mendenhall et al. (2010), quienes hallaron que los sectores más vulnerables elaboran narrativas de enfermedad fuertemente influidas por su contexto social y económico.
En segundo lugar, el papel del estigma aparece como un factor central en la experiencia de las personas con diabetes en Samaipata. Goffman (1963) ya había planteado que el estigma implica procesos de descalificación social que pueden ser internalizados, afectando la autoestima y la disposición al apoyo social. En el estudio realizado, esta dinámica se manifestó con especial intensidad en mujeres, quienes mostraron mayor reserva al hablar de su enfermedad y menor acceso a redes de apoyo. Este hallazgo complementa lo señalado por Browne et al. (2013), quienes identificaron que el estigma asociado a la diabetes tipo 2 se relaciona con sentimientos de culpa y autoatribución de responsabilidad. Además, refuerza la necesidad de considerar la intersección entre género y estigmatización, un aspecto todavía poco explorado en contextos latinoamericanos.
En tercer lugar, las preferencias de tratamiento reveladas tanto en el experimento como en las entrevistas ponen en evidencia el peso del pluralismo médico en Bolivia. Tal como sostiene Baer (2011), la coexistencia de sistemas médicos refleja no solo opciones terapéuticas diversas, sino también estructuras culturales de confianza y legitimidad. En Samaipata, la prioridad otorgada a la medicina alternativa y a las dietas saludables, frente a la menor dependencia de la medicina convencional, coincide con lo reportado por Vandebroek et al. (2008) respecto al uso diferencial de terapias tradicionales y biomédicas en comunidades rurales bolivianas. Al mismo tiempo, la desconfianza hacia la biomedicina y la percepción de ineficacia refuerzan lo hallado por Leyns et al. (2021), quienes documentaron barreras estructurales y culturales en la atención a pacientes con diabetes en Cochabamba.
Finalmente, los hallazgos dialogan con la literatura sobre el acceso a la salud en Bolivia. Tal como señala Agafitei (2023), la vinculación del acceso sanitario con el empleo formal limita la cobertura efectiva y refuerza la exclusión de pacientes en situación de informalidad laboral. Los datos hospitalarios y las entrevistas muestran que gran parte de las personas con diabetes en Samaipata pertenecen a este sector, lo que contribuye a comprender la preferencia por alternativas más accesibles y culturalmente arraigadas.
Conclusiones
Esta investigación contribuye a ampliar el conocimiento sobre la diabetes en contextos rurales bolivianos, un campo poco explorado en comparación con estudios en países de ingresos altos (Lieberman, 2004) o en áreas urbanas del propio país (Barceló et al., 2001; Pekova et al., 2023). El aporte principal radica en integrar dimensiones narrativas, estigmatizantes y, de preferencia, terapéuticas en un mismo análisis, mostrando cómo los pacientes viven entre limitaciones estructurales y recursos culturales el manejo de una enfermedad como la diabetes.
Este estudio muestra que el personal de salud en Samaipata tiende a construir narrativas que colocan la responsabilidad en los pacientes, reforzando la idea de que las personas con diabetes son incapaces de manejar su condición, mientras que estas expresan desconfianza hacia el sistema de salud y la medicina convencional. Asimismo, se evidencia que los discursos negativos sobre la enfermedad han contribuido al estigma, el cual se relaciona con percepciones sociales sobre estilos de vida y hábitos alimenticios. Este estigma, además de ser internalizado, genera baja autoestima, deteriora las redes de apoyo social y afecta en mayor escala a las mujeres.
Por otra parte, las preferencias comunitarias hacia la medicina alternativa se explican por su accesibilidad, efectividad percibida y legitimidad cultural, lo que refleja la influencia del pluralismo médico en el manejo de la diabetes en Samaipata. Estos hallazgos subrayan que las experiencias con la enfermedad están profundamente entrelazadas con el tejido social, los relatos culturales y las opciones terapéuticas disponibles.
En definitiva, comprender estas dinámicas permite no solo ampliar el conocimiento sobre el pluralismo médico, sino también señalar la necesidad de investigar las desigualdades estructurales que modelan las preferencias de tratamiento y la estigmatización. Un entendimiento más profundo de estos aspectos podría favorecer mejores resultados en salud, fortalecer la relación médico-paciente, complementar el estudio de las narrativas de enfermedad y aportar a una comprensión más amplia del estigma en la sociedad.