INTRODUCCIÓN
La ecografía realizada entre las 11 a 13.6 semanas tiene como objetivo determinar la vitalidad fetal, morfología fetal, edad gestacional con la longitud cráneo cola, la corionicidad en embarazo multiple, formar parte del cribado de aneuploidias, preeclampsia y retardo de crecimiento1, todo esto nos permiten detectar el síndrome de Down y otras anomalías estructurales fetales graves durante el primer trimestre y si es necesario en el segundo trimestre2.
El diagnóstico prenatal de las anomalías congénitas tiene como objetivo ofrecer consejería apropiada, identificar aquellas patologías que se benefician de terapia fetal y derivación a centros terciarios para un óptimo manejo perinatal, otro objetivo es dar consejería sobre la interrupción voluntaria del embarazo3 y ante la ausencia del mismo, a reducir la ansiedad materna durante el resto de la gestación4.
Las malformaciones congénitas se definen como anomalías estructurales o funcionales que ocurren durante la vida intrauterina y pueden detectarse en el periodo prenatal, en el parto o en un momento posterior de la primera infancia, se debe a uno o varios actores genéticos, infecciosos, nutricionales, ambientales o multifactoriales, con frecuencia es difícil determinar la causa exacta2, estos se clasifican en malformaciones mayores y menores, considerando mayores aquellas que tienen una repercusión médica, que pudiesen estar asociadas a riesgo vital o requerir intervención quirúrgica, además de su mayor asociación con cromosomopatías; y menores a aquellas que tienen una importancia principalmente cosmética, sin riesgo vital y poca relación con cromosomopatías5. La legislación internacional en materia de interrupción voluntaria del embarazo presenta una amplia gama de regulaciones así lo muestra la Organización Mundial de la Salud y el Centro de Derechos Reproductivos que han documentado donde los países establecen criterios diversos para permitir la interrupción voluntaria del embarazo, los cuales pueden incluir razones de salud materna, malformaciones fetales incompatibles con la vida, resultado de una violación o incesto, o incluso a solicitud de la mujer. Sin embargo, existen jurisdicciones, como Honduras y El Salvador, donde la interrupción voluntaria del embarazo se encuentra completamente prohibida. Bolivia, por su parte, se enmarca dentro de los países que permiten la interrupción del embarazo en casos de riesgo para la vida o la salud de la madre, así como en situaciones de violación o incesto6.
Se presenta el caso clínico para dar a conocer la importancia del diagnóstico temprano de anomalías congénitas y mostrar los cambios que hubo en los últimos 10 años sobre la legislación de la interrupción legal del embarazo en Bolivia.
PRESENTACIÓN DEL CASO
Paciente segundigesta de 38 años de edad, de profesión enfermera, su pareja, de 36 años, ejerce como agricultor desde hace más de 10 años.
La paciente no reportó antecedentes patológicos de relevancia ni exposición a tóxicos. Negó el consumo de tabaco y alcohol, señalando únicamente el uso de ácido fólico (dosis no especificada) iniciado un mes antes de la evaluación. No se identificaron otros factores de riesgo ambientales.
No refiere antecedentes médico-quirúrgicos y sus antecedentes ginecoobstétricos son: G:1, P:0, Ab:0, C:1.
Por sus características ginecoobstétricos la paciente realizo sus controles prenatales en el Hospital Solomon Klein, un centro de segundo nivel de atención en Sacaba, Cochabamba. Los estudios serológicos solicitados (Chagas, Toxoplasmosis, VIH y RPR) resultaron negativos y su grupo sanguíneo A positivo.
En las etapas iniciales de la gestación, se realizó de forma particular una ecografía que reportó un embarazo de 9 semanas con presencia de embrión vivo y saco gestacional intrauterino.
A las 12 semanas de gestación, se solicitó una ecografía de cribado para la detección de cromosomopatías y la prevención de preeclampsia. El informe ecográfico evidenció una gestación de 13 semanas, sin riesgo a preeclampsia por doppler de arterias uterinas y reveló la presencia de un higroma quístico (translucencia nucal de 11.1 mm) junto con un defecto de la pared abdominal compatible con onfalocele (VerFigura 1a y 1b).
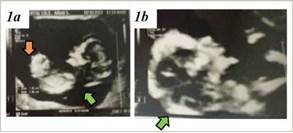
Fuente: Historia Clínica
Figura 1 1a) Corte longitudinal de cabeza, torax y abdomen donde se observa el higroma quístico (flecha verde) y el onfalocele (flecha naranja). 1b) Corte longitudinal de cabeza y cuello donde se observa el higroma quístico (flecha verde).
Para confirmar estos hallazgos, dos días después se realizó una ecografía estructural del primer trimestre en un centro de tercer nivel de atención, el cual confirmo el diagnóstico de higroma quístico y onfalocele (VerFigura 2a y 2b).
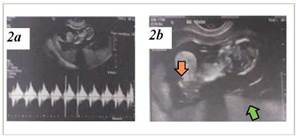
Fuente: Historia Clínica
Figura 2 2a) Cortes avanzados de barrido donde se observa la vitalidad fetal. 2b) Cortes avanzados de barrido donde se observa el higroma quístico (flecha verde) y el onfalocele (flecha naranja)
Tras la obtención de los hallazgos ecográficos, se realizó un asesoramiento integral a la unidad familiar sobre el pronóstico adverso de la gestación y la elevada probabilidad de aneuploidía secundaria a las anomalías estructurales detectadas. Se indicó la necesidad de confirmar el diagnóstico mediante un procedimiento invasivo de citogenética prenatal, específicamente una biopsia de vellosidades coriales, posterior información y rechazando el procedimiento invasivo la paciente y pareja solicitaron y autorizaron la interrupción legal del embarazo (ILE), una vez firmado el consentimiento informado de solicitud y autorización se procedió a la ILE, a su internación la paciente ingresa asintomática y con signos vitales estables, tras la administración de dos ciclos de misoprostol a las 6 horas se produjo la expulsión por vía genital de un feto que presentaba múltiples malformaciones, incluyendo defectos faciales, de pared abdominal y del tubo neural, además del higroma quístico (Figura 3a, 3b, 3c y 3d).
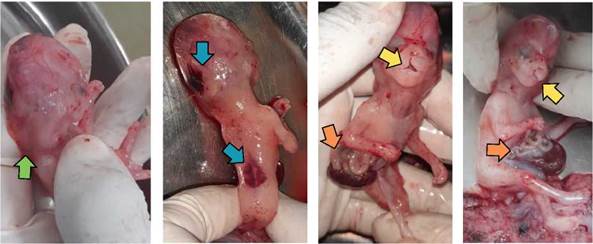
Fuente: Historia Clínica
Figura 3 3a) Vista posterior de la cabeza y cuello del feto en la región occipital se observa el higroma quístico (flecha verde). 3b) Vista corporal posterior del feto se observa defectos del tubo neural en región occipital y lumbar (flecha azul). 3c) Vista corporal anterior de feto donde se observa defecto en facial tipo labio y paladar hendido derecho (flecha amarilla). 3d) Vista anterior lateral derecho del cuerpo fetal se observa rotura del peritoneo con exposición intestinal y hepática (flecha naranja).
Posteriormente, se realizó la evacuación de los restos ovulares para asegurar la integridad uterina. La paciente presentó una evolución satisfactoria y fue dada de alta a las 12 horas del procedimiento, con indicaciones para manejo ambulatorio y seguimiento por consulta externa.
DISCUSIÓN
La etiología de mayoría de los defectos congénitos graves permanece indeterminada; sin embargo se postula una interacción de factores genéticos y ambientales lo que subraya su naturaleza multifactorial2, en el caso que se presenta la coexistencia de la edad materna, su profesión y la exposición ocupacional de la pareja sugieren una acumulación de factores de riesgo que incrementan la probabilidad de la aparición de anomalías congénitas.
El cribado de aneuploidías se fundamenta en el test combinado del primer trimestre, el cual integra la edad materna, marcadores bioquímicos séricos fracción libre de la gonadotropina coriónica humana (fracción beta-hCG) y proteína plasmática asociada al embarazo (PAPP-A), expresadas en múltiplos de la mediana (MoM) y el marcador ecográfico de translucencia nucal (TN). Esta estrategia alcanza una tasa de detección (sensibilidad) aproximada del 90% para cromosomopatías. Por otro lado, el análisis de ADN libre circulante en sangre materna (cfDNA) ha demostrado una sensibilidad superior al 99% para la trisomía 21; no obstante, ambas herramientas se definen estrictamente como pruebas de cribado y no diagnósticas1. En el presente caso, debido a la gravedad de los hallazgos ecográficos y las características clínicas, la indicación clínica pertinente era la realización de un procedimiento invasivo (biopsia de vellosidades coriales o amniocentesis) para el diagnóstico citogenético definitivo. Sin embargo, dicha intervención fue rechazada por la paciente, quien priorizó la celeridad en el manejo clínico y manifestó limitaciones económicas personales.
La sensibilidad global de la ecografía prenatal para la detección de malformaciones fetales se estima entre un 50% y un 60%, no obstante, esta tasa de detección es significativamente superior, pudiendo exceder el 80% en centros donde los operadores cuentan con una vasta experiencia ecográfica5. En contraste, la falta de detección ecográfica del defecto facial (labio y paladar hendido) en las dos exploraciones realizadas a nuestra paciente se alinea con las limitaciones diagnósticas reportadas en la literatura. Específicamente, el estudio de Buijtendijk et al. (2024) reveló que la ecografía del primer trimestre detecta solo el 37.5% de las anomalías estructurales fetales en general, mientras que su eficacia se incrementa notablemente (al 91.3%) para las malformaciones consideradas letales7.
Las malformaciones congénitas representan una carga de enfermedad global considerable. Anualmente, estos trastornos causan la muerte de aproximadamente 240,000 recién nacidos en sus primeros 28 días de vida, además de provocar el deceso de otros 170,000 niños entre 1 mes y 5 años, e imponer una mayor carga de discapacidad a largo plazo a nivel personal, familiar y social2. En el caso que nos ocupa, el feto portaba un onfalocele con afectación hepática, una anomalía que se asocia frecuentemente con cromosomopatías, esta condición confiere, por sí misma, una mortalidad y morbilidad neonatal y post-neonatal notablemente altas.
A diferencia de la tendencia internacional hacia la liberalización del aborto, evidenciada en países latinoamericanos como Colombia, México y Argentina6, la legislación boliviana ha mantenido históricamente un marco más restrictivo. El Código Penal de 1972 tipifica el delito de aborto (Art. 263-265), si bien establece excepciones por delitos sexuales o riesgo para la vida o la salud de la madre (Art. 266)8. La Sentencia Constitucional Plurinacional N° 0206/2014 de 2014 simplificó el proceso, eliminando el requisito de autorización judicial para acceder a la Interrupción Legal del Embarazo (ILE)9. No obstante, la ausencia de una citación clara y concreta sobre la posibilidad de ILE en casos de malformaciones fetales en la legislación contrasta con el hecho de que estas anomalías son una causa principal de mortalidad y morbilidad, especialmente en contextos de pobreza. Restricciones legales mayores pueden infringir los derechos humanos de las mujeres y niñas y suponer una carga económica y de estigmatización10.
El concepto de salud de la Organización Mundial de la Salud (OMS) abarca el completo bienestar físico, mental y social. Bajo esta premisa, el conocimiento de una malformación fetal letal, mayor o grave, se ha catalogado como un riesgo para la salud mental de la gestante, dada su implicación significativa en el bienestar psicológico y emocional11. A nivel normativo, la Norma Técnica para la Interrupción Legal del Embarazo en Bolivia, en su Artículo 8 (inciso e), autoriza de forma inequívoca a los proveedores de salud a interrumpir la gestación cuando la vida o la salud de la mujer esté en peligro cuando “existan malformaciones congénitas letales de acuerdo a informe médico”12. Por lo tanto, ante la detección de una anomalía fetal grave o severa asociada a cromosomopatías con un riesgo de morbilidad y mortalidad superior, se procedió a la interrupción del embarazo, previa firma del Consentimiento Informado por parte de la paciente y autorización de la pareja.
CONCLUSIÓN
Las malformaciones fetales constituyen una de las principales causas de morbilidad y mortalidad perinatal y neonatal. La ecografía realizada durante el primer trimestre del embarazo demuestra una alta sensibilidad para detectar malformaciones congénitas mayores.
La legislación sobre el aborto legal varia de un país a otro en el mundo, en Latinoamérica bajo ciertas circunstancias está permitido a solo pedido como en Argentina o total mente negado como en el Salvador, en Bolivia el aborto está permitido cuando está en peligro la salud de la madre y en caso de violación, estupro o incesto, donde para su acceso desde el 2014 ya no se requiere autorización judicial.
Las malformaciones congénitas graves alteran el bienestar psicológico, económico y social de las madres y su entorno, el personal de salud debe otorgar la información adecuada oportuna y completa para que puedan decidir sobre el curso del embarazo.














