INTRODUCCIÓN
El eritema pigmentado fijo (EPF) es una reacción medicamentosa que se manifiesta clínicamente por la presencia de manchas eritematosas, circulares, bien delimitadas, únicas o múltiples, que pueden llegar a formar ampollas y localizarse tanto en piel como en mucosas1.
Tiene un origen medicamentoso en el 85- 100% de los casos, los fármacos principalmente involucrados son: las sulfonamidas, pirazolonas, tetraciclinas y barbitúricos, siendo trimetoprima- sulfametoxazol la principal causa2.
Su característica distintiva es la recurrencia en los mismos sitios afectados tras la reexposición al agente causal. La lesión se autolimita en 1 a 2 semanas sin dejar cicatriz, dejando una hiperpigmentación postinflamatoria que tarda en desaparecer1.
A menudo se infra diagnostican o se confunden con picaduras de insectos, urticaria u otras afecciones; esto se debe a que son menos frecuentes entre las reacciones medicamentosas, múltiples variantes y al desconocimiento general de la enfermedad por parte de los médicos. Este caso presenta un interés particular debido a la aparición del eritema pigmentado fijo como reacción a los betalactámicos, un desencadenante poco habitual en comparación con otros fármacos. La relevancia radica en la necesidad de ampliar el conocimiento sobre las manifestaciones clínicas inusuales de reacciones a fármacos, lo que podría contribuir a un diagnóstico más preciso y a una mejor gestión de estos pacientes, especialmente en aquellos con antecedentes de sensibilidad a antibióticos betalactámicos3.
Es por esta razón que presentamos el caso de una paciente femenina quien presentó una plétora de síntomas dermatológicos asociados a la postinfección y postmanejo con betalactámicos.
PRESENTACIÓN DEL CASO
Se presenta el caso de una paciente femenina de 28 años, abogada, residente en Tegucigalpa, Honduras, con antecedentes médicos relevantes que incluyen episodios recurrentes de faringoamigdalitis bacteriana y rinosinusitis crónica de varios años de duración. La paciente ha sido sometida a diversos tratamientos, incluyendo antibioticoterapia, analgesia y antihistamínicos, debido a la persistencia de sus síntomas.
En el contexto de un episodio agudo de faringoamigdalitis bacteriana con fiebre de 3 días de duración, la paciente optó por iniciar el tratamiento con analgésicos y amoxicilina más ácido clavulánico. Sin embargo, tras la administración del antibiótico, se observaron lesiones cutáneas, lo que motivó a la paciente a buscar atención médica.
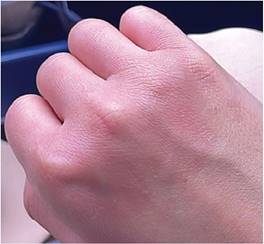
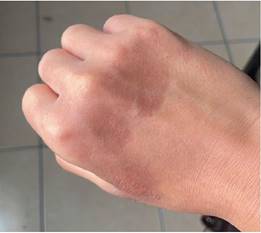
En el momento de la consulta, la paciente reportó la presencia de una lesión tipo placa eritematosa y edematosa, con dimensiones aproximadas de 6 x 7 cm y bordes definidos, localizada en la región dorsal de ambas manos. Estas lesiones, de inicio repentino, evolucionaron hacia un eritema violáceo y aumentaron en tamaño durante la semana. (Fig. 1 y 2).
A pesar de haber aplicado cremas emolientes, la paciente no experimentó mejoría en las lesiones cutáneas.
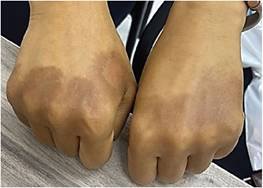
Se suspendió el uso de amoxicilina más ácido clavulánico y se trató con antihistamínicos vía oral cada 8 horas durante 5 días, junto con betametasona tópica al 0.1%. Se programó una cita de seguimiento para evaluar las lesiones después de una semana, donde se notó una mejoría significativa con menos inflamación, eritema y edema, y una ligera hiperpigmentación residual (Fig. 3 y 4).
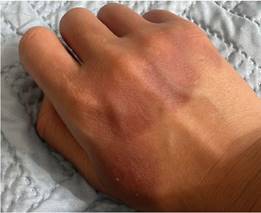
Figura 3: Lesión eritematoviolacea en región dorsal de mano derecha, con mayor acentuación en pigmentación, posterior al tratamiento.
DISCUSIÓN
El eritema pigmentado fijo se manifiesta como una reacción alérgica a medicamentos, caracterizada por la aparición de lesiones cutáneas y/o mucosas, ya sean únicas o múltiples, que recurren en el mismo sitio. Constituye el 25% de las dermatosis medicamentosas; predomina en mujeres, con una relación de 2:1; 75% de los casos se observa de los 11 a los 40 años. Estas lesiones se desencadenan tras la administración de diversos fármacos, siendo los más comunes los antibióticos, antiepilépticos y antiinflamatorios no esteroideos (AINES). Ocasionalmente, también pueden desencadenarse por la ingesta de otras sustancias, como colorantes alimenticios o quinina presente en el agua tónica4,5.
En cuanto a la fisiopatología de esta dermatosis, se caracteriza por ser una reacción de hipersensibilidad tardía tipo IV. En la fase inicial, los linfocitos T CD8+ de memoria liberan interferón gamma en la unión dermoepidérmica cuando son activados por el antígeno del medicamento, lo que ocasiona daño en la capa basal epidérmica. Las células T reclutadas y los neutrófilos afectan a los melanocitos y queratinocitos. Durante la fase de resolución, los macrófagos dérmicos recogen la melanina, lo que resulta en la hiperpigmentación postinflamatoria característica3.
Por otra parte, las manifestaciones clínicas se presentan como lesiones en forma de máculas eritemato-violáceas que pueden desarrollarse en placas edematosas o ampollosas, con forma redonda u ovalada y de tamaño variable, generalmente entre 1 y 4 cm de diámetro, ya sea como lesiones únicas o múltiples6.
Para realizar un análisis comparativo detallado entre el reporte de caso "Fixed drug eruption" de la paciente descrita por Yu-Ju Chou, Hua- Ching Chang y nuestro reporte de caso: Eritema pigmentado fijo inducido por el uso de betalactamicos abordaremos diversos aspectos clave, como la etiología, presentación clínica, diagnóstico, tratamiento y evolución de ambas situaciones. Comenzando con el perfil de ambas pacientes, son jóvenes (28 y 31 años) y presentan antecedentes médicos que no parecen estar relacionados directamente con las reacciones cutáneas. La principal diferencia es que la paciente del segundo caso tiene comorbilidades preexistentes (faringoamigdalitis y rinosinusitis) y un tratamiento prolongado con antibióticos, mientras que la paciente en el primer caso no tiene antecedentes médicos significativos más allá del tratamiento con doxiciclina y láser. En cuanto a la presentación clínica de ambos casos clínicos: En el primer caso, las lesiones son típicas de una erupción medicamentosa fija: bien delimitada, con un centro oscuro. En el segundo caso, las lesiones son más grandes (6 x 7 cm) y presentan una evolución hacia un eritema violáceo, lo que sugiere una posible reacción de hipersensibilidad tipo IV más generalizada o una reacción de tipo I, dependiendo de la respuesta del sistema inmune. Ambos casos se diagnostican mediante la observación clínica.
Para el diagnóstico del eritema pigmentado fijo, es crucial un enfoque clínico, que incluya una exhaustiva anamnesis centrada en un análisis preciso de la historia farmacológica, junto con una evaluación minuciosa de las lesiones cutáneas (su forma y localización) y la sintomatología asociada7. En nuestro caso, una anamnesis precisa reveló que la paciente tenía un cuadro infeccioso mientras tomaba amoxicilina y ácido clavulánico. Las lesiones cutáneas surgieron tras la ingesta del antibiótico. En casos donde hay duda del diagnóstico, se puede realizar una biopsia3.
Entre los diagnósticos diferenciales se incluyen el síndrome de Stevens-Johnson (SSJ), la necrólisis epidérmica tóxica (NET), el eritema multiforme, el herpes simple y enfermedades autoinmunes ampollares como el pénfigo ampolloso8.
Por otro lado, el tratamiento se basa principalmente en la interrupción del agente desencadenante. Además, se emplea un enfoque sintomático que incluye el uso de esteroides tópicos, inhibidores de la calcineurina tópicos y, si es necesario, antihistamínicos H1 no sedantes para aliviar el prurito. En casos de afectación generalizada, se recomienda el uso de esteroides sistémicos9.
La hiperpigmentación residual puede persistir durante semanas después de suspender el fármaco o el agente desencadenante4,10.
El pronóstico es generalmente favorable y se espera una recuperación sin complicaciones. No se han registrado casos de mortalidad relacionadas a la erupción fija medicamentosa. Aunque la hiperpigmentación residual es frecuente, su incidencia es menor en la variante no pigmentada11.