INTRODUCCIÓN
Las alteraciones mamarias de la infancia y adolescencia no son graves si se comparan con las de la mujer adulta, en quienes predomina el cáncer. Muchas adolescentes sufren trastornos de personalidad a causa de estas malformaciones que pueden ser congénitas o adquiridas. Dentro de las congénitas se reportan la amastia, la hipoplasia mamaria, síndrome de Poland, mama tuberosa y otras. La mama tuberosa también conocida como tubular, de Snoopy, de base estrecha, hernia del complejo areolar o hipoplasia del polo inferior, fue descrita en 1976 por Rees y Aston. Constituye una anomalía de presentación uní o bilateral caracterizada por alteración de la base de implantación y constricción del surco submamario (SSM), que está más elevado y corto, alteración en el crecimiento mamario, en el tamaño de la placa areolar, y asimetría, confiriendo así el aspecto tubular a las mamas1.
No se conoce la etiología precisa para este síndrome, algunos autores refieren que es en el desarrollo embriológico donde el brote mamario se restringe a un área pequeña de la pared torácica por un anillo fibroso constrictivo producto de un engrosamiento de la fascia superficial, que impide la expansión periférica del parénquima mamario expandiéndolo hacia adelante a través de la areola. Se manifiesta durante la pubertad y representa para la paciente un problema de gran frustración conduciendo a una peor calidad de vida con afección psicosocial y sexual2.
Su clasificación fue introducida en 1996 por Von Heimburg quien dividió la enfermedad en cuatro tipos según la deformidad generada por el ensanchamiento areolar, el desarrollo mamario deficiente y una constricción en el polo inferior. Posteriormente Grolleau modificó este sistema de clasificación y asignó solo tres tipos. Refiriendo que no existía diferencia clínica objetiva entre el grado II y III planteados por Heimburg3.
La corrección de esta anomalía, en sus diferentes grados, es exclusivamente quirúrgica y debe enfocarse en tres áreas principales: normalizar la envoltura de la piel restringida con el SSM mal posicionado, corregir las relaciones anatómicas resultantes en la hernia areolar y corregir la asimetría en el tamaño o la forma de las mamas.
Gentile en 2023, realiza un estudio retrospectivo de casos y controles. en 35 pacientes afectadas de mama tuberosa con diversos grados de hipoplasia y asimetría tratadas con injerto graso, realiza el seguimiento postoperatorio a las 1, 3, 7, 12, 24, 48 semanas y luego anualmente durante 2 años. Concluye que las pacientes mostraron mamas naturales sin cicatrices y excelentes resultados estéticos luego de dos procedimientos4.
Donnenfield y colaboradores, reportan los resultados de un estudio transversal donde se administraron encuestas de calidad de vida a mujeres adolescentes con mamas tuberosas y controles femeninos sanos, de 12 a 21 años de edad. Compararon los datos demográficos y ajustaron regresiones lineales para determinar el efecto de la deformidad de las mamas tuberosas en las puntuaciones de la encuesta, con la categoría del índice de masa corporal como covariable. Concluyen que la deformidad mamaria tuberosa puede afectar negativamente la calidad de vida física y psicosocial de las pacientes y aumentar el riesgo de trastornos alimentarios y un índice de masa corporal más elevado5.
Papadopoulos y colaboradores presentan una serie de diez casos de corrección de mamas tuberosas, incluidos entre 2015 y 2018 a quienes realizaron fasciotomías percutáneas e injertos de grasa mediante la técnica Body-Jet y análisis de los resultados con encuestas BREAST-Q. Refieren que los resultados informados por las pacientes después del lipofilling pueden alcanzar e incluso superar los de los pacientes corregidos con implantes6.
En Cuba, hasta donde hemos podido conocer, no se reportan estudios que hagan referencia al tratamiento quirúrgico de la mama tuberosa, se presenta el siguiente trabajo con el objetivo de caracterizar desde el punto de vista clínico quirúrgico a las pacientes con mama tuberosa en el servicio de Cirugía Plástica del Hospital Hermanos Ameijeiras.
MATERIALES Y MÉTODOS
Estudio prospectivo y longitudinal con 29 pacientes intervenidas en el servicio de cirugía plástica del Hospital Hermanos Ameijeiras entre enero de 2016 a enero de 2021. Se incluyeron pacientes con diagnóstico de mama tuberosa, complementarios dentro de límites normales, que firmaron consentimiento informado y fueron ingresadas para tratamiento quirúrgico. Se excluyeron las embarazadas o lactando, con infección activa, tratamiento con anticoagulantes o antiinflamatorios y fumadoras. Salieron del estudio las que no asistieron a las consultas de seguimiento. Las variables operacionalizadas fueron edad; paridad; etnia; grado según la clasificación de Von Heimburg (Figura 1); mama afectada; técnica quirúrgica dividida en: Mastoplastia de aumento periareolar sin implantes, con implantes mamarios bilaterales, con implantes mamarios unilateral combinada con mastopexia o mastoplastia reductora contralateral y lipotransferencia; resultado estético teniendo en consideración la simetría, mejoría en la forma y volumen mamario, corrección de la macrotelia, aumento del segmento 3 en la mama de perfil, corrección de la ptosis y cicatriz poco visible. Se clasificó como bueno cuando cumplió con todos los criterios, regular entre tres y cuatro o malo menos de tres; satisfacción de la paciente evaluada por escala Breast - Q que exploró resultados de la cirugía, satisfacción con la información recibida, con el cirujano, con el equipo médico y no médico, bienestar psicológico, sexual y físico; y complicaciones.
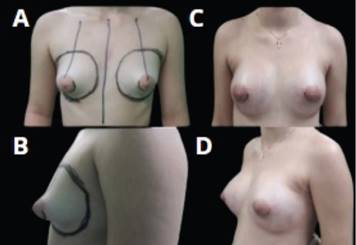
Figura 1. Clasificación de Von Heimburg para mama tuberosa; A. Tipo I; B. Tipo II; C. Tipo III; D. Tipo IV
Técnicas y procedimientos
Consulta preoperatoria: Se indicó chequeo preoperatorio y preanestésico; se firmó consentimiento informado. Se registraron datos generales según planilla de recolección de la información. Se realizó el registro fotográfico y se indicó ingreso hospitalario.
Indicaciones preoperatorias: Dieta libre hasta las 18:00 h, dieta líquida hasta 6 h previas a la cirugía; profilaxis antibiótica con cefazolina 3 g (1 g pre, trans y posoperatorio). Diazepam 5 mg por vía oral a las 22:00 h.
Mensuraciones para la planificación preoperatoria y evaluación de resultados: Distancia entre la horquilla esternal y el complejo areola pezón (CAP), distancia entre pezón y pezón en bipedestación y en decúbito supino, distancia del CAP al SSM, el diámetro CAP y el volumen mamario según el método de Bowman. Para una técnica periareolar, la nueva posición del CAP se planificó en el vértice del cono mamario determinado por pinzamiento de la mama a una distancia de la horquilla esternal entre 18 y 22 cm, y el diámetro se predeterminó con un areolótomo entre 4 y 5 cm. La distancia del SSM se planificó entre 4 y 6 cm desde la nueva posición del CAP. Se determinó características del implante mamario: composición de gel cohesivo de silicona, forma redonda, perfil medio, superficie microtexturizada y volumen entre 190 y 300 ml según biotipo de la paciente, elasticidad de la piel y disponibilidad de cobertura.
Técnica quirúrgica: Incisión periareolar y desepitelización del tejido areolar excedente. Se profundizó por planos hasta fascia del pectoral menor para crear bolsillo retromuscular donde se colocó implante mamario previa desinserción parcial del músculo pectoral mayor. Se seccionó el anillo constrictor hasta expandir la base mamaria y se descendió el SSM. Se cerró bolsillo con sutura no absorbible y se suturó por planos hasta piel previa hemostasia. En los casos de mama tuberosa unilateral se realizó mastopexia contralateral7 (Figura 2).
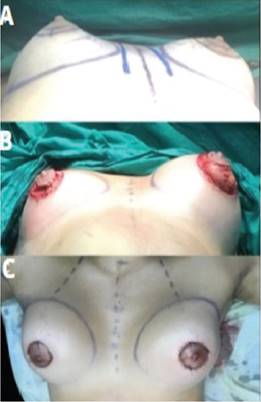
Figura 2. Técnica quirúrgica; A. Preoperatorio inmediato; B. Transoperatorio de mastoplastia con implante y abordaje periareolar; C. Posoperatorio inmediato
Cuidados posoperatorios: En posoperatorio inmediato tratamiento sintomático, reposo en posición semi-fowler. Cura seca a las 24 horas, colocación de ajustador quirúrgico y alta hospitalaria. Seguimiento por consulta externa hasta el retiro de los puntos entre 10 y 15 días.
Evaluación de los resultados estéticos: Se basó en la toma de las medidas antropométricas y fotografías en posición frontal, de perfil y oblicua de ambos lados al mes, tres, seis y doce meses (Figura 3,4,5).
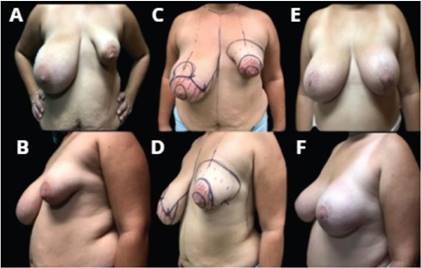
Figura 3. Pre y posoperatorio mastoplastia de aumento con implante mamario de 300 ml plano retromuscular y abordaje periareolar en mama izquierda más mastoplastia reductora por técnica Strombeck modificada en mama derecha con cierre en T A. Preoperatorio vista frontal; B. Preoperatorio vista oblicua izquierda; C. Planificación preoperatoria vista frontal; D. Planificación preoperatoria vista oblicua izquierda; E. Posoperatorio tres meses vista frontal F. Posoperatorio tres meses vista oblicua izquierda
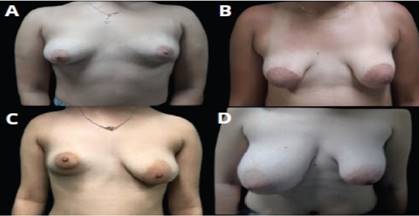
Figura 4. Pre y posoperatorio mastoplastia de aumento bilateral con implante de 280 ml retromuscular; A. Preoperatorio vista frontal; B. Preoperatorio vista lateral izquierda; C. Posoperatorio vista frontal D. Posoperatorio vista oblicua izquierda
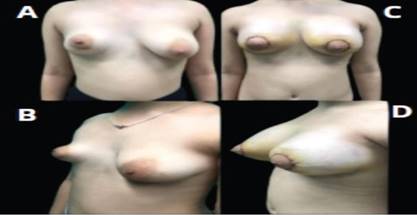
Figura 5. Pre y posoperatorio mastoplastia de aumento bilateral con implante mamario de 300 ml en mama derecha y 190 ml en mama izquierda; A. Preoperatorio vista frontal; B. Preoperatorio vista oblicua izquierda; C. Posoperatorio vista frontal; D. Posoperatorio vista oblicua izquierda
La investigación se realizó conforme a los principios de la ética médica, a las normas éticas institucionales y nacionales vigentes y a los principios de la Declaración de Helsinki.
RESULTADOS
El grupo etario más atendido fue entre 19 y 29 años (86%), seguido de 14% entre 30 y 39 años. El 93% no tuvo antecedente de paridad. Blancas fue el 93% y 7% mestizas. El grado IV de mama tuberosa fue el que reportó más casos con 55%, grado III 30%, grado II 11% y grado I 4%. En 89% la afección mamaria fue bilateral, en 7% solo la mama derecha y en 4% la izquierda. Dentro de las técnicas quirúrgicas prevaleció la mastoplastia de aumento periareolar con implante mamario de perfil medio en 89% y mastoplastia de aumento periareolar en mama afectada más mastopexia en mama contralateral en 11%. Los resultados estéticos fueron buenos en 93% y regulares en 7%. El 100% de las pacientes quedaron satisfechas en cada esfera explorada después del tratamiento quirúrgico. El 86% no presentó complicaciones, se reportó seroma tardío en 7%, cicatriz ensanchada a los seis meses y granuloma en mama izquierda a los doce meses en 4% cada una.
DISCUSIÓN
La mama tuberosa es uno de los motivos más frecuentes de consulta dentro de las dismorfias mamarias. En el presente estudio la edad media fue 24 años lo que concuerda con Surcel8, Abboud9 y Ali10 con edad media de 23, 24 y 26 años respectivamente, y no está distante del realizado por Zholtikov donde la edad media fue de 31 años11 e Innocenti cuya edad media fue de 18 años3. Aunque las pacientes acuden en compañía de sus padres solicitando tratamiento quirúrgico antes de los quince años se debe esperar a la mayoría de edad porque embriológicamente la mama culmina su formación a los 18 años. Después de esta etapa se puede tratar la deformidad ya establecida en su totalidad.
La mayoría de las pacientes en el momento de la cirugía fueron nulíparas en correspondencia con el reporte de Cervilla Lozano en 202012, lo que refuerza que esta malformación no guarda relación con el embarazo, la lactancia ni la menopausia. No se describe en la literatura influencia étnica en la aparición de malformaciones mamarias.
La incidencia en pacientes europeas con esta enfermedad es inferior al 3% pero la escasez de trabajos referentes al diagnóstico y tratamiento de la mama tuberosa limita las comparaciones de nuestros resultados. En nuestro estudio predominaron los grados III y IV, lo que difiere con lo reportado por Avvedimento13, Zholtikov11 y Faure14 con predominio de los grados I y II cuya expresión clínica al ser menos compleja requiere menor número de correcciones en la misma técnica quirúrgica.
En concordancia con el estudio realizado por El Israwi2 y Mareti1 la afectación bilateral predominó de forma notoria.
El tratamiento de elección es quirúrgico e individualizado a cada paciente y a cada mama combinando técnicas de aumento15, reducción16, mastopexia11 y reconstrucción mamaria17. El principio quirúrgico es la liberación de la base contraída en plano vertical y horizontal para restauración de la forma, volumen y simetría mamaria.
En los grados I y II, se puede obtener un buen resultado sin implantes a través de lipotransferencia, aportando volumen a los polos inferiores de la mama4,6,18. Aunque la lipotransferencia es un procedimiento seguro, accesible y autólogo en nuestro estudio no se utilizó porque las pacientes prefirieron la corrección con implantes mamarios.
El uso de implantes ofrece como ventaja un menor tiempo quirúrgico que la mastopexia periareolar, evita la necesidad de tallar un colgajo glandular, lo que a su vez disminuye la morbilidad al preservar la vitalidad de los tejidos, disminuye el riesgo de alteraciones sensitivas y proporciona un resultado estético satisfactorio15.
En nuestro estudio predominó el grado III y IV por lo cual el tratamiento consistió en la colocación de implantes mamarios, técnica que se ha sido propuesta a través del tiempo por varios autores mediante el uso de diferentes incisiones19,20. Algunos autores como Vaccari21 prefieren el empleo de implantes anatómicos justificados por el déficit de tejido predominante en la mitad inferior de la mama, en nuestro estudio se emplearon implantes redondos, pero de perfil medio para obtener un mayor perímetro en la base mamaria con escasa proyección que ya está determinada por el tejido mamario que protruye.
En ocasiones se asocia una hipertrofia y ptosis unilateral que debe ser corregida simultáneamente empleando diferentes volúmenes de prótesis o mediante cirugía de reducción y pexia en una mama y colocación de implantes en otra. En todos las pacientes es posible mejorar el aspecto mamario quirúrgicamente, pero un diagnóstico adecuado es esencial porque los distintos grados requieren planteamientos quirúrgicos diferentes. En ocasiones, mujeres con grados leves de mama tuberosa solicitan un aumento mamario y sin un correcto diagnóstico y tratamiento de la deformidad glandular, el resultado será insatisfactorio. En la mayoría de las pacientes se obtuvo buenos resultados estéticos en correspondencia con Gentile4 y Donnenfield 5 ya que se logró corregir la macrotelia, la altura del SSM, se incrementó la distancia del surco al CAP y se amplió la base mamaria con aumento del volumen de la misma y simetría permanente. La satisfacción fue elevada en forma similar a los resultados que muestran Zholtikov11 y Papadopoulos18 determinados por la encuesta Breast - Q. Las complicaciones que más se reportan son hematomas, mastitis, abscesos y persistencia del anillo constrictor como las describe Ali 10 y Klinger 17 todas ellas de aparición mediata, a diferencia de las identificadas en nuestro estudio en que se presentaron después de los seis meses con un seroma tardío unilateral secundario a trauma, una cicatriz periareolar ensanchada por aumento de peso de forma brusca y un granuloma de la herida quirúrgica.
Limitaciones del estudio: En la institución donde fue realizado el estudio no se cuenta con opción para elegir entre muchas posibilidades reconstructivas por tratarse de una institución pública con atención gratuita.
CONCLUSIONES
La mama tuberosa constituye una malformación congénita cuyo tratamiento se realiza en la edad adulta por lo que predomina en mujeres nulíparas de menos de 30 años de edad. Su forma de presentación es variable y aunque se trate de un grado I de deformidad las pacientes buscan reconstrucción mamaria. El tratamiento siempre es quirúrgico y a pesar de que se han descrito múltiples técnicas los resultados son buenos y seguros con el empleo de implantes mamarios.















