INTRODUCCIÓN
El adenocarcinoma metastásico representa una fase avanzada del cáncer, marcada por la propagación de células malignas desde tumores primarios localizados en órganos como el pulmón, la mama, la próstata y el tracto gastrointestinal hacia otros tejidos. Esta diseminación indica una progresión agresiva de la enfermedad y presenta significativos desafíos clínicos, especialmente cuando afecta la columna vertebral, donde puede provocar destrucción ósea y compresión de la médula espinal, afectando gravemente la movilidad y la calidad de vida del paciente1.
Este trabajo recopila y analiza datos que revelan cómo el adenocarcinoma que infiltra la médula espinal puede manifestarse de diversas formas. El diagnóstico se realiza mediante estudios de imagen, incluyendo resonancia magnética y tomografía computarizada, complementados con biopsias para confirmar la histología del tumor. A pesar de la reducción de la mortalidad, el cáncer de próstata metastásico sigue siendo de alta agresividad, con una marcada tendencia a diseminarse hacia los huesos.
Este trabajo pone en evidencia que el tratamiento estándar se basa en la terapia de deprivación androgénica (ADT), frecuentemente combinada con agentes como la abiraterona y la enzalutamida. No obstante, los efectos secundarios, como la pérdida de densidad ósea, requieren un monitoreo constante. El diagnóstico histológico se fundamenta en la identificación de características morfológicas y marcadores inmunohistoquímicos, como PSA y NKX3.1.
El adenocarcinoma metastásico requiere un enfoque multidisciplinario con corticosteroides, radioterapia y, a veces, cirugía. A pesar de los avances, el pronóstico es incierto, subrayando la necesidad de atención personalizada. La investigación es clave para optimizar tratamientos.
PRESENTACIÓN DEL CASO
Se trata de paciente masculino de 68 años, procedente de Mérida-Venezuela, quien acude a urgencias con dolor progresivo en la región lumbar izquierda irradiado a la región inguinoescrotal y estreñimiento de 3 días. Laxantes previos no lograron evacuación. Diagnóstico inicial: dolor abdominal, impactación fecal aguda, constipación, cólico renoureteral izquierdo y lumbalgia. Recibió diclofenac, Metilprednisolona, hidratación con solución salina, Butilescopolamina, metoclopramida y Ranitidina.
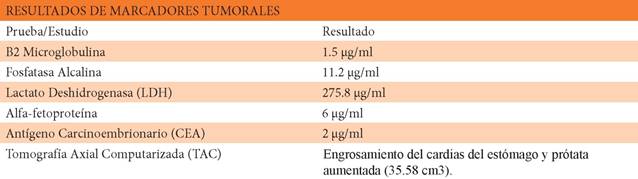
Estudios de orina revelaron hematuria con 28-30 eritrocitos por campo y bacterias escasas de etiología Klebsiella spp. Se realizó Tomografía Axial Computarizada (TAC) de abdomen y pelvis, mostrando enfermedad diverticular, y Resonancia Magnética (RMN) de columna que evidenció lesión tumoral sólida en T11, con compresión del cordón medular (ver imágenes 1 y 2) y adenomegalias en T9 y T10. Además, se detectaron hemorroides grado I y osteoporosis con desmineralización del 39%.
Neurocirugía realizó exéresis de la lesión. El análisis anatomopatológico evidenció neoplasia epitelial con necrosis tumoral. Los marcadores tumorales revelaron desviación de lactato deshidrogenasa (LDH) 275.8 pg/ ml, (ver Tabla 1). Colonoscopia: diverticulosis complicada y hemorroides internas. Ecografía mostró hepatomegalia.
Inmunohistoquímica sugirió carcinoma neuroendocrino metastásico, posiblemente de origen pulmonar o gastrointestinal, con positividad para queratina 7, ENS y cromogranina, y fase S del 18% (KI 67%). Sin embargo, el diagnóstico final fue adenocarcinoma metastásico de naturaleza prostática.
En 2017 inició radioterapia en T10-T12 (300 cGy diarios, total 3 000 cGy) y bloqueo androgénico, con una Antígeno Prostático Específico (PSA): 7,20 ng/ml. Presentó dolor lumbar, estreñimiento, disuria, engrosamiento en cardias, parálisis de miembros inferiores, hepatomegalia, arteriosclerosis, lesión infiltrativa en vejiga y osteoporosis. En 2018, continúa radioterapia para proceso neoproliferativo prostático, con respuesta favorable (dosis total: 7 600 cGy).
En 2019, se diagnosticó esclerosis de válvula aórtica e insuficiencia tricuspídea leve. PSA: 4,3 ng/ml. Persistía hematuria, y la biopsia reveló lesión tumoral prostática. En 2020, detectaron hernia hiatal y reflujo biliar. En 2021, PSA estable (4,3 ng/ml), artrosis lumbar. El estudio de cistoscopia mostró obstrucción uretral posterior por tejido prostático irregular. Se identificó adenocarcinoma metastásico a ganglio linfático.
En 2022, el paciente presentó rectitis actínica, con inflamación sin malignidad, y PSA bajó a 2,1 ng/ml. Persistía hematuria con 28-30 eritrocitos y abundantes bacterias. El informe anatomopatológico mostró carcinoma urotelial de alto grado (ISUP) y carcinoma de células transicionales grado III (OMS), con crecimiento difuso, pleomorfismo nuclear y necrosis tumoral. La inmunohistoquímica fue positiva para citoqueratina de amplio espectro y PSA, negativa para citoqueratinas 7, 20 y p63, descartando origen vesical. El diagnóstico fue adenocarcinoma de próstata infiltrante a vejiga.
DISCUSIÓN
El adenocarcinoma con infiltración a la columna vertebral es un cáncer de células glandulares que han invadido las vértebras. La infiltración de adenocarcinoma en la médula espinal puede ser intramedular, extramedular o epidural. Un caso describe una metástasis intramedular de adenocarcinoma de pulmón con dolor severo y déficit neurológico progresivo2.
El diagnóstico se realiza mediante resonancia magnética (MRI) y tomografía computarizada (CT), seguido de una biopsia para confirmar la histología del tumor2. El adenocarcinoma metastásico en la columna vertebral es una complicación grave, común en cánceres de pulmón, mama y próstata. En el cáncer de próstata, la columna vertebral es un sitio frecuente de metástasis óseas, con hasta un 90% de prevalencia en autopsias de pacientes con enfermedad metastásica. Esto puede causar dolor, fracturas y compresión medular, llevando a déficits neurológicos como paraparesia1.
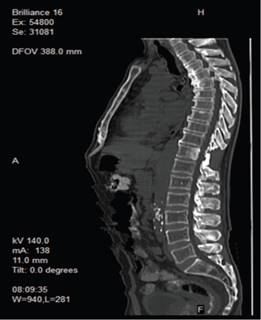
Figura 1: Infiltración metastásica en T11 (Corte sagital - Resonancia Magnética) Resonancia magnética sagital que muestra una infiltración metastásica en el cuerpo vertebral de T11, posterior a resección quirúrgica de su apófisis espinosa. Autoría: Clínica del Valle
En 2023, el cáncer de próstata fue el más común en hombres de EE. UU., con 288 300 casos (29% del total) y 34 700 muertes (11% de todas las muertes por cáncer). La incidencia ha crecido un 3% anual desde 2014, mientras que la mortalidad se estabilizó tras una reducción del 52% entre 1993 y 20173.
El adenocarcinoma de próstata metastásico es agresivo, con alta predilección por diseminarse a los huesos, especialmente la columna vertebral. La expresión elevada de Heat Shock Protein Beta-1 (HSPB1) se asocia con progresión y mal pronóstico, además de resistencia hormonal y agresividad4. La terapia de deprivación androgénica es un tratamiento clave para el cáncer de próstata, ya sea por castración quirúrgica o química. Agonistas y antagonistas de Hormona Liberadora De Gonadotropina (GnRH), como leuprolida y degarelix, son comunes para la castración química5.
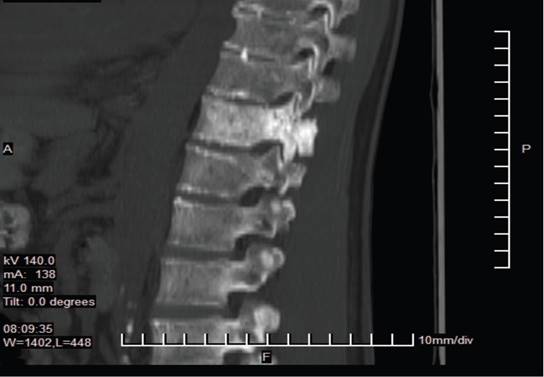
Figura 2: Detalle de infiltración metastásica en T11 (Corte sagital - Resonancia Magnética) Vista ampliada de resonancia magnética sagital que enfoca el cuerpo vertebral de T11, revelando una infiltración metastásica. Autoría: Clínica del Valle
Para cáncer de próstata metastásico sensible a la castración, se recomienda Terapia De Privación De Andrógenos (ADT) intensificada con abiraterona, apalutamida o enzalutamida. También se considera ADT con docetaxel y radioterapia en casos de baja carga metastásica3. La ADT conlleva efectos secundarios como pérdida ósea, riesgo cardiovascular y deterioro cognitivo. La ASCO sugiere bisfosfonatos o denosumab para prevenir la pérdida ósea en pacientes bajo ADT6.
La deprivación androgénica a menudo es insuficiente para frenar el avance metastásico, lo que resalta la necesidad de nuevas terapias y una comprensión más profunda de la biología tumoral. La identificación precisa del origen tumoral es clave para un tratamiento adecuado. El diagnóstico de adenocarcinoma prostático metastásico en la columna se basa en características morfológicas e inmunohistoquímicas, con células tumorales que presentan nucleolos prominentes7.
Los adenocarcinomas de próstata suelen ser positivos para NKX3.1, PSA, PSAP y PSMA. Si hay diferenciación neuroendocrina, pueden expresar CD56, cromogranina y sinaptofisina7. Los marcadores inmunohistoquímicos CK- 7, CK-20, PSA, TTF-1 y CDX2 son clave para diagnosticar el cáncer de próstata metastásico. CK-7 y CK-20 son negativos en cáncer de próstata, lo que ayuda a diferenciarlo de otros carcinomas. PSA es específico para tejido prostático, y la expresión de TTF-1 sugiere origen pulmonar o tiroideo8,9,10.
La compresión de la médula espinal por metástasis vertebrales es una complicación grave que requiere atención médica urgente para prevenir daños irreversibles11. La compresión medular puede ocurrir por crecimiento tumoral, bloqueo de forámenes, destrucción ósea, obstrucción vascular, inflamación y fracturas patológicas. La identificación y tratamiento temprano son esenciales12.El manejo incluye corticosteroides, radioterapia y cirugía12.
El pronóstico de la compresión espinal depende de la respuesta al tratamiento, indicando un estadio avanzado con expectativa de vida limitada. Es esencial un enfoque paliativo integral. Se recomienda resonancia magnética y tomografía por emisión de positrones para detectar metástasis óseas debido a su mayor sensibilidad13. El adenocarcinoma prostático metastásico en la vejiga es raro y suele ocurrir tras prostatectomía. Se presenta con hematuria, disuria y obstrucción urinaria, y se confirma por patología e inmunohistoquímica14.
El tratamiento del cáncer de próstata metastásico a la vejiga en 2024 incluye ADT intensificada con abiraterona, apalutamida o enzalutamida, junto con radioterapia en casos de baja carga metastásica. Se ha observado una mayor incidencia de cánceres secundarios, como vejiga y colorectal, en pacientes tratados con radioterapia externa y ADT, en comparación con la prostatectomía15. El adenocarcinoma prostático metastásico con infiltración en columna y vejiga es complejo y desafía los tratamientos tradicionales.
CONCLUSIÓN
En conclusión, el caso clínico muestra la complejidad de tratar a un paciente con comorbilidades y adenocarcinoma metastásico. La enfermedad avanzó con invasión a la columna vertebral y otros órganos, requiriendo un enfoque interdisciplinario. Las imágenes y estudios histopatológicos fueron esenciales para el diagnóstico. A pesar de las respuestas iniciales al tratamiento, la enfermedad continuó progresando, complicando el manejo debido a sus características neuroendocrinas.
Finalmente, la resistencia a la terapia hormonal y la progresión tumoral subrayan la urgencia de desarrollar nuevas estrategias de tratamiento para mejorar el pronóstico y la calidad de vida de los pacientes. La intervención temprana y el monitoreo continuo son esenciales para mitigar las complicaciones y optimizar los resultados en este tipo de cáncer avanzado.