INTRODUCCIÓN
La colitis pseudomembranosa es una inflamación aguda del colon que cursa con la formación de exudado fibrinoso a modo de placas (pseudomembranas), que cubre parte de la mucosa del intestino grueso. Se debe a una toxina producida por el sobrecrecimiento intestinal del microorganismo Clostridium difficele, que sustituye la flora intestinal normal. Afecta de forma típica a pacientes tratados con antibioticoterapia de amplio espectro y clínicamente cursa con diarrea, fiebre y dolor abdominal bajo1.
Esta es una patología descrita hace más de un siglo, el primer reporte publicado data de 1893 es de una autopsia realizada a una paciente que como antecedente fue intervenida quirúrgicamente por una neoplasia gástrica. La autopsia evidencio, la presencia de membranas de aspecto «difteriforme» en intestino delgado. Fue cuadro aislado en la era preantibiótica.
Con el advenimiento del desarrollo de los antibióticos, se produjo una elevación de la frecuencia en estudios quirúrgicos publicados. En un inicio se involucró a S. aureus como agente causal, ya que se aislo como microorganismo predominante en las heces, y siendo que afectaba con frecuencia al intestino delgado, se la denomino enterocolitis estafilocócica. Posteriormente, se consideró a la isquemia tisular o infección viral latente como agentes etiológicos1.
El Clostridium difficile denominando en un inicio Bacillus difficilis, es un anaerobio bacilar grampositivo, descrito por primera vez en 1935 por Hall y O'Toole. Su significado clínico pasó inadvertida hasta años después. En la década de los 60s se asoció con el uso de clindamicina. En 1977, Larson evidencio la presencia de una toxina en heces de enfermos afectados por colitis pseudomembranosa que producía cambios citopáticos en los cultivos en líneas celulares2. Pero no fue hasta el año siguiente, que se estableció que la toxina elaborada por el microorganismo Clostridium difficile como un agente etiológico de la colitis pseudomembranosa3.
El cuadro clínico incluye desde portadores asintomáticos hasta cuadros fulminantes pasando por cuadros diarreicos de muy variable significación clínica. Es probablemente la causa más frecuente de diarrea nosocomial, con importantes consecuencias clínicas e incluso económicas, particularmente por alargar de forma significativa la estancia hospitalaria2. En la mayor parte de los pacientes con colitis pseudomembranosa, el cuadro clínico contempla una buena evolución, descontinuando el tratamiento antibiótico previo de amplio espectro y administrando solo vancomicina por vía oral. En raras ocasiones, puede evolucionar hacia un megacolon tóxico con necesidad de resolución quirúrgica. Esta última si bien es una patología frecuente en el área andina de nuestro pais, pocas veces se evidencia una asociación con la colitis pseudomembranosa4, y con una presentación anatomopatologica tan elocuente, razón que motivo a la descripción del presente caso.
PRESENTACIÓN DEL CASO
Se trata de una Paciente de sexo masculino de 71 años de edad que acude al servicio de emergencias del hospital Obrero N° 6 (Dr. Jaime Mendoza) por presentar un cuadro clínico caracterizado por aumento de deposiciones fecales liquidas sin moco, ni sangrado de más de un día de evolución, asociado a dolor en región abdominal de tipo cólico, además de nauseas que llegaron a vómitos alimenticios.
Es destacable mencionar que el paciente fue hospitalizado con anterioridad, para un tratado por un pie diabético a consecuencia de la diabetes tipo II diagnosticada hace 30 años atrás, por lo que se le administro antibioticoterapia de amplio espectro.
Al examen físico abdomen globoso, timpanico, ruidos hidroaereos hipoactivos, no doloroso a la palpación superficial, pero si a la profunda sobre todo en hemiabdomen superior.
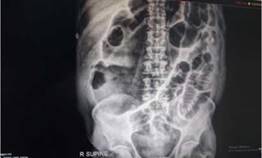
El estudio de rayos x evidencio dilatación intestinal a nivel de colon transverso asas intestinales distendidas (Fig. 1).
Los diagnósticos diferenciales planteados fueron: megacolon tóxico, megacolon chagasico, enfermedad inflamatoria del colon.
Se le practica una intervención quirúrgica, teniendo como hallazgos operatorios: severa distención de asas intestinales a nivel de intestino delgado y grueso, aumento de longitud intestinal a predominio de sigma, asociado a una rotación sobre su propio eje de +/- 250° lesiones perleadas en el interior de color amarillentas que cubren toda la pared, a nivel de sigma se observan paredes con burbujas de aire. En retroperitoneo se observa aumento de líquido seroso. Realizando la sigmoidectomia ampliada, enviando la pieza oratoria al servicio de patología para su correspondiente estudio.
En el servicio de anatomía patológica se recibe el segmento intestinal correspondiente a colon sigmoides que mide 38 cm. de longitud por 2.5 cm. de diámetro en los extremos; se observa una dilatación intestinal que llega a 15 cm. de diámetro, llama la atención la mucosa por la presencia de estructuras granulosas amarillentas (pseudomembranas) en toda su superficie (Fig. 2). Se seleccionan tres cortes representativos de los hallazgos encontrados, mismos que serán procesados por el método de inclusión en parafina y una vez obtenidos los cortes histológicos, son coloreados por la tinción de hematoxilina y eosina Los diferentes cortes histológicos obtenidos de la pieza quirúrgica mostraron pared de intestino grueso: mucosa con áreas focales de ulceración y necrosis con un exudado necroinflamatorio suprayacente (fig. 3), el mismo está compuesto por neutrófilos y fibrina (fig. 4), congestión vascular en submucosa y subserosa con infiltrado inflamatorio predominantemente de tipo polimorfonuclear; túnica muscular con presencia de plexos mioentéricos conservados; concluyéndose con el diagnostico de: dolicomegacolon asociado a colitis pseudomembranosa.

(Figura de autoría propia)
Figura 2: Pieza operatoria donde se observa megacolon, con presencia de lesiones granulares perladas amarillentas en la mucosa (Pseudomembranas)
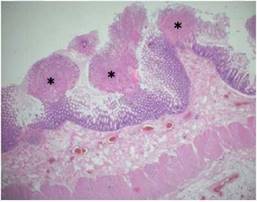
(Figura de autoría propia)*
Figura 3: Fotomicrografia 20x: Imagen microscópica panorámica de pared de intestino grueso, donde se observa las psudomebranas compuestas por necrosis focal de la mucosa con exudado fibrinopirulento (asterisco)
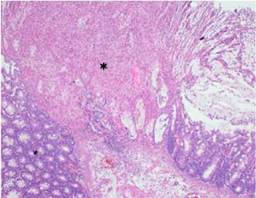
(Figura de autoría propia)
Figura 4: Fotomicrografia 100x: Imagen microscópica del detalle de la necrosis focal de la mucosa con exudado fibrinopirulento (asteristico)
El paciente presenta una evolución desfavorable postcirugia, presentando sepsis sistémica por lo que es referido a unidad de terapia intensiva donde fallece.
DISCUSIÓN
Al ser la colitis pseudomembranosa es una entidad patológica cada vez más conocida, su incidencia va en aumento según distintos estudios retrospectivos, siendo los pacientes hospitalizados y ancianos la población más vulnerable, y quienes son más propensos a recibir tratamiento antibiótico por distintas causas5. En el presente caso, el paciente de 71 años de edad, tras recibir antibióticos de amplio espectro a causa de un pie diabético termino desarrollando este cuadro.
Como se describió la presentación clínica de la colitis pseudomembranosa es variable; contemplando desde pacientes asintomáticos con una buena evolución al replantear el tratamiento antibiótico, hasta el megacolon tóxico que ocurre en raras ocasiones5, donde se tendrá la necesidad de resolución quirúrgica, como ocurrió en el presente caso. Si bien el dolicomegacolon es una patología frecuente en el área andina de nuestro país, su etiología generalmente está relacionada a causas etiológicas como: el hábito alimentico o el Chagas, sin embargo la asociación con colitis pseudomembranosa muy pocas veces es visto en nuestro medio.
Anatomopatologicamente la característica principal de esta entidad lo constituyen las formaciones de las pseudomembranas, denominadas así para diferenciarlas de las verdaderas membranas anatómicas que revisten las superficies de órganos internos1. Se trata de exudado fibrinoso que se forman sobre la mucosa colonica dañada por la toxina del C. difficile6. Macroscopicamente presentan un color blancogrisaceo, pero pronto adquieren un color amarillento, pardo o verdoso por el material fecal en la luz7, esta última característica es la que se observó muy elocuentemente en la mucosa intestinal examinada y representada en la fotografía de la Fig. 2.
Microscopicamente la formación de las pseudomembranas se debe a la necrosis del epitelio de superficie y las lesiones de los vasos mucosos que determinan la exudación de fibrinógeno, que se polimeriza a fibrina. La fibrina mezclada con el moco de las glándulas colonicas y el tejido necrótico forma las pseudomebranas, que están unidas de forma laxa a los restos de la mucosa subyacente y coloquialmente adquieren la forma de un "hongo", o como se ha descrito el aspecto "explosivo" por la similitud a la explosión de un volcán en erupción8, tal como se muestra en las microfotografías tomadas de la pieza examinada y representada en la (Fig. 3). La mucosa adyacente a estos campos es marcadamente normal9,10.
Si bien la presencia de seudomembranas es prácticamente patognomónica de la infección por Clostridium difficile , existen algunos casos publicados de colitis pseudomembranosas que fueron secundarios a otros agentes etiológicos, entre estos: Shígella , E. coli, Plesiomonas , hongos, citomegalovirus y otros procesos de naturaleza no infecciosa como la enfermedad inflamatoria intestinal, la isquemia o fármacos como el oro y el diclofenaco. Estos procesos deben tomarse en cuenta, en ciertos contextos clínicos, en el diagnóstico diferencial de la colitis pseudomembranosa, existiendo criterios diferenciales histológicos ya mencionados que permiten en la mayor parte de los casos el diagnóstico.
La tasa de mortalidad en pacientes con colitis seudomembranosa con signos leves es de 35% sin embargo en pacientes que terminan desarrollando megacolon tóxico4 es de y al 70%. teniendo un riesgo de mortalidad como sucedió con el paciente que se presentó en el presente caso.
En la última década, esta enfermedad a sido asociada a un aumento en el número de casos así como la gravedad de los mismos vinculado a la aparición de una nueva cepa con modificaciones genéticas que le han conferido un mayor poder toxigénico e invasor11.
CONCLUSIÓN
El abuso de los antibióticos puede provocar consecuencias en los pacientes como la colitis pseudomembranosa, que en algunos casos puede terminar complicándose a procesos que requerirán una intervención quirúrgica para su resolución, como lo es megacolon.
Sin bien el megacolon secundario a colitis pseudomembranosa no es frecuentemente visto en nosocomios de nuestro medio, es importante sospechar de esta entidad en pacientes con antecedentes de antibioticoterapia y realizar el protocolo diagnostico correspondiente.