Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Científica Ciencia Médica
versión impresa ISSN 2077-3323
Rev Cient Cienc Méd vol.21 no.1 Cochabamba 2018
Artículo de Revisión
RELACIÓN BIDIRECCIONAL DE LAS PATOLOGÍAS CUTÁNEAS CON LOS TRASTORNOS MENTALES
BIDIRECTIONAL RELATIONSHIP OF THE SKIN PATHOLOGIES WITH MENTAL DISORDERS
Dra. Patricia Karen Paucar Lescano1
1 Dra. Patricia Karen Paucar Lescano, médico dermatóloga, asistente del Hospital Essalud Huánuco II
Correspondencia a: Dra. Patricia Karen Paucar Lescano drakarenpaucar@gmail.com
Procedencia y arbitraje: no comisionado, sometido a arbitraje externo.
Recibido para publicación: 24 de Septiembre de 2017
Aceptado para publicación: 07 de Julio del 2018
Citar como: Rev Cient Cienc Med 2018; 21(1):84-89
RESUMEN
La Psicodermatología, o Medicina Psicocutánea, es el resultado de la fusión de dos grandes especialidades médicas: psiquiatría y dermatología. La psiquiatría implica el diagnóstico y tratamiento de los trastornos mentales, mientras que la dermatología es responsable del diagnóstico y tratamiento de las enfermedades de la piel y sus apéndices. El dermatólogo debe ser consciente de esta correspondencia y considerar la constante interacción entre las enfermedades psiquiátricas y cutáneas, siendo ésta relación bidireccional. Hasta un tercio de los pacientes ambulatorios de dermatología tienen un problema psiquiátrico importante que complica su afección cutánea. La consulta dermatológica será relevante, al abordar y tratar las patologías psiquiátricas, como la depresión y/o la ansiedad, que son más frecuentes.
Palabras clave: psoriasis, vitíligo, melanosis, acné vulgar, depresión.
ABSTRACT
Psychodermatology, or psychocutaneous medicine, is the result of the merger of two major medical specialties: psychiatry and dermatology. Psychiatry involves the study of mental disorders, while dermatology is responsible for the diagnosis and treatment of skin diseases and their appendices.The dermatologist must be aware of this correspondence and consider the constant interaction between psychiatric and skin diseases, this relationship being bidirectional. Up to one third of outpatients in dermatology have a significant psychiatric problem that complicates their skin condition. The dermatological consultation will be relevant, when addressing and treating psychiatric pathologies, such as depression and / or anxiety, which are more frequent.
Keywords: psoriasis, vitíligo, melanosis, acné vulgaris, depression.
INTRODUCCIÓN
LLa piel es el órgano más grande del cuerpo, el más visible y es el medio, a través del cual, nos comunicamos con el mundo, como tal, la piel tiene un impacto en las percepciones personales y el bienestar psicológico; siendo la medicina psicocutánea el estudio de la compleja interacción entre psiquiatría, psicología y dermatología. Dónde el eje hipotalámico pituitario (HPA) responde al estrés psicológico, con disregulación de las hormonas de estrés (liberando hormona corticotropina, adrenocorticotropina, cortisol y prolactina); activando el sistema nervioso simpático, que eleva los niveles de catecolaminas; e incrementa neuropéptidos y neuromediadores: sustancia P y péptido con estructura génica de calcitonina (CGRP); las células mastocíticas de la piel son una importante diana de las hormonas de estrés y mediadores y su activación conduce a la disregulación inmune, inflamación neurogénica, respuesta proinflamatoria y vasodilatación; produciendo varias enfermedades en la piel, de tipo inflamatorio, autoinmune y alérgicos1, por cuál se desarrollaran enfermedades de éste tipo en ésta revisión. En esta sub-especialidad, los pacientes tienen: 1) una condición psiquiátrica primaria, con la que acude a los dermatólogos (por ejemplo, dermatitis artefacta); 2) Una patología dermatológica primaria con comorbilidades psiquiátricas (por ejemplo, acné con trastorno de dismorfia corporal); 3) los que necesitan apoyo psicológico con su enfermedad de piel (por ejemplo, rosácea y autoestima); ó 4) aquellos que tienen una patología cutánea secundaria a su tratamiento psiquiátrico (por ejemplo, litio puede estar asociado con psoriasis), o aquellos que desarrollan enfermedad psiquiátrica después del inicio del tratamiento de la enfermedad dermatológica (por ejemplo, isotretinoína puede ser asociado con la ideación suicida)2. Establecida como una subespecialidad de la dermatología, la Psico-dermatología implica la comprensión de la existencia de un ciclo, en el que los trastornos psíquicos, causan patologías cutáneas y las enfermedades de la piel originan trastornos psiquiátricos, es la base para una buena práctica dermatológica; así enfatizamos la idea de que un dermatólogo debe estar preparado para diagnosticar, brindar apoyo psicológico apropiado y tratar sus pacientes3.
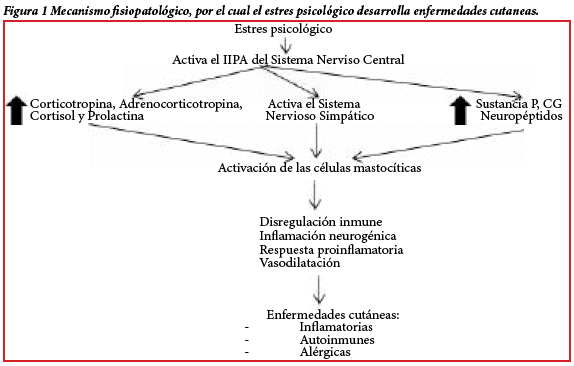
Los trastornos psico-cutáneos ocurren cuando una condición de la piel es exacerbada por factores como estrés, depresión y ansiedad, por lo que serán los trastornos mentales estudiados en nuestra revisión; se observa en enfermedades como psoriasis, acné vulgar, hiperhidrosis, dermatitis atópica y liquen simple crónico; donde los pacientes manifiestan una relación transitoria entre estrés y el empeoramiento de su condición de piel; de dónde deriva la clasificación: trastornos psiquiátricos primarios, las molestias dermatológicas derivan de una condición psiquiátrica subyacente y un trastorno cutáneo primario no es identificado, los ejemplos incluyen tricotilomanía, dermatitis artefacta y delirios de parasitosis. Los trastornos psiquiátricos secundarios ocurren cuando los pacientes desarrollan trastornos mentales secundarios a una afección cutánea subyacente que conduce a una desfiguración cosmética, ejemplos como vitíligo, alopecia areata y psoriasis vulgar; afectando la calidad de vida de estos pacientes y Trastornos sensitivos cutáneos, que son sensaciones anormales desagradables en la piel, tales como ardor y escozor, donde los pacientes no presentan ninguna causa médica dermatológica, neurológica u otra. Sin embargo, pueden tener problemas psiquiátricos subyacentes, se incluye glosodinia, vulvodinia y picazón crónica del cuero cabelludo4.
DESARROLLO
PSORIASIS
La psoriasis es una enfermedad inflamatoria crónica sistémica que afecta primordialmente la piel, las semimucosas y las uñas que también puede comprometer las articulaciones y entre las enfermedades de la piel con evidente componente psiquiátrico se encuentra la psoriasis, observándose reciprocidad entre el empeoramiento de las lesiones cutáneas y un incremento de diversas psicopatologías en respuesta a eventos estresantes5. El impacto que la psoriasis ocasiona en el bienestar mental es comparable al de otras enfermedades crónicas como cáncer y diabetes mellitus; deteriorándose la imagen que el paciente tiene de sí mismo, su autoestima y estabilidad emocional; además la visibilidad de las placas psoriásicas suscitan el rechazo social y una sensación de estigmatización en los pacientes, siendo el efecto en la calidad de vida muy variable, dependiendo de la edad de aparición y la visibilidad de las lesiones, así los pacientes con psoriasis frecuentemente presentan ansiedad y/o depresión6.
Coexiste una relación entre la depresión y la psoriasis y es bidireccional. Así la depresión y la psoriasis están enlazadas a través de mecanismos inflamatorios: en la depresión se ha encontrado aumento de la concentración de citoquinas proinflamatorias sistémicas en pacientes afligidos con la enfermedad, y estos mismos agentes proinflamatorios, migran hacia la epidermis y causan psoriasis en pacientes susceptibles, ya sea incrementando la gravedad de la psoriasis o dirigiendo a su brote y mutaciones en los genes, de pacientes afectados con psoriasis producen un incremento en las citoquinas proinflamatorias7. En muchos estudios se recalca la importancia de brindar apoyo psicosocial a los pacientes con psoriasis; un tratamiento eficaz de la psoriasis radica en un enfoque multidimensional que proporcione al paciente bienestar físico, social y psicológico8.
VITILIGO
El vitíligo es un trastorno multifactorial pigmentario de la piel; se plantean problemas psicológicos en la incidencia, progresión, recaída y remisión de vitíligo; considerándose tanto como causa y efecto de algunos problemas psiquiátricos, como la ansiedad y la depresión, consecuentemente, la relación es bidireccional; teniendo en cuenta que, algunos pacientes con vitíligo, podrían no ser conscientes de su trastorno psiquiátrico y la enfermedad no haber sido diagnosticada9. Un 74.3% de los pacientes con vitíligo cursa con un cuadro depresivo de grado variable10.
PRURITO PSICÓGENO
El prurito y la psique están mutuamente relacionados, con evidencia psicofisiológica, que nos ayuda a entender su compleja asociación, se clasifica en 3 grupos: enfermedades pruriginosas con secuelas, patologías pruriginosas agravadas por factores psicosociales y trastornos psiquiátricos que causan prurito; así el tratamiento del prurito crónico se dirige a tratar las causas subyacentes y a un enfoque multidisciplinario para afrontar los problemas dermatológicos, somatosensoriales, cognitivos y emocionales11. Los factores psicológicos involucrados en los episodios de estrés se corresponden con un complejo mecanismo del sistema psico-neuro-endocrino-inmuno-cutáneo y el prurito está relacionado con la depresión, ansiedad y mengua la calidad de vida; siendo difícil precisar la incidencia y prevalencia de los casos de prurito psicogénico, porque los pacientes concurren al médico hasta que la molestia es persistente o incapacitante12.
MELASMA
El melasma es una hiperpigmentación adquirida de color marrón claro u oscuro, ubicado preferentemente en rostro, se ha demostrado que el melasma tiene un fuerte impacto en el dominio emocional de la calidad de vida, en los sentimientos sobre el aspecto de la piel, afectando a personas de edad avanzada que perciben una mayor duración de la enfermedad13. No hay muchos trabajos sobre depresión y/o ansiedad y melasma, he visto en mi práctica clínica la asociación de depresión y/o ansiedad en pacientes que padecen de ocronosis exógena; son pacientes con múltiples consultas a diferentes médicos dermatólogos y tratamientos previos, muchas veces sin mejora evidente: lo que considero, es un factor desencadenante de depresión y/o ansiedad en sus diferentes categorías.
ACNE
El acné es una enfermedad de índole inflamatorio de las glándulas sebáceas y la aparición de comedones, que posteriormente pueden infectarse, produciendo pápulas, nódulos y quistes, en especial en la cara y la espalda; los pacientes con acné facial, de China; presentaron depresión, cuando el curso del acné fue largo y cuanto más grave resultó la clínica; así el cuidado psicológico debe ser considerado, para apoyar al tratamiento y mejorar la calidad de vida14. Gül y Çölgeçen mostraron que la somatización, la depresión y la ansiedad; fueron significativamente más frecuentes en pacientes adultos con acné, en Turquía15. Además Halvorsen et al. en un estudio de 3 775 adolescentes de 18 a 19 años de Noruega, reportaron que 1 de cada 4 adolescentes presentan pensamientos suicidas e ideación suicida se informó 2 veces más a menudo en mujeres con acné que aquellas sin acné, y esta probabilidad aumentó a 3 veces en los pacientes masculinos; los problemas de salud mental fueron reportados en un cuarto de adolescentes con acné; demostrando que el acné conduce a daño psicológico que consiste en angustia emocional y ansiedad social, que puede causar ideación suicida16.
ROSÁCEA
La rosácea es una enfermedad inflamatoria crónica de la piel que afecta los vasos sanguíneos y las unidades pilosebáceas de la parte central de la cara (mejillas, nariz, frente y mentón) y que se manifiesta con rubor, eritema transitorio o permanente, telangiectasias, pápulas y pústulas con exacerbaciones y remisiones periódicas; un metanálisis señaló que la rosácea causa una disminución en la calidad de vida, en pacientes con eritema, produciendo estigmatización, impacto emocional negativo e inadecuado bienestar psicológico también afecta el trabajo y la vida social17. Los pacientes con condiciones visibles de la piel han incrementado las tasas de depresión, ansiedad y disminución de autoestima; demostrándose beneficios emocionales usando terapia médica-cosmética, como el camuflaje cosmético, en condiciones como acné, psoriasis, vitíligo y rosácea18.
ALOPECIA AREATA
La alopecia areata es una enfermedad de etiología multifactorial, que depende de la interacción entre factores genéticos, autoinmunes, hormonales, psicológicos y trastornos psiquiátricos; siendo el rol de los factores psico-psiquiátricos importante y el tratamiento dermatológico, no es suficiente, si los aspectos psicológicos de la alopecia areata no se tratan; debemos explorar y comprender los causantes de la alopecia areata, para un tratamiento eficaz; que son: depresión, ansiedad generalizada, fobia social, trastorno de estrés postraumático, pensamientos suicidas, neuroticismo y alexitimia, que pueden influir en la aparición, duración y exacerbación de la enfermedad19. El tratamiento debe ser multidisciplinario: dermatológico, asistencia psicológica, psicoterapia y medicación para la patología psiquiátrica subyacente20.
URTICARIA
Es un síndrome reaccional de la piel y las mucosas, que se caracteriza por ronchas y/o angioedema ocasionados por edema vasomotor transitorio y circunscrito de la dermis, que dura horas; puede ser recidivante y de origen inmunitario, no inmunitario o desconocido; así Staubach et al. en una muestra de pacientes con urticaria crónica, encontró que el 30% reveló síntomas de ansiedad y el 17% tenía síntomas de depresión21. La urticaria crónica, impone una carga sustancial para el bienestar y capacidad del paciente en el trabajo y en actividades fuera del trabajo; y es causa y efecto de depresión, ansiedad, y dificultades del sueño22.
AGENTES INFECCIOSOS
La depresión es un trastorno psiquiátrico debilitante y un creciente problema de salud pública mundial. No obstante, la relación entre las infecciones microbianas, que causan enfermedades dermatológicas, y la depresión es incierta. Una búsqueda informatizada en Medline, ISI Web de Conocimiento, PsycINFO, y Cochrane Library se llevó a cabo en el 2013, y 6362 estudios fueron identificados para el cribado. Se incluyeron 28 estudios, que compararon la detección de 16 agentes infecciosos, en pacientes deprimidos y controles sanos con incidente positivo que se define como un marcador bioquímico positivo de la infección microbiana. El análisis combinado reveló que la mayoría de los 16 agentes infecciosos no tuvo una asociación estadísticamente significativa con la depresión. Sin embargo, hubo asociación estadísticamente significativa entre depresión e infección por el virus 1 del Herpes simple, el virus de la Varicela zoster y virus de Epstein-Barr (mayor causa de la mononucleosis aguda infecciosa)23.
HERPES ZOSTER
Esta enfermedad infecciosa se acompaña de dolor neurálgico o sensación pruriginosa que se distribuye unilateralmente y se caracteriza por la aparición de vesículas agrupadas en una placa inflamatoria, localizada en el trayecto de un nervio de la piel, se puede encontrar en la literatura, estrés como factor de riesgo para herpes zoster. Marin et al. reportaron estrés, 3 meses antes del diagnóstico de herpes zoster; existiendo diferencias entre estudios, por el sesgo de recuerdo, subjetividad al estrés y niveles de estrés; se sugiere que la depresión puede asociarse al riesgo de herpes zoster produciendo disminución de la inmunidad mediada por células24. Forbes et al, en un estudio de casos y controles del 1 de enero del 2010 al 12 de Octubre del 2011 en Estados Unidos, informó de una serie de condiciones asociadas con un mayor riesgo de Herpes zoster, incluyendo Artritis reumatoide, Lupus eritematoso sistémico, Enfermedad inflamatoria intestinal, Enfermedad pulmonar obstructiva crónica, Asma, Enfermedad renal crónica, Diabetes tipo 1, y Depresión25.
LIQUEN SIMPLE CRÓNICO
La neurodermatitis o liquen simple crónico es una enfermedad crónica, aunque no amenaza la vida, puede producir una importante carga psicosocial, trastornos del sueño y disfunción sexual (según su ubicación, como la zona genital) y los pacientes tienden a tener escasas habilidades sociales o recursos interpersonales y una falta de flexibilidad26. La tensión emocional en sujetos predispuestos, induce una sensación pruriginosa, que conduce al rascado, que convirtiéndose en un mecanismo perpetuante, desencadena: prurigo nodularis o liquen simple crónico, dónde los factores psicogénicos desempeñan un papel relevante en ambas condiciones, y a menudo se asocian con depresión y experiencias disociativas27.
DEPRESIÓN Y/O ANSIEDAD ASOCIADO A IMPACTO SEXUAL DE LAS ENFERMEDADES DE LA PIEL
Las patologías cutáneas pueden tener un fuerte impacto en la vida sexual; especialmente las ubicadas en los genitales. Sampogna et al. estudiaron sobre el impacto sexual de varias enfermedades de la piel, en 13 países europeos. Entre los 3,485 pacientes, 23.1% reportaron problemas sexuales. El deterioro fue alto en pacientes con hidradenitis supurativa, prúrigo, enfermedades ampollares, psoriasis, urticaria, eccema, infecciones de la piel y prurito. El impacto sexual se asoció con depresión, ansiedad e ideación suicida, en pacientes jóvenes y se correlacionó con gravedad clínica y picazón28. Handan et al. mencionan que as enfermedades de la piel vulvar pueden afectar negativamente la vida cotidiana y calidad de vida no sólo debido a sus síntomas, también por molestias, como la vergüenza, el miedo, la desmoralización, los trastornos obsesivos compulsivos, trastornos del sueño y problemas en las relaciones íntimas29.
DISCUSIÓN
La medicina psiconeurocutánea es una ciencia integradora creada para abordar la interacción entre la mente, el sistema nervioso y la piel. Cuatro grandes especialidades están implicadas: psiquiatría, psicología, neurología y dermatología. En los dos últimos siglos fueron de especial importancia para el desarrollo de este campo en Europa, últimamente en América, con la creación de asociaciones, grupos de trabajo y la fusión de subespecialidades dedicadas exclusivamente al estudio del impacto psicológico de los trastornos cutáneos en subpoblaciones de pacientes han contribuido a dar impulso a la medicina psiconeurocutánea, que se ocupa del diagnóstico y tratamiento apropiado de los trastornos psico-dermatológicos, mejorando la funcionalidad y la calidad de vida de los pacientes30. El sistema nervioso se vincula con la mayor parte de las enfermedades dermatológicas, específicamente en aquellos decurso inflamatorio e inmunológico12.
La depresión es común en la consulta dermatológica, un estudio transversal identificó el 10% de 384 pacientes dermatológicos con depresión mayor31. En una extensa revisión sistemática de 2014, Dowlatshahi et al. encontraron que el 19% de los pacientes con psoriasis estudiados cumplían con los criterios del Manual de diagnóstico y estadística de los trastornos mentales en la 4a edición (DSM-IV) para la depresión mayor32. Un estudio multicéntrico europeo transversal de 4994 pacientes de dermatología ambulatoria informó un 12,7% de ideación suicida (en comparación con el 8,3% en los empleados del hospital utilizados como controles). La psoriasis tuvo una asociación de 17,3% con la ideación suicida y dos tercios de estos pacientes respondieron que su ideación era una consecuencia directa de su condición de piel33. Estudios en animales y humanos demuestran un aumento de los niveles de citoquinas proinflamatorias implicadas en la patogenia de la psoriasis, como el TNF-a y la IL-1, que están asociados con la depresión5. La mitad de los pacientes con psoriasis, las mujeres más que los hombres y las personas adultas (mayores de 55 años): independientemente de la gravedad de la enfermedad, cambian de manera significativa su calidad de vida, además de experimentar síntomas de ansiedad y de depresión34. Vitíligo y depresión se presentaron en mujeres, de 31-50 años y 68.6% de la población estudiada identificó la presencia de un factor previo a la aparición del vitíligo, comúnmente de tipo familiar10. Krüger y Schallreuter, reportaron en sus pacientes femeninos, más deteriorado su bienestar psicológico y su estado de ánimo ansioso-depresivo, comparado con los hombres35. El prurito de origen psicógeno se induce por los neuropéptidos y no únicamente por la activación de los mastocitos11. Marron et al., demostraron que los pacientes con prurito crónico muestran más síntomas de ansiedad-depresión que aquellos que no experimentaron prurito36. La intensidad de la picazón origina depresión y ésta, disminuye el umbral del prurito37. La dermatitis atópica, la alopecia, la urticaria, el prurito y el vitíligo también corresponden a un estado de ánimo inferior38. Pärna et al., reportaron que los pacientes con enfermedad crónica tienen niveles más altos de depresión, ansiedad generalizada, angustia e insomnio; el grupo de estudio estuvo compuesto por pacientes con psoriasis, eczema, acné y dermatitis seborreica39. Así como Murthy et al. quienes mencionan: cuanto más tiempo un paciente sufre de una condición dermatológica, más pobre es su calidad de vida; lo que reportaron primero en eccema y luego en psoriasis, acné vulgar y dermatitis seborreica; además la severidad de la depresión era mayor en pacientes que sufrían de psoriasis seguidos por eczema, acné vulgar y dermatitis seborreica40. Sorprendentemente, el impacto de la enfermedad no parece correlacionar bien con severidad, y los médicos tienden a subestimar las implicaciones psicológicas de los trastornos cutáneos41.
METODOLOGÍA DE BÚSQUEDA:
Se realizó una investigación bibliográfica informatizada en el motor de búsqueda de Pubmed https://www.ncbi.nlm.nih.gov/pubmed/, durante el periodo de Diciembre del 2016 a Junio del 2017; utilizando las siguientes palabras clave en inglés: psoriasis, vitíligo, prurito, melanosis, acné vulgar, urticaria, herpes zóster, depresión, ansiedad; encontrándose 4,255 artículos; fueron seleccionados artículos con un nivel de evidencia I, II y III; con un periodo de antigüedad de 10 años y por su contenido de interés científico y originalidad y un total de 4,220 artículos se excluyeron del análisis: estudios sin descripción específica de la relación de las enfermedades cutáneas con la depresión y la ansiedad e intervenciones que no describían la relación de la mente y piel; por lo que se utilizaron 35 artículos. Se utilizó Microsoft Windows, versión 6.3 (compilación 9600), del 2013.
CONCLUSIÓN:
En la práctica clínica de dermatología, uno de cada cuatro pacientes que acuden a consulta con un problema dermatológico agudo o crónico, se encuentra afectado por un trastorno psíquico. Ellos lo desconocen, y es el médico quien debe sospechar que detrás de una dermatosis puede ocultarse una alteración psiquiátrica. Ésta debe confirmarse mediante un interrogatorio sistemático específico, y si existe hay que tratarlo adecuadamente. De este modo se contribuye a curar la dermatosis consultada y la asociada. Las alteraciones psiquiátricas más frecuentes en los pacientes dermatológicos son ansiedad y depresión. Pero, mientras que el paciente con ansiedad puede ser más o menos consciente de su problema, la depresión suele presentarse de forma enmascarada.
Los dermatólogos deben ser conscientes del potencial de mejora significativa en la calidad de vida al abordar la dimensión psíquica de la enfermedad de la piel. La relación de las patologías mentales y las enfermedades dermatológicas: generalmente, es bidireccional, es necesario, analizar el impacto que las patologías dermatológicas tienen sobre los trastornos psíquicos y viceversa. Depresión se observa con mayor frecuencia en pacientes con psoriasis; ansiedad y depresión, en pacientes con vitíligo, prurito, acné, alopecia areata y urticaria, encontrándose numerosa evidencia para éstas patologías y ansiedad con mayor frecuencia en pacientes con rosácea y liquen simple crónico, existiendo pocos estudios sobre este tema, probablemente por ser patologías que se sobreponen, la primera con acné y la segunda con prúrigo o dónde existe subregistro. Para de esta manera, tratar a los pacientes con procesos mentales que desencadenaron alguna patología dermatológica, tratando la causa podemos remitir la enfermedad cutánea y al revés, en el caso de que la enfermedad dermatológica desencadene o exacerbe la patología psíquica, tratar el componente cutáneo para aliviar la patología psíquica; el dermatólogo, en la consulta debe ser empático, cumplir con las expectativas del paciente y ser optimista, aspectos del encuentro clínico que pueden fomentar una relación terapéutica positiva.
REFERENCIAS
1. Yadav S, Narang T, Kumaran S. Psychodermatology: A comprehensive review. Indian Journal of Dermatology, Venereology, and Leprology; 2013; 79(2): 176-92. Acceso 13 de Jun 2017. Disponible en: http://www.ijdvl.com/article.asp?issn=0378-6323;year=2013;volume=79;issue=2;spage=176;epage=192;aulast=Yadav [ Links ]
2. Marshall C, Taylor R, Bewley A. Psychodermatology in Clinical Practice: Main Principles. Acta Derm Venereol; 2016; 217: 30-4. Acceso 13 de Jun 2017. Disponible en: https://www.medicaljournals.se/acta/content/abstract/10.2340/00015555-2370 [ Links ]
3. Franca K, Chacon A, Ledon J, Savas J, Nouri K. Pyschodermatology: a trip through history*. An Bras Dermatol; 2013; 88(5): 842-3. Acceso 13 de Jun 2017. Disponible en: https://pdfs.semanticscholar.org/8c97/d5dbc67299c417f3c45fa6ff09b1e9a83521.pdf [ Links ]
4. Chung WL, Ng SS, Aan Koh MJ, Peh LH, Liu TT. A review of patients managed at a combined psychodermatology clinic: a Singapore experience. Singapore Med J; 2012; 53(12):789. Acceso 13 de Jun 2017. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/23268151 [ Links ]
5. Brufau R, Corbalán J, Brufau C, Ramirez A, Limiñana R. Estilos de personalidad en pacientes con psoriasis. Anales de Psicología; 2010; 26(2):335-44. Acceso 13 de Jun 2017. Disponible en: http://www.redalyc.org/articulo.oa?id=16713079018 [ Links ]
6. Daudén E, Castañeda S, Suárez C, García-Campayo J, Blasco AJ, Aguilar MD, et al. Abordaje integral de la comorbilidad del paciente con psoriasis. Actas Dermosiliog; 2012; 103(1):1–64. Acceso 13 de Jun 2017. Disponible en: http://www.actasdermo.org/es/abordaje-integral-comorbilidad-del-paciente/articuloresumen/S0001731012700017/
7. Tohid H, Aleem D, Jackson C. Major Depression and Psoriasis: A Psychodermatological Phenomenon. Skin Pharmacol Physiol; 2016; 29:220-30. Acceso 13 de Jun 2017. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/27536769 [ Links ]
8. Jensen P, Ahlehoff O, Egeberg A, Gislason G, Hansen PR, Skov L. Psoriasis and New-onset depression: a Danish nationwide cohort study. Acta Derm Venereol; 2016;96:39–42. Acceso 13 de Jun 2017. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/26086213
9. Hedayat K, Karbakhsh M, Ghiasi M, Goodarzi A, Fakour Y, Akbari Z, et al. Quality of life in patients with vitiligo: a cross-sectional study based on Vitiligo Quality of Life index (VitiQoL). Health and Quality of Life Outcomes; 2016;14:86. Acceso 13 de Jun 2017. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/27267598 [ Links ]
10. De la Roca Pinzón S. Depresión en pacientes con vitíligo. [Monografía en internet]. Guatemala: Facultad de Ciencias de la Salud; 2015. Acceso 13 de Jun 2017. Disponible en: http://recursosbiblio.url.edu.gt/tesiseortiz/2015/09/03/De-la-Roca-Sara.pdf
11. Tey HL, Wallengren J, Yosipovitch G. Psychosomatic factors in pruritus. Clin Dermatol; 2013; 31(1): 31-40. . Acceso 13 de Jun 2017. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3690364/ [ Links ]
12. Poletti ED, Muñóz MR. Prurito psicógeno: diagnóstico ineludible del internista. Med Int Mex; 2007; 23(6): 517-23. Acceso 13 de Jun 2017. Disponible en:
http://www.cmim.org/boletin/pdf2007/MedIntContenido06_11.pdf
13. Kida J, Holthausen D, Martins da Silva VP, Mazzochi M, Fröde TS. Melasma and assessment of the quality of life in Brazilian women*. An Bras Dermatol; 2015;90(2):196-200. Acceso 18 de Jul 2017. Disponible en: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0365-05962015000200196 [ Links ]
14. Liyang K, Jiaoyan L, Rujun A, Jinhua H, Hui H, Qifeng Y. Depression in patients with facial acne vulgaris and the influential factors. J Cent South Univ (Med Sci); 2015:40(10). Acceso 18 de Jul 2017. Disponible en: www.csumed.com/xbwk/CN/article/downloadArticleFile [ Links ]
15. Gül AI, Çölgeçen E. Personality Traits and Common Psychiatric Conditions in Adult Patients with Acne Vulgaris. Ann Dermatol; 2015: 27(1);48-52. Acceso 18 de Jul 2017. Disponible en: http://citeseerx.ist.psu.edu/viewdoc/download?doi=10.1.1.803.3804&rep=rep1&type=pdf [ Links ]
16. Halvorsen JA, Stern RS, Dalgard F, Thoresen M, Bjertness E, Lien L. Suicidal ideation, mental health problems, and social impairment are increased in adolescents with acne: a population-based study. J Invest Dermatol; 2011;131:363-370. Acceso 18 de Jul 2017. Disponible en: http://www.sciencedirect.com/science/article/pii/S0022202X15369074 [ Links ]
17. Bewley A, Fowler J, Schöfer H . Kerrouche N, Rives V. Erythema of Rosacea Impairs Health-Related Quality of Life: Results of a Meta-analysis. Dermatol Ther; 2016;6:237-47. . Acceso 18 de Jul 2017. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/26983751 [ Links ]
18. Levy LL, Emer JJ. Emotional benefit of cosmetic camouflage in the treatment of facial skin conditions: personal experience and review. Clinical, Cosmetic and Investigational Dermatology; 2012;5:173-82. Acceso 18 de Jul 2017. Disponible en: https://www.dovepress.com/emotional-benefit-of-cosmetic-camouflage-in-the-treatment-of-facial-sk-peer-reviewed-article-CCID [ Links ]
19. Kuty-Pachecka M. Psychological and psychopathological factors in alopecia areata. Psychiatr; 2015; 49(5): 955-64. Acceso 18 de Jul 2017. Disponible en: http://www.psychiatriapolska.pl/uploads/images/PP_5_2015/ENGver955KutyPachecka_PsychiatrPol2015v49i5.pdf [ Links ]
20. Olguín MG, Del Campo AM, Rodríguez M, Peralta Pedrero ML. Factores psicológicos asociados con la alopecia areata. Dermatol Rev Mex; 2013;57:171-77. Acceso 18 de Jul 2017. Disponible en: http://www.medigraphic.com/pdfs/derrevmex/rmd-2013/rmd133f.pdf [ Links ]
21. Staubach P, Dechene M, Metz M, Magerl M, Siebenhaar F, Weller, et al. High prevalence of mental disorders and emotional distress in patients with chronic spontaneous urticaria. Acta Derm Venereol; 2011; 91: 557–561. Acceso 18 de Jul 2017. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/21597672
22. Balp MM, Vietri J, Tian H, Isherwood G. The Impact of Chronic Urticaria from the Patient’s Perspective: A Survey in Five European Countries. Patient; 2015; 8:551-58. Acceso 18 de Jul 2017. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/26476961
23. Wang X, Zhang L,Lei Y, Liu X, Zhou X, Liu Y et al. Meta-Analysis of Infectious Agents and Depression. Scientific Reports; 2014; 4: 4530. Acceso 18 de Jul 2017. Disponible en: http://pubmedcentralcanada.ca/pmcc/articles/PMC5380112/ [ Links ]
24. Marin M, Harpaz R, Zhang J,Wollan PC, Bialek ER, Yawn BP. Risk Factors for Herpes Zoster Among Adults. OFID; 2015; 01. Acceso 18 de Jul 2017. Disponible en: https://stacks.cdc.gov/view/cdc/40627/cdc_40627_DS1.pdf [ Links ]
25. Forbes HJ, Bhaskaran K, Thomas SL, Langan SM. Quantification of risk factors for herpes zoster: population based case-control study. BMJ; 2014; 348:2911. Acceso 10 de Ago 2017. Disponible en: http://www.bmj.com/content/bmj/348/bmj.g2911.full.pdf [ Links ]
26. An JG, Liu YT, Xiao SX, Wang JM, Geng SM, Dong YY. Quality Of Life of Patients with Neurodermatitis. Int. J. Med. Sci; 2013; 10(5):593-98. Acceso 10 de Ago 2017. Disponible en: http://www.medsci.org/v10p0593.htm [ Links ]
27. Lotti T, Buggiani G, Prignano F. Prurigo nodularis and lichen simplex chronicus. Dermatol Ther; 2008 ;21(1): 42-6. Acceso 10 de Ago 2017. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/18318884 [ Links ]
28. Sampogna F, Abeni D, Gieler U, Tomas-Aragones L, Lien L, Titeca G, et al. Impairment of Sexual Life in 3,485 Dermatological Outpatients From a Multicentre Study in 13 European Countries. Acta Derm Venereol; 2017; 97: 478-82. Acceso 10 de Ago 2017. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/27819713 [ Links ]
29. Handan K, Özyurt S, Özkan B, Karaca S, Karakuzu A, Bilgin I. The Impact of Inflammatory and Infectious Diseases of Vulvar on Quality of Life. Journal of Menopausal Medicine; 2016; 22:131-38. Acceso 10 de Ago 2017. Disponible en: http://pubmedcentralcanada.ca/pmcc/articles/PMC5256362/ [ Links ]
30. França K, Castillo DE, Roccia MG, Lotti T, Wollina U, Fioranelli M. Psychoneurocutaneous medicine: past, present and future; 2017 Jun; 167(1): 31-36. Epub 2017 Jun 14. Acceso 10 de Ago 2017. Disponible en: https://www.springermedizin.de/psychoneurocutaneous-medicine-past-present-and-future/12445338
31. Cohen AD, Ofek-Shlomai A, Vardy DA, et al. Depression in dermatological patients identified by the Mini International Neuropsychiatric Interview questionnaire. J Am Acad Dermatol; 2006 ;54(1) :94-9. Acceso 10 de Ago 2017. Disponible en: http://www.jaad.org/article/S0190-9622(05)03010-0/pdf [ Links ]
32. Dowlatshahi EA, Wakkee M, Arends LR, et al. The prevalence and odds of depressive symptoms and clinical depression in psoriasis patients: a systematic review and meta-analysis. J Invest Dermatol; 2014; 134(6): 1542-51. Acceso 10 de Ago 2017. Disponible en: http://www.jidonline.org/article/S0022-202X(15)36822-6/pdf [ Links ]
33. Dalgard FJ, Gieler U, Tomas-Aragones L, et al. The psychological burden of skin diseases: a cross-sectional multicenter study among dermatological out-patients in 13 European countries. J Invest Dermatol; 2015; 135(4): 984-91. Acceso 10 de Ago 2017. Disponible en: http://www.jidonline.org/article/S0022-202X(15)37179-7/pdf [ Links ]
34. Petraškienė R, Valiukevičienė S, Macijauskienė J. Associations of the quality of life and psychoemotional state with sociodemographic factors in patients with psoriasis. Medicina; 2016; 52: 238–243. Acceso 16 Jun 2017. Disponible en: http://www.sciencedirect.com/science/article/pii/S1010660X16300362
35. Krüger C, Schallreuter K. Stigmatisation, Avoidance Behaviour and Difficulties in Coping are Common Among Adult Patients with Vitiligo. Acta Derm Venereol; 2015; 95 (5): 553-558. Acceso 14 Jun 2017. Disponible en: https://www.medicaljournals.se/acta/content/abstract/10.2340/00015555-1981 [ Links ]
36. Marron SE, Tomas-Aragones L, Boira S, Campos-Rodenas R. Quality of Life, Emotional Wellbeing and Family Repercussions in Dermatological Patients Experiencing Chronic Itching: A Pilot Study. Acta Derm Venereol; 2016; 96: 331–335. Acceso 14 Jun 2017. Disponible en: https://www.medicaljournals.se/acta/content/html/10.2340/00015555-2263
37. Gupta MA, Gupta AK, Schork NJ, et al. Depression modulates pruritus perception: a study of pruritus in psoriasis, atopic dermatitis, and chronic idiopathic urticaria. Psychosom Med; 1994; 56(1) :36-40. Acceso 10 de Ago 2017. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/8197313 [ Links ]
38. Bashir K, Dar NR, Rao SU. Depression in adult dermatology outpatients. J Coll Physicians Surg Pak; 2010; 20(12): 811-3. Acceso 10 de Ago 2017. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/21205547 [ Links ]
39. Pärna N , Aluoja A, Kingo K. Quality of life and emotional state in chronic skin disease. Acta Derm Venereol; 2015; 95: 312–316. Acceso 16 Jun 2017. Disponible en: https://www.medicaljournals.se/acta/content/abstract/10.2340/00015555-1920
40. Murthy SK, Rami KS, Vadlamani N, Sandhya L, Kalasapati L, Maganti S et al. Psychological Morbidity Among Dermatological Patients in a Rural Setting. Indian J Dermatol; 2015; 60(6): 635. Acceso 16 Jun 2017. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4681219/
41. Wakkee M, Nijsten T. Comorbidities in dermatology. Dermatol Clin; 2009; 27(2): 137-47. Acceso 10 de Ago 2017. Disponible en: http://wwwderm.theclinics.com/article/S0733-8635(08)00109-5/fulltext














