Introducción. -
Se denomina Síndrome de Wolf-Parkinson-White (WPW), a la presencia de datos de preexcitación ventricular (activación ventricular anticipada), expresado en el electrocardiograma por presencia de onda delta, intervalo PR acortado; complejo QRS prolongado y arritmias supraventriculares1.
La prevalencia de este síndrome en estadísticas mundiales ha sido estimada en 0,36 por 10002. La importancia de esta entidad, es que puede provocar arritmias supraventriculares3 y aún la muerte súbita4
Con esas características electrocardiográficas mencionadas, se han observado 45 pacientes y los objetivos de esta comunicación son los siguientes: Presentar datos clínicos, electrocardiográficos, arritmias que ocurrieron y exámenes complementarios efectuados.
Métodos. -
Se reunieron pacientes con datos de WPW, del Servicio de Cardiología del Hospital Obrero No.1 de la Caja Nacional de Salud; de la Caja de Salud de la Banca Estatal; del Hospital San Francisco y de la Consulta Privada.
Las variables fueron: Edad, sexo, síntomas, cardiopatía asociada. En el electrocardiograma se tomó en cuenta: Intermitencia de presentación, arritmias, localización de las vías accesorias. En los exámenes complementarios, se efectuó Holter y Ergometría. Se efectuó Ablación de las vías accesorias en un Centro Privado.
Para el diagnóstico de WPW, se tomaron en cuenta la presencia de onda Delta; prolongación de la duración del QRS, acortamiento del intervalo PR y alteraciones de la repolarización5. Para la localización de las vías accesorias, se utilizó el algoritmo de Labadet6, que mediante el análisis del electrocardiograma distingue vías accesorias derechas e izquierdas, anteriores, posteriores, inferiores, septales o de la pared libre del ventrículo derecho.
Este es un estudio descriptivo, transversal, retrospectivo y multicéntrico de una serie de casos. No se presentaron complicaciones ni daño en ninguno de los pacientes. Los datos obtenidos de los pacientes tuvieron confidencialidad.
Resultados. -
Del total de pacientes, 28 fueron hombres y 17 mujeres. La edad Media fue 36 con un rango entre 79 y 1 mes de vida. En 37 pacientes los signos de WPW fueron manifiestos y permanentes (81%) y en 8 (19%) fueron intermitentes.
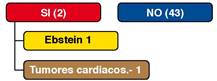
Las cardiopatías asociadas que se presentaron se ven en la Figura No. 1, las dos cardiopatías fueron: anomalía de Ebstein y un tumor cardíaco, en un niño de 1 mes de vida.
En la Figura No. 2 están las localizaciones de las vías accesorias, que en su mayoría fueron izquierdas.
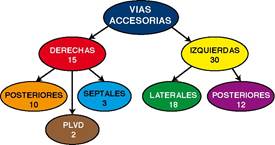
PLVD. - Pared libre de ventrículo derecho.
Pie de la Figura No. 2. - Localización de las vías accesorias. Mas frecuentes fueron las situadas a la izquierda
Figura No. 2
Sintieron palpitaciones como expresión de sus síntomas, 25 pacientes (56%) y 20, no tuvieron síntomas (44%).
Arritmias tuvieron 20 pacientes (45%), todo lo cual se muestra en la Figura No.3.

TPSV. - Taquicardia paroxística supraventricular. FA. - Fibrilación auricular
Pie de la Figura No. 3. - Arritmias que se presentaron. Ocurrió en el 45% de los pacientes. Taquicardia paroxística en 17 y Fibrilación auricular en 4 (Un paciente presentó las dos arritmias)
Figura No. 3
En cinco pacientes asintomáticos, se efectuó Holter, de los cuales, en 4 no se modificaron los signos de WPW y en uno el síndrome adquirió la forma intermitente.
Ergometría se realizó en pacientes asintomáticos: en uno permaneció sin cambios el electrocardiograma y en el otro, durante el esfuerzo máximo desapareció la onda delta, para reaparecer durante la recuperación.
Respecto a la conducta que se siguió fue la siguiente: en los pacientes que tuvieron taquicardia paroxística supraventricular, con maniobras vagales, se consiguió revertir a ritmo sinusal. En los casos con fibrilación auricular, se revirtió con cardioversión eléctrica en tres y en uno con Amiodarona intravenosa. Los pacientes asintomáticos han permanecido en observación.
En 5 pacientes se efectuó ablación de las vías accesorias, con éxito, 4 de ellos en un Centro privado de La Paz y otro en el exterior del país, que presentó fibrilación auricular.
Discusión.-
Son 45 los casos de WPW informados, lo que significa que este síndrome, no es infrecuente en nuestro medio; son detectados ya sea por síntomas o por efectuarse un electrocardiograma por diversos motivos: una valoración preoperatoria, una valoración prenatal o un examen rutinario en personas que van a desempeñar esfuerzos físicos, como en el Colegio militar por ejemplo.
En años pasados se ha informado de 35 casos en 7 años en el Hospital Obrero No. 1 de la ciudad de La Paz7. En el Hospital Juan XXIII, se presentaron 4 casos en 3 años8. Lo que significa que, poniendo interés en los casos, se detectan anomalías.
Pese a que las características electrocardiográficas de este síndrome fueron descritas a principios del siglo pasado, aunque sin reconocer su importancia, en 1930, Wolf L, Parkinson J y White P, describieron 11 casos con las tres características propias de este síndrome, en pacientes con taquicardias paroxísticas, pero no reconocieron la onda delta, confundiéndola con bloqueo de rama9, sin embargo, en años posteriores, se dio el nombre de WPW, en homenaje a las primeras observaciones.
Según Sheinman10 cita a James, el cual a su vez menciona a Holzmann y Sherf, como los primeros en describir en 1952, haces accesorios para la explicación de este síndrome; en efecto hoy nadie duda de que la explicación de las características del WPW, obedecen a la presencia de vías accesorias de conducción de la aurícula al ventrículo11
Estas vías accesorias tienen una causa genética12, los individuos nacen con estas vías e inclusive, existen familias con este síndrome.
La importancia del WPW, es que se producen arritmias supraventriculares, que producen palpitaciones; la frecuencia de las arritmias es variable, 40% según Munger13; 48% según el informe del Hospital Obrero de La Paz7, siendo la taquicardia paroxística supraventricular la más frecuente; en la presente comunicación 45% de los pacientes tuvieron arritmias. También se han presentado otras arritmias más graves, como la fibrilación auricular, en cifras alrededor del 9%14; menor a la descrita en el Hospital Obrero de la Paz, de 10%15 e igual de 9% en el presente estudio.
Igualmente se han descrito casos de muerte súbita16, aunque han sido casos aislados, llegando a la cifra de 3,3 por 10000 pacientes por año3.
El tratamiento definitivo del WPW, es la ablación de los fascículos accesorios, es decir, que, por intervencionismo, se interrumpen las vías accesorias por calor, frio o radiación; este procedimiento se empezó a finales de los años 80 del siglo pasado17. La eficacia de la ablación es del 89-99%18. Este procedimiento, se efectúa en nuestro país, desde hace ya algún tiempo; pero no fue posible practicarlo en la mayoría de los pacientes del estudio aquí presentado solo se hizo ablación en 5 pacientes.
Para efectuarse una exitosa ablación, se debe localizar las vías accesorias previamente al procedimiento, para un mejor planeamiento, para que el tiempo transcurrido sea menor y así evitar excesiva radiación19; para este efecto, el electrocardiograma de 12 derivaciones se utiliza para localizar los fascículos a ablacionár, para lo cual existen muchos algoritmos, a cuál más complicados, por ese motivo, se ha elegido el algoritmo de Labadet6, por considerarse el mas sencillo, claro que la exacta localización de los fascículos accesorios, es definida por la electrofisiología20.
Debido a que la ablación es altamente efectiva y es curativa en el WPW, se ha sugerido que se haga estudio electrofisiológico y ablación aun en los pacientes asintomáticos21, actitud con la que estamos de acuerdo.
Conclusiones.-
La mayoría de los pacientes tuvieron síntomas (palpitaciones).
Solo 2 pacientes tuvieron cardiopatìa asociada. Las vías accesorias situadas a la izquierda fueron más frecuentes. La arritmia más frecuente fue la taquicardia paroxística supraventricular. En el Holter, un paciente presento intermitencia del WPW. En la ergometría, en un paciente fue abolida la onda delta. Se efectuó ablación de las vías accesorias en 5 pacientes.