INTRODUCCIÓN
Las infecciones piógenas de la columna vertebral comprenden un espectro de cuadros clínicos relevantes por su gravedad, con alta posibilidad de complicaciones y secuelas. Los sitios más frecuentes de compromiso por infecciones piógenas en la columna, corresponder, en orden descendente, a la columna lumbar (50-60%), columna torácica (30-40%) y cervical (10%).1
Los síntomas pueden comenzar con dolor local o radicular que puede intensificarse o empeorar, en algunos casos puede ocasionar déficit neurológico con paresia, anestesia o contractura muscular.1-2
El absceso en la columna vertebral se conoce como absceso epidural raquídeo, el cual puede verse en las siguientes situaciones: cirugía espinal o lesiones penetrantes en la columna vertebral, llegada por vía hematógena, aparición de forúnculos en espalda o cuero cabelludo.3
Presentamos el caso de una paciente joven sin antecedentes previos de importancia que acude por dolor lumbar y en muslo, que posteriormente tiene manifestaciones sistémicas y dolor intenso, con aparición de un nódulo fluctuante en línea media y al momento de realizar la resonancia magnética se evidencia el absceso vertebral intrarraquídeo y paravertebral.3-4
PRESENTACIÓN DEL CASO
Paciente femenina de 42 años de edad que inicia con dolor en muslo derecho posterior a haber realizado sentadillas con una roca de un peso de 20 kilos aproximadamente, se sospecha desgarro muscular por el cuadro referido y se inicia tratamiento con diclofenaco sódico 50 mg cada 8 horas; sin embargo la semana siguiente el dolor se intensifica abarcando ya espalda baja y pierna derecha el cual no cede con el uso de AINES por lo que acude a consulta médica, se realiza ecografía de partes blandas en glúteo y muslo derechos la cual reporta focos de contractura de musculo glúteo medio izquierdo, entesis del tendón de fascia lata derecha y se deja tratamiento con tramadol 50 mg cada 12 horas, además de ketorolaco 60 mg a requerimiento ya que el dolor tenía una intensidad alta, hay un incremento del dolor los 3 días posteriores con un EVA 8/10 pese a medicación y se suma espasmos en músculos de muslo derecho que le impide realizar sus actividades diarias, por lo que se decide realizar TAC simple de columna lumbosacra donde se evidencia fractura por avulsión del muro posterior de L4, además de signos artrosicos facetarios bilaterales L4/L5.
Se asocia al tramadol, amitriptilina 25 mg cada 24 horas, paracetamol 300 mg + clorzoxazona 250 mg cada 12 horas y ketorolaco 60 mg Intramuscular por 3 días, sin embargo dolor continua e incrementa en intensidad y además al cuadro se suma la aparición de nódulo de 3 cm de diámetro aproximadamente en línea media de la espalda al cual se realiza ecografía y el mismo tiene características de lipoma.
Al cuadro se suma alzas térmicas hasta 38,5 ° que ceden con paracetamol de forma parcial, taquicardia persistente y clínicamente presencia de fluctuación del nódulo proveniente de la línea media de la espalda por lo que se desde realizar una resonancia magnética de columna lumbosacra en la cual se observa colección en planos superficiales posteriores (paraespinosos), y otras colección que se dirige hacia canal medular a nivel de L4-L5, además de protrusión discal L4-L5 subarticular derecha sin compromiso radicular y protrusión discal subarticular derecha de L5-S1 con compromiso radicular ipsilateral, hiperdensidad de apofisis espinosas de L3-L4.
En este contexto se decide la internación inmediata de la paciente y se inicia tratamiento con vancomicina 1 gr ev cada 12 horas y piperazilina/tazobactam 1,5 gr ev cada 8 horas, previamente se toma hemocultivo. Paciente ingresa a quirófano a cargo de neurocirugía y se realiza limpieza de la colección vertebral además de laminectomía descompresiva de L4, se envía cultivo material purulento extraído durante el mismo y estudio de patológico de hueso retirado y del material, el cual es reportado como proceso inflamatorio abscedado.
Cultivo de secreción nos reporta Eschericha coli sensible a amikacina e imipenem. Se retira la vancomicina y la piperacilina tazobactam y se rota imipenem 500 mg Ev cada 6 horas durante 3 semanas. La paciente evoluciona favorablemente con mejoría del dolor EVA 2/10 la primera semana de recuperación y se mantuvo tratamiento con amitriptilina 25 mg cada 24 hrs, por un mes con lo que tuvo control adecuado del dolor. El hemocultivo se reportó sin desarrollo bacteriano.
Actualmente se encuentra con seguimiento con controles periódicos para evaluar la estabilidad de la columna.
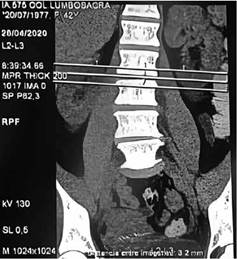
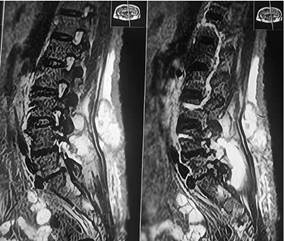
Fig 1. TAC de columna lumbar: corte coronal de tomografia con ventana para plano blandos, evidencia escoliosis levoconvexa con disminución en la altura de discos en todos los niveles
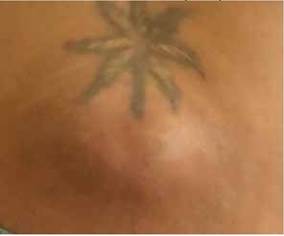
Fig 2. Lesión en piel, correspondiente a imagen de absceso: se evidencia imagen nodular fluctuante caliente exteriorizándose por la piel
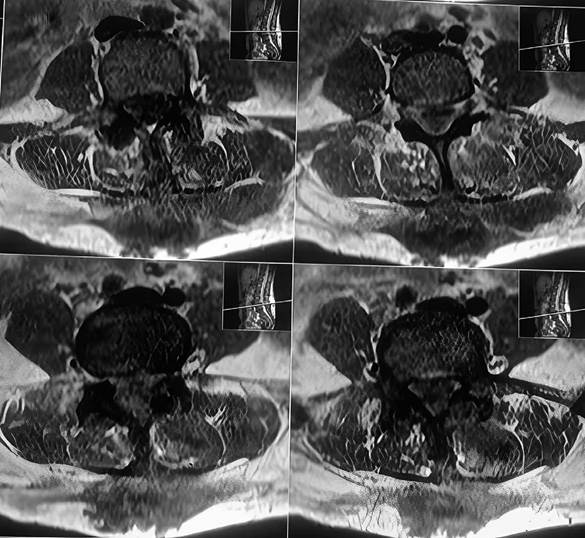
Fig 3. RMN cortes axiales de columna lumbosacra potenciada en T1 muestra colección mal definida, de contornos irregulares, heterogénea, de predominio hipointensa, localizada en plano de tejido celular subcutáneo que contacta con plano muscular y apófisis espinosa de L2, L3, y L4
DISCUSIÓN
Entre las causas de lumbalgia aguda existen causas musculoesqueléticas, no musculoesqueléticas y psicógena. Se sospechó primeramente de una contractura muscular, sin embargo, la misma no cedió con el reposo y analgésicos antiinflamatorios, también se buscaron causas infecciosas como infecciones del tracto urinario, litiasis renal y aneurismas que fueron descartados mediante estudios complementarios ya mencionados.3-4
Las infecciones piógenas de la columna vertebral comprenden un espectro de cuadros clínicos relevantes por su gravedad, con alta posibilidad de complicaciones y secuelas. Corresponden al 2-7% de todas las infecciones musculoesqueléticas, pero dado lo inespecífico del cuadro clínico, muchas veces el diagnóstico es tardío, lo que puede asociarse a un mal pronóstico, muchas veces a complicaciones graves e incluso a mortalidad.4
Aproximadamente un 95% de las infecciones espinales comprometen el cuerpo vertebral y/o el disco intervertebral, con solo un 5% afectando los elementos posteriores de la columna. En distintos estudios se ha descrito una relación entre pacientes de sexo masculino y femenino que varía entre 2:1 y 5:1, sin existir una explicación al respecto y se han mostrados dos picos uno a los 20 años y otro después de los 50.5
Los sitios más frecuentes de compromiso por infecciones piógenas en la columna, corresponder, en orden descendente, a la columna lumbar (50-60%), columna torácica (30-40%) y cervical (10%). El porcentaje de pacientes con compromiso neurológico es variable, puede llegar a 50%.5
Dado que las manifestaciones clínicas de las infecciones vertebrales son inespecíficas, es importante tener un alto nivel de sospecha al enfrentar a estos pacientes. Aunque las infecciones vertebrales pueden presentarse sin factores de riesgo, se sabe que son más frecuentes en pacientes con diabetes mellitus, insuficiencia renal crónica, hepatopatia crónica, artritis reumatoide, malnutrición, abuso de drogas endovenosas, virus de la inmunodeficiencia humana, tabaquismo y uso crónico de corticoides; nuestra paciente no tenía ninguno de estos factores de riesgo.5
Las guías de práctica clínica para el diagnóstico y tratamiento de osteomielitis vertebral publicadas el año 2015 por la Sociedad de enfermedades infecciosas de América (IDSA) recomiendan considerar el diagnóstico de una infección vertebral en pacientes con cualquiera de los siguientes signos o síntomas: dolor local y fiebre, aparición y/o empeoramiento de dolor local asociado a aumento de la velocidad de hemosedimentación (VHS) o proteína C reactiva (PCR), fiebre y aparición de sintomatología neurológica, con o sin dolor local y/o aparición de dolor local con un episodio reciente de sepsis por Staphylococcus aureus.6
En pacientes con infecciones vertebrales, además, es importante descartar la presencia de una endocarditis, ya que hasta el 30% de los pacientes la presentan en forma concomitante6
Uno de los desafíos más grandes con respecto al diagnóstico de las infecciones espinales, corresponde al diagnóstico tardío; éste se ha descrito con un promedio de tres meses posterior al inicio de los síntomas Esto se explica, en parte, por el hecho que las lesiones características son visibles en radiografía simple solo después de 2 a 4 semanas.7
Los cambios característicos en radiografía son visibles cuando existe un 40% de compromiso óseo, mostrando en primera instancia osteopenia regional, con pérdida de la arquitectura trabecular, visible entre los 7 y 14 días posterior al inicio de la osteomielitis, debido a la perdida de la masa ósea y disminución de la altura discal, en la osteomielitis subaguda hay irregularidad de las placas vertebrales y colapso vertebral. El signo de aparición más precoz es el pinzamiento del espacio intervertebral con osteoporosis metafisiaria que progresa a la neoformación ósea, aumento de la densidad con posterior irregularidad y destrucción del platillo.7
En la tomografía se pueden observar estos cambios de forma más precoz que con la radiografía simple, con mayor detalle anatómico, ya que la destrucción ósea es más fácilmente evidenciable, además de ser esta superior a la IRM en la visualización de secuestro e involucro por la identificación de los márgenes. 6-7 Sin embargo, la sensibilidad es del 67% y la especificidad del 50%, es decir aun es baja para el diagnóstico de la patología. En el caso la tomografía no nos fue útil en el diagnóstico de las colecciones descritas en la resonancia.7
En resonancia magnética, los cambios son visibles de forma precoz a 3 o 5 días desde el inicio de la infección, con una sensibilidad del 96% y especificidad del 93%. Por esto mismo, las guías IDSA 2015 recomiendan el estudio con resonancia magnética en todos los pacientes con sospecha de infección espinal. Los cambios característicos en resonancia magnética dependen de la secuencia que se esté analizando. En secuencia T1, se encontrará hipo intensidad de señal del cuerpo y plataforma vertebral, así como del disco intervertebral comprometido y borramiento del límite cuerpo-disco. En secuencia T2, veremos hiperintensidad de señal del cuerpo y plataforma vertebral, así como del disco intervertebral comprometido y pérdida de la hendidura intranuclear característica. Finalmente, en la secuencia con gadolinio, destacará el refuerzo periférico en anillo de las lesiones del cuerpo, plataforma y disco.8
En PET-CT mediante la administración de FDG muestra un alta sensibilidad y especificidad, con excepción de osteomielitis crónica y fue la que en este caso nos dio el diagnostico, si bien los parámetros clínicos de alzas térmicas y lesión fluctuante en la columna lumbar ya nos orientaban al mismo.8
Las vías de llegada de los patógenos a la columna vertebral en el adulto son tres: la vía hematógena, la inoculación directa y la extensión por contigüidad desde tejidos vecinos.7-8
La vía hematógena es la más frecuente, teniendo como focos de infección primarios a la piel y partes blandas, la vía urinaria y el sistema respiratorio. En los niños, existe vascularización del disco intervertebral que explica la presencia de infección solo del disco (discitis), sin compromiso óseo. En los adultos, en cambio, el disco es avascular y la infección por vía hematógena se inicia alrededor de la placa vertebral, con compromiso secundario del disco y vértebra adyacente. Esto explica la característica imagen de espondilodiscitis, con erosión de las placas vertebrales, colapso discal y eventuales lesiones osteolíticas. Esta misma infección puede extenderse a los tejidos adyacentes, con formación de abscesos paravertebrales (incluyendo el músculo psoas) o peridurales.8-9
Respecto a la diseminación hematógena, existen teorías que apoyan la diseminación venosa como la arterial. La teoría de la diseminación venosa proviene de los estudios de Batson, quien demostró el flujo retrogrado de los plexos venosos pélvicos a los plexos venosos perivertebrales, mediante venas meníngeo-raquideas avalvulares (plexo venoso de Batson). La teoría arterial se fundamenta en que las bacterias podrían diseminarse mediante conexiones arteriolares terminales que se encuentran cercanas a la placa vertebral; es así como la misma arteria segmentaria suministra la irrigación de la zona superior de la vértebra inferior y la zona inferior de la vértebra superior de cada segmento espinal, explicando la forma en las infecciones afectan las dos placas vertebrales adyacentes, además del disco intervertebral entre ellas.9
El germen encontrado en nuestra paciente probablemente llego por vía hematógena.9 La inoculación directa es generalmente secundaria a procedimientos como punción lumbar o infiltración peridural.9
La extensión desde tejidos vecinos es una causa infrecuente de infecciones vertebrales, pero puede verse en contexto de rotura esofágica, absceso retrofaríngeo o escaras sacras infectadas.9
CONCLUSIONES
Las colecciones vertebrales pueden presentar una amplia variedad de manifestaciones clínicas, siendo las más comunes el dolor lumbar intenso, fiebre y déficits neurológicos debido a la compresión medular o radicular. El diagnóstico temprano y el tratamiento adecuado son cruciales para prevenir complicaciones graves, como la parálisis.
El diagnóstico de una colección vertebral generalmente se realiza mediante estudios de imagen (como resonancia magnética, que es la prueba más sensible para identificar abscesos epidurales o espondilodiscitis) y análisis de sangre (para detectar signos de infección, como leucocitosis o elevación de la proteína C reactiva). El tratamiento depende de la causa subyacente y puede incluir antibióticos, drenaje quirúrgico.
Las infecciones piógenas de la columna vertebral son poco frecuentes, exigen un alto índice de sospecha, los organismos patógenos alcanzan la columna vertebral por vía arterial, venosa (a través del plexo de Batson), por contigüidad o por inoculación directa a partir de procedimientos diagnósticos o quirúrgicos.
El estudio imagenológico se puede iniciar con radiografías o tomografías, sin embargo la resonancia magnética es el examen de elección, es importante tomar la muestra de cultivos antes de iniciar el tratamiento antibiótico para identificar el agente causal, ya que como vimos en nuestro caso clínico, si bien el agente causal más frecuente es Staphylocoocus aureus por lo que se inició tratamiento empírico para dicho germen. En nuestra paciente se encontró a Eschericha coli, mismo que suele ser consecuente a uso de drogas intravenosas o infecciones del tracto urinario.