INTRODUCCIÓN
Las anomalías congénitas, también conocidas como defectos de nacimiento, son alteraciones estructurales o funcionales que ocurren durante el desarrollo intrauterino y pueden ser identificadas antes del nacimiento, al nacer, o más adelante en la vida (1). Estos defectos son de gran relevancia clínica y de salud pública, ya que representan una de las principales causas de mortalidad infantil y discapacidad a largo plazo, afectando no solo la calidad de vida de los individuos implicados sino también imponiendo una carga significativa a las familias y sistemas de salud (2).
La etiología de las AC es multifactorial, siendo el resultado de la interacción de múltiples factores de riesgo genéticos, epigenéticos, ambientales y culturales. Entre los factores genéticos están las mutaciones (1), en uno o varios genes de predisposición a AC, y las anomalías cromosómicas, mientras que los factores ambientales incluyen exposiciones a ciertos físicos, químicos, fármacos, enfermedades maternas crónicas, infecciones durante las primeras etapas del embarazo, características del lugar de procedencia y otros factores nutricionales o de estilo de vida (3),(4). La comprensión de estos factores es crucial para el desarrollo de estrategias preventivas y terapéuticas.
La vigilancia epidemiológica de las AC es una estrategia de salud pública fundamental para entender su prevalencia al nacimiento (PN), distribución y tendencias a lo largo del tiempo (5). A través de la vigilancia, se pueden identificar patrones epidemiológicos, factores de riesgo emergentes y poblaciones en riesgo, lo que facilita la implementación de medidas preventivas específicas y el asesoramiento genético (6). Un claro ejemplo es la Red Latinoamericana de Malformaciones Congénitas (RELAMC), que ha desempeñado un papel crucial en la detección y comprensión del virus Zika y su asociación con la microcefalia (7),(8).
La 63a Asamblea de la Organización Mundial de la Salud (OMS) se centró ampliamente en las AC, destacando la necesidad de una vigilancia global y estrategias de prevención más efectivas (9). Una de las medidas preventivas más efectivas surgida a partir de los estudios de vigilancia epidemiológica es la suplementación con ácido fólico para la prevención de los defectos del tubo neural (DTN), con un impacto significativo en la reducción de su ocurrencia y recurrencia (10). Además, la vigilancia epidemiológica de AC permite conocer las particularidades de cada país y región en relación los distintos tipos de malformaciones congénitas.
En La Paz, Bolivia, el Hospital de la Mujer, creado hace 31 años, es un centro de 3er nivel, de referencia para atención materno perinatal, dependiente del Servicio Departamental de Salud (SEDES), recibe pacientes obstétricas de otros centros hospitalarios de segundo y primer nivel de atención, a través del SUS (Seguro Universal de Salud), atiende 3000 nacimientos anuales, cuenta con el servicio de Neonatología, cuya capacidad oscila entre 26 unidades llegando hasta 32 pacientes internados, en salas de Terapia Intensiva, Cuidados Intermedios y sala de Cuidados Mínimos, atiende patologías prevalentes y pacientes con malformaciones congénitas en donde participa de forma activa el Dr. Saúl Rueda (Neonatólogo - Pediatra) del Servicio de Neonatología, encargado del Estudio Colaborativo Latinoamericano de Malformaciones Congénitas (ECLAMC) en Bolivia desde hace más de 40 años.
Como ente de investigación para nuestro país, la Universidad Mayor de San Andrés (UMSA) por medio del Instituto de Genética de la Facultad de Medicina (FMENT) cuenta con un “Centro de Registro y Vigilancia de Anomalías Congénitas” creado para la vigilancia epidemiológica focal de este grupo de enfermedades, buscando aportar información valiosa sobre las AC en nuestra región y sus asociaciones con factores de riesgo (FR) particulares. Este trabajo es el resultado de la colaboración interinstitucional entre ambas entidades para la vigilancia epidemiológica de las AC con el fin de aportar información para las políticas de salud locales, siendo relevante la descripción de la frecuencia de AC, su distribución, así como su posible relación causal con distintos factores de riesgo, tales como la ocupación en agricultura, entre otros, con un enfoque epidemiológico aplicado.
En conjunto, los sistemas de salud necesitan enfocarse en la mejora de los métodos de detección y diagnóstico precoz de estas condiciones, así como en la implementación de políticas que aborden los FR identificados. Este enfoque no solo ayudaría a reducir la PN y la gravedad de las AC, sino también a mejorar los desenlaces de salud para los niños afectados y sus familias.
MATERIAL Y MÉTODO
Este estudio de casos y controles se realizó en el Hospital de la Mujer en la ciudad de La Paz, Bolivia, durante el período comprendido entre 2017 y 2019. El objetivo fue investigar las anomalías congénitas en recién nacidos y sus posibles FR. Se llevó a cabo un registro exhaustivo de todos los nacimientos de recién nacidos con anomalías congénitas. Para cada caso, se seleccionó un control sin anomalías congénitas, apareado por sexo y fecha de nacimiento.
SELECCIÓN DE PARTICIPANTES Y RECOLECCIÓN DE DATOS
Los participantes se seleccionaron entre los recién nacidos en el Hospital de la Mujer durante el período de estudio. Se identificaron casos de recién nacidos con AC y para cada uno se buscó un control pareado.
Un caso fue definido como recién nacido diagnosticado con alguna AC, definida como anomalías estructurales o anatómicas de órganos o segmentos corporales, listados en el decimoséptimo capítulo de la lista de códigos CIE-10 (Clasificación internacional de enfermedades) “Malformaciones congénitas, deformidades y anomalías cromosómicas”. Para cada caso, se seleccionó un control sin AC, apareado por sexo y fecha de nacimiento.
La información se obtuvo mediante entrevistas a las madres y revisión de expedientes clínicos, previo consentimiento informado de las participantes. Los datos recopilados incluyeron: edad de la madre, peso, talla y perímetro cefálico del recién nacido, ocupación de la madre, historial familiar de AC, consanguinidad, antecedentes de pérdidas previas, exposición a distintos agentes ambientales durante la gestación, especificando el trimestre de exposición y el nombre del agente, a saber: físicos, químicos, fármacos, enfermedades maternas agudas y crónicas.
ANÁLISIS ESTADÍSTICO
El análisis estadístico se realizó utilizando el software R (R Core Team, 2023). Las variables categóricas se reportaron como frecuencias y proporciones, y para ellas se calculó el intervalo de confianza según la distribución de Poisson, siguiendo las recomendaciones de EUROCAT (11). Las variables numéricas se sometieron al test de normalidad de Shapiro, y debido a la ausencia de normalidad, se reportaron como mediana e intervalo intercuartílico.
Para la evaluación de los factores de riesgo, se calcularon los Odds Ratio (OR) mediante regresión logística univariada. Los factores que resultaron estadísticamente significativos se integraron en un modelo final de regresión logística multivariada para calcular el OR ajustado. Se consideraron significativos los valores de p > 0.05.
CONSIDERACIONES ÉTICAS
Esta investigación se ha regido por los principios éticos establecidos en la Declaración de Helsinki y las directrices del Consejo de Organizaciones Internacionales de las Ciencias Médicas (CIOMS), asegurando el respeto por los derechos, la dignidad y la confidencialidad de los participantes. Se solicitó la aprobación formal del Comité de Ética en Investigación del Hospital de la Mujer antes del inicio del estudio.
Todo el proceso ha buscado asegurar que los principios de confidencialidad, justicia, beneficencia y no maleficencia sean plenamente respetados durante el desarrollo de esta investigación.
Los datos fueron recolectados de manera prospectiva en contacto directo con la mamá de los pacientes, por lo que se recabaron consentimientos informados de cada caso, cumpliendo con los requisitos legales establecidos para la recolección y tratamiento de información clínica.
La investigación fue aprobada por el comité de ética e investigación del Hospital de la Mujer CDHM 264/17, 254/18 y el informe final por el Honorable Consejo Facultativo de FMENT UMSA bajo resolución 1184/24.
RESULTADOS
A lo largo de la duración del estudio se recopiló una muestra compuesta por 147 casos y 147 controles, lo que corresponde a un porcentaje de 1.59% (IC95%: 1.35 - 1.87) de todos los recién nacidos. La descripción general de los datos de la muestra se presenta detalladamente en la Tabla 1, en la que se puede observar una diferencia estadísticamente significativa (DES) en los indicadores antropométricos de casos con mayor tendencia a retraso generalizado del desarrollo y edades gestacionales menores.
En la Tabla 2, se detalla la distribución de las distintas AC identificadas, además se detallan los tipos específicos de AC más frecuentes de los principales subgrupos. Por orden de frecuencia, en primer lugar, se encuentran las malformaciones congénitas del sistema nervioso (Q00 - Q09), principalmente DTN con una prevalencia al nacimiento (PN) del 19.5 (IC95%:11.5 - 30.8) por cada 10,000 recién nacidos, seguidas por las malformaciones congénitas del ojo, del oído, de la cara y del cuello (Q10 - Q18) siendo la mayoría microtias, y en tercer lugar se encuentran las fisuras labio palatinas (Q35-Q38).
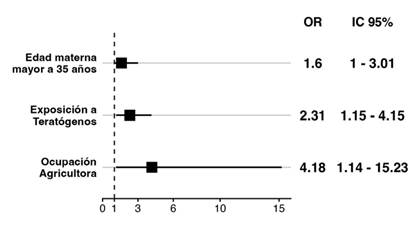
Respecto a los factores de riesgo para AC, se encontraron significativos varios elementos en la regresión logística univariada (Figura 1). Estos incluyen FR genéticos como el historial familiar de AC, consanguinidad, FR ambientales como la exposición a distintos agentes durante la gestación, la ocupación materna en el sector agrícola y la edad materna superior a 35 años.
Posteriormente, estos factores fueron incorporados en el modelo de regresión logística multivariada (Figura 2). En este análisis más detallado, se identificó que la edad materna superior a 35 años, exposición a agentes ambientales durante la gestación y la ocupación materna en agricultura mantenían su significancia estadística. Es importante destacar que, en todos los casos reportados de exposición a agentes ambientales durante la gestación, los agentes implicados fueron los pesticidas.
Tabla 2. Descripción de las anomalías congénitas encontradas en el estudio según la Clasificación internacional de enfermedades 10ma edición. Fuente: Elaboración propia.
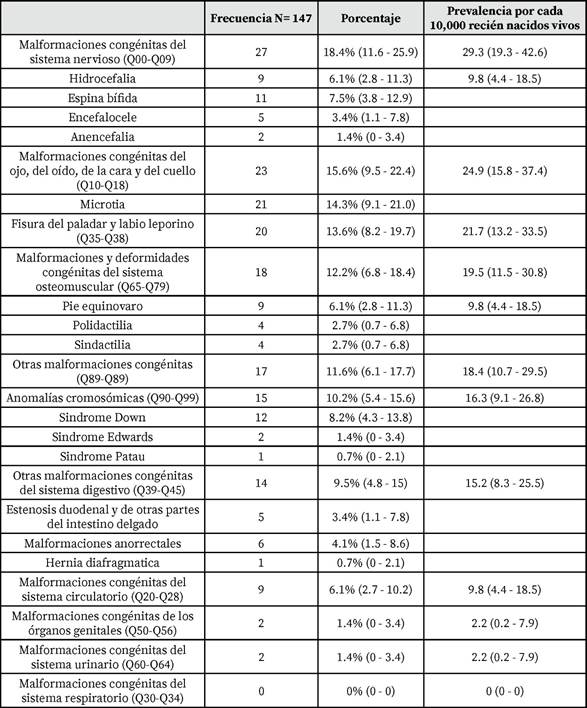
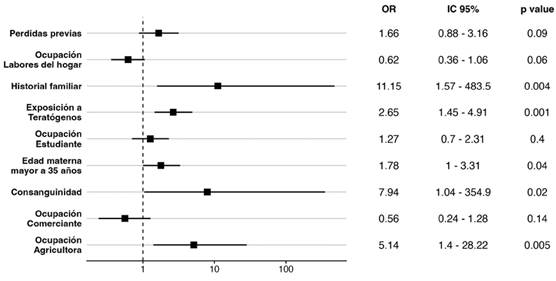
Figura 1. Resultados de la Regresión Logística Univariada. OR, Odds Radio; IC, Intervalo de Confianza. Fuente: Elaboración propia.
DISCUSIÓN
Esta es una de las primeras publicaciones sobre vigilancia epidemiológica de AC que busca identificar los FR específicos de la población boliviana, proporcionando hallazgos significativos en relación con la frecuencia de las AC y algunos factores de riesgo. Uno de los aspectos más notables es la asociación entre la exposición a pesticidas y la ocupación materna en la agricultura con la prevalencia al nacimiento de estas anomalías en nuestro medio.
La frecuencia de AC reportada en nuestro estudio fue de 1.59% (IC95%: 1.35 - 1.87), incluyendo de AC menores en la muestra de estudio. Estos resultados contrastan con estudios realizados en distintas poblaciones, por su parte el Registro Europeo de Anomalías congénitas (EUROCAT) reporta una prevalencia de AC de 2 a 3% (12). En Argentina se reporta una PN similar a nuestro estudio (1.5%) pero excluyen AC menores (13), en Brasil el porcentaje de anomalías congénitas mayores fue de 3.2% (14). El meta-análisis de Fikadu et al. (15) encontró en entornos de bajos recursos la frecuencia de anomalías congénitas es de 5.50% (4.88 - 6.12), atribuible un aumento de los factores de riesgo ambientales en dichas poblaciones. Esta discordancia con la literatura sugiere un probable subdiagnóstico y subregistro de las AC en nuestro medio, tamaño de muestra reducido o variaciones metodológicas.
Entre nuestros hallazgos observamos una PN elevada de malformaciones del sistema nervioso central, un resultado que contrasta con las anomalías más frecuentemente reportadas en estudios similares de diferentes regiones. Por ejemplo, en Argentina (RENAC), las cromosomopatías y las cardiopatías congénitas son más comunes (13), mientras que en Chile (16), las cardiopatías congénitas predominan. Más allá de nuestra región, en Europa (EUROCAT), las cardiopatías seguidas de cromosomopatías son las más frecuentes (17). En África, estudios en Sudáfrica (18) y Nigeria (19), reportan que las cardiopatías congénitas y las anomalías musculoesqueléticas y gastrointestinales, respectivamente, son prevalentes. En los países del golfo pérsico, como Emiratos Árabes Unidos (20) y Bahrein (21), se reportan entre las anomalías congénitas mayores más frecuentes las cardiopatías congénitas y malformaciones del sistema nervioso central. En China (22) también se reporta a las cardiopatías congénitas como una de las AC más frecuentes, con variaciones importantes entre regiones.
Esta discrepancia en los tipos de anomalías más comunes podría atribuirse a varios factores, incluyendo la variabilidad en los métodos y criterios de registro entre los diferentes sistemas de salud. En nuestro estudio, la baja prevalencia de cardiopatías congénitas podría explicarse por la naturaleza interna de estos defectos, que a menudo no son clínicamente evidentes y pueden ser diagnosticados tardíamente en nuestro entorno. Un hecho preocupante debido a que se conoce que las cardiopatías congénitas están relacionadas con un estatus socioeconómico bajo (23) y la gran altitud (24),(25), dos FR intrínsecos de la ciudad de La Paz, Bolivia. Es un tema importante para futuras investigaciones debido a que el subdiagnóstico podría ser más grande de lo pensado.
Por otro lado, las malformaciones del sistema nervioso central son más evidentes al nacer y, dado que a menudo son condiciones que ponen en peligro la vida, su diagnóstico es más inmediato. Además, se conoce que los defectos del tubo neural son más prevalentes en poblaciones de ingresos bajos, como es el caso de nuestra muestra (26).
Un aspecto particularmente relevante es la relación entre malformaciones del sistema nervioso central y la exposición a pesticidas. Estas anomalías son sensibles a dichos agentes (27)-(29), y dada la proporción significativa de mujeres trabajadoras en la agricultura en Bolivia, esta exposición podría contribuir a la elevada prevalencia encontrada en este estudio. Este vínculo resalta la importancia de investigar más a fondo las prácticas agrícolas y las medidas de seguridad en el trabajo, así como la necesidad de una mayor vigilancia y control de los agentes ambientales durante la gestación.
Profundizando en los factores de riesgo significativos identificados en nuestro estudio, destacan dos elementos interrelacionados: la ocupación en agricultura y la exposición a teratógenos, específicamente pesticidas. Estudios realizados en la región han documentado el daño genotóxico asociado con la agricultura y los pesticidas (30)-(32). Además, en nuestro entorno, es poco común el uso de medidas de protección adecuadas durante la manipulación de estos compuestos, lo que potencialmente aumenta el riesgo de efectos adversos en el desarrollo fetal. La literatura científica respalda la relación entre la exposición a pesticidas y la prevalencia de AC (3),(33),(34). Los pesticidas son conocidos por su capacidad para causar daño genético y alteraciones en el desarrollo embrionario, lo que puede explicar su asociación con una variedad de defectos congénitos (35),(36). Esta relación se hace aún más preocupante en el contexto de la ocupación en agricultura, donde la exposición a estos agentes es más frecuente y prolongada. Estos factores de riesgo podrían explicar la elevada prevalencia de los DTN en nuestra muestra, ya que se conoce que los pesticidas son un factor de riesgo importante para estas AC en específico.
Llama la atención la PN de DTN 19.5 /10,000 recién nacidos, que es una prevalencia elevada a comparación de los demás países latinoamericanos posterior a la introducción de la fortificación con ácido fólico (7.78 por cada 10,000 recién nacidos vivos), más próximo a las cifras de regiones del áfrica subsahariana y Latinoamérica sin fortificación de ácido fólico (15.27 y 22.8), como se evidencia en el metaanalysis de Blencowe et al. (37).
Otro FR significativo identificado en nuestro estudio es la edad materna avanzada, particularmente mayor a 35 años. Aunque la relación entre la edad materna avanzada y un aumento en la prevalencia de síndrome de Down es bien conocida (38)-(40), su papel en la incidencia de otras AC no está claramente establecido (41),(42). La edad avanzada de la madre se ha asociado con un riesgo elevado de alteraciones cromosómicas, por el mecanismo de la no disyunción meiótica (43). Sin embargo, es importante considerar que los mecanismos subyacentes que vinculan la edad materna con otras AC aún requieren una investigación más profunda.
El historial familiar de AC y la consanguinidad son factores genéticos que, si bien no salieron significativos en el análisis multivariado, probablemente debido al limitado tamaño de muestra, están descritos en la literatura como FR, además de ser prueba del componente genético de las AC (4),(44),(45).
Es importante destacar algunas limitaciones inherentes a la investigación que podrían influir en la interpretación de los resultados. En primer lugar, la recopilación de datos se basó en la autodeclaración de los participantes, lo que podría estar sujeto a sesgos de memoria o subjetividad, especialmente en la exposición a agentes ambientales durante la gestación. Además, a pesar de los esfuerzos realizados para controlar variables confusoras, la posibilidad de factores de confusión no identificados aún persiste. La generalización de los resultados también puede verse limitada, ya que la muestra se reclutó en una ubicación geográfica específica (unicéntrico), lo que podría no representar completamente la diversidad de la población. Asimismo, las AC que afectan estructuras internas como ser las cardiopatías congénitas podrían presentar un subdiagnóstico dado la falta de pruebas de cribado en las instituciones donde se realizó el estudio. El limitado tamaño de muestra del estudio no permitió analizar los factores de riesgo de cada una de las anomalías congénitas individualmente.
Este hallazgo subraya la necesidad de políticas de salud ocupacional más estrictas y programas de educación para la protección de las mujeres en edad fértil que trabajan en la agricultura. Además se necesitan más investigaciones que confirmen los hallazgos y sobre el daño genotóxico al que muchas madres que se dedican a la agricultura podrían estar expuestas.
CONCLUSIÓN
En el Hospital de la Mujer se observó que las anomalías congénitas más frecuentes fueron las malformaciones del sistema nervioso, especialmente la espina bífida, un defecto del tubo neural. La exposición a teratógenos, especialmente pesticidas y la ocupación materna en la agricultura son factores de riesgo significativos que cobran real implicancia en nuestro medio. Surge la necesidad de implementar sistemas de vigilancia epidemiológica para anomalías congénitas en nuestra población, con el fin de detectar y controlar oportunamente posibles factores de riesgo.