INTRODUCCIÓN
El pericardio es una estructura sacular, cónica y fibroserosa que contiene al corazón y las raíces de los grandes vasos. Tiene dos hojas: una visceral serosa (epicardio) y una parietal fibrosa; entre ambas está el espacio pericárdico que contiene líquido pericárdico dinámico (entre 30 a 50 cc. en el adulto). Normalmente el pericardio protege, lubrica y aísla al corazón del contacto con los tejidos circundantes, permitiendo la libertad de movimiento del corazón.
Las principales funciones del pericardio corresponden a: mantenimiento del desempeño y eficacia ventricular al distribuir las fuerzas hidrostáticas; constituirse en una membrana que proporciona tanto impermeabilidad como reducción de la fricción externa del corazón; y además actúa como un ligamento que fija al órgano cardiaco al diafragma. En condiciones normales el pericardio se puede distender (“estirarse”) para adaptarse y acomodarse a cambios en el volumen durante la diástole, pero en la pericarditis constrictiva, el pericardio por encontrarse inextensible (rígido), se bloquea esta adaptación fisiológica y se impide el llenado ventricular adecuado1.
También en circunstancias normales importa citar cambios vinculados con la respiración: la presión intratorácica disminuye durante la inspiración y origina aumento en el retorno venoso al corazón. Cuando hay constricción, el pericardio no se expande para acomodar el aumento de volumen, de modo que aumenta la presión de llenado del ventrículo derecho con expansión de su volumen a expensas del volumen del ventrículo izquierdo. Al mismo tiempo, la presión intratorácica disminuida conlleva reducción de la presión pulmonar que causa disminución de llenado, originando que el septo interventricular se mueva hacia el ventrículo izquierdo con la inspiración y hacia el ventrículo derecho con la espiración. Si el pericardio está rígido, cualquier asimetría entre los ventrículos, conduce a cambios rápidos en la presión diferencial entre ambos lados del septo (interdependencia ventricular) y por lo tanto conduce a cambios rápidos en la presión diferencial, originando el denominado “rebote septal”2.
Las enfermedades del pericardio -que son relativamente frecuentes- pueden presentarse de manera aislada o como parte de una patología sistémica y se agrupan en los siguientes síndromes pericárdicos: 1. Pericarditis aguda: con sus fases de inflamación, de derrame y de taponamiento; 2. Pericarditis crónica, con sus formas fibrinoserosa/fibrinoadherente, pericarditis constrictiva transitoria y pericarditis constrictiva; 3. Masas pericárdicas1,2.
El riesgo de progresión de cualquier tipo de patología pericárdica a pericarditis constrictiva varía de acuerdo a su etiología: es bajo en pericarditis viral e idiopática, existe riesgo intermedio en pericarditis por inmunodepresión y por neoplasias, y alto en los casos por patología bacteriana y sobre todo en la forma purulenta.
La pericarditis constrictiva en su modalidad clásica se caracteriza por un pericardio fibrótico, engrosado, calcificado y adherente, que restringe el llenado diastólico del corazón, al convertirse en una coraza/caparazón, que atrapa al corazón y reduce su función de bomba3.
SÍNDROMES DE CONSTRICCIÓN PERICÁRDICA (Pericarditis crónica)
El término de constricción pericárdica se utiliza como sinónimo de pericarditis constrictiva, que se debe a la compresión del corazón por un pericardio engrosado y rígido (inelástico, inextensible) que dificulta el llenado diastólico ventricular. Interesa señalar que la repleción diastólica es normal en el primer tercio de la diástole (a veces puede hasta aumentar), pero que está limitado de manera importante en los últimos dos tercios de la diástole, cuando el corazón topa con el pericardio rígido e inextensible. Debe recordarse qué en el derrame pericárdico importante, la compresión del corazón se produce a lo largo de toda la duración de la diástole.
Fundamentalmente existen tres tipos de constricción dentro de la pericarditis constrictiva crónica: 1. Pericarditis constrictiva típica, que plantea muy pocas dudas diagnósticas y que será atendida en extenso en el presente trabajo; 2. Pericarditis efusivo- constrictiva, también denominada pericarditis constrictiva subaguda elástica; inicialmente fue descrita en 1971 por Hancook, que tiene como tratamiento complementario la pericardiectomía; y 3. Pericarditis constrictiva transitoria, que es citada como una constricción temporal, con resolución espontánea o eventual progresión. Estas dos últimas variedades habitualmente se diagnostican con ayuda de la resonancia magnética cardiaca y la conducta fundamentalmente es de índole médica (antibioticoterapia y corticoides)2,4,5,6.
PERICARDITIS CONSTRICTIVA
Se constituye en la modalidad más frecuente de pericarditis constrictiva crónica, caracterizándose por ser una enfermedad relativamente frecuente, prácticamente irreversible, habitualmente lentamente progresiva, en la cual -a consecuencia de procesos inflamatorios- el pericardio sufre transformaciones fibróticas, con engrosamiento y calcificaciones, hasta tornarse rígido e inextensible, interfiriendo con el llenado del corazón7.
Generalmente existe un engrosamiento homogéneo del pericardio que causa una restricción uniforme al llenado de todas las cavidades cardiacas. En casos raros este engrosamiento pericárdico está localizado, en forma de bandas de constricción, que se pueden localizar en el anillo auriculoventricular, en el surco aórtico, en el tracto de salida del ventrículo derecho o en las venas cavas. La literatura informa casos con estenosis grave de la vía de salida del ventrículo derecho, donde el tejido engrosado forma una estructura restrictiva en doble anillo vertical envolviendo el surco aurículo ventricular y los ventrículos que causan compresión de las cámaras cardiacas8.
En la mayoría de los pacientes existe afectación de ambas hojas pericárdicas, aunque en algunos casos compromete únicamente la hoja visceral. Este progresivo compromiso inflamatorio suele originar derrame pericárdico leve, seguido de un círculo vicioso de depósito de fibrina, mayor inflamación, cicatrización fibrótica, además de condicionar depósito de calcio que será irreversible y continuado7.
Su primera descripción clínica fue realizada por Lowe en 1669. Weill (1845) y Deberme (1892), quienes propusieron como tratamiento quirúrgico la “decorticación del corazón”.
1. Causas
La Pericarditis Constrictiva (PC) puede ocurrir después de cualquier enfermedad pericárdica: pericarditis idiopática o viral, ambas muy frecuentes en las regiones de mayor desarrollo (42-54%), pericarditis bacteriana/purulenta (12-20%), post cirugía cardiaca (11-15%), post radioterapia (5-12%), pericarditis por trastornos del tejido conectivo como artritis reumatoidea, esclerodermia (3-7%) y misceláneas (post trauma cardíaco, asbestosis, neoplasias, sarcoidosis, urémica). En los países en desarrollo la PC por tuberculosis se constituye en la principal causa etiológica. Se debe recordar que el riesgo de progresión fibrótica -lapso transcurrido entre la enfermedad causal y la aparición de la constricción- es variable, pero se acepta tiene vinculación con la etiología: es bajo en la pericarditis viral/idiopática (<1%), intermedio en las pericardiopatías inmunológicas/neoplásicas (2-5%), y riesgo alto en las pericardiopatías bacterianas/purulentas (20-30%)1,9,10.
La constricción se inicia en la capa interna del pericardio, se desarrolla sin derrame o mediante la organización de un derrame previo o concomitante (30%), es progresiva y se acompaña calcificación en la mayoría de las veces 2,6
2. Clínica
Aunque la clínica es frondosa, es inespecífica, fácilmente compatible con cardiopatías que cursan con insuficiencia cardiaca e inclusive con enfermedades sistémicas no cardiacas. La PC típicamente se caracteriza por alteración del llenado diastólico ventricular y por lo tanto los pacientes acuden generalmente por presentar síntomas y signos de insuficiencia cardiaca derecha: fatiga, falta de aire, dolor torácico, tos, ortopnea, edema periférico e hinchazón abdominal.
Se evidencia generalmente ingurgitación yugular, congestión venosa, hepatomegalia, derrame pleural y ascitis; el deterioro hemodinámico origina disminución del gasto cardiaco, que puede agravarse por disfunción sistólica debida a fibrosis miocárdica o atrofia en los casos más avanzados. Existe taquicardia, cifras tensionales sistémicas bajas, tonos cardiacos hipofonéticos, así como comportamiento paradójico del pulso arterial: el pulso arterial normal disminuye su amplitud durante la inspiración a consecuencia de la disminución de la presión intratorácica; esta reducción es mínima y pasa inadvertida, pero en PC y en derrame pericárdico importante esta reducción se magnifica y se hace perceptible durante la palpación del pulso en aproximadamente el 30% de los casos. Durante la inspiración, en algunos pacientes (20 a 30% de los casos), la presión venosa sistémica está incrementada, denominándose a ello signo de Kussmaul (ascenso de la columna sanguínea venosa durante la inspiración) ; también se puede encontrar colapso “y” profundo y estrecho en el pulso venosos yugular; en la auscultación se detectar ruido protodiastólico o chasquido pericárdico (”precordial knock”) que corresponde al súbito cesado del lleno nado ventricular porque el pericardio no es distensible 3,11,12,13.
Buscando resumir, en el paciente con pericarditis constrictiva, clínicamente se evidencia: triada de Beck (hipotensión arterial sistémica, pulso paradojal, hipofonesis de tonos cardiacos), junto a dilatación yugular secundaria a presión venosa alta, signo de Kussmaul, chasquido pericárdico, edemas, ascitis y caquexia por bajo débito6,10,14.
3. Estudios complementarios
3.1. Laboratorio: además de la biometría y la bioquímica sanguínea habitual, se solicitará PCR que tendrá valores elevados. También se recomienda determinar los niveles del péptido natriurético auricular ANP (que tiene como sinónimos: factor natriurético atrial/cerebral, hormona natriurética atrial; rango normal: 0.530 pg/ml) a través de inmunofluorescencia en plasma. Sus valores elevados de este marcador en pacientes con insuficiencia cardiaca por pericarditis constrictiva subclínica, indican que la progresión de la constricción será rápida, por lo que deberá proponerse pronta actitud quirúrgica, convirtiéndose así en una prueba con valor pronóstico: niveles más elevados están a favor a mala evolución y mayor mortalidad post operatoria 15.
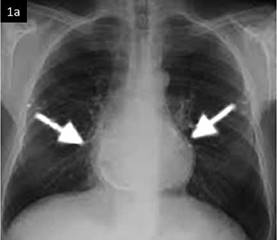
3.2. Radiografía simple de tórax: permite evidenciar silueta cardiaca normal o muy poco incrementada, presencia de calcificaciones extensas o circunscritas (25-40% de los casos), además de congestión y datos de hipertensión venocapilar pulmonar, así como la coexistencia de derrame pleural. Importa citar que la constricción también puede presentarse con grosor pericárdico normal hasta en el 20% de los pacientes, pero aún en esos casos la pericardiectomía tiene resultados exitosos 9,15,16. En la Figura 1a se lustra una radiografía simple de tórax.
3.3. Electrocardiograma: suele ser inespecífico: trastornos difusos de la repolarización ventricular en formas de onda T aplanadas o invertidas, o segmento ST deprimido; bajo voltaje en las derivaciones de los miembros; un tercio de los casos cursan con fibrilación auricular4,13.
3.4. Ecocardiografía: constituye el paso inicial más importante para la evaluación complementaria del paciente. El modo bidimensional transtorácico muestra: función ventricular derecha conservada, engrosamiento del pericardio mayor a 4 mm, además de la presencia de calcificación7,11.
La ecografía transesofágica obtiene imágenes de mayor resolución: dilatación auricular con ventrículos normales, dilatación de la vena cava inferior y de las venas hepáticas, desplazamiento (“rebote protodiastólico”, “septal bounce”) del septo hacia ventrículo izquierdo durante la inspiración y hacia el ventrículo derecho durante la espiración (causado por la variabilidad en el retorno venoso y la exageración en la dependencia ventricular).
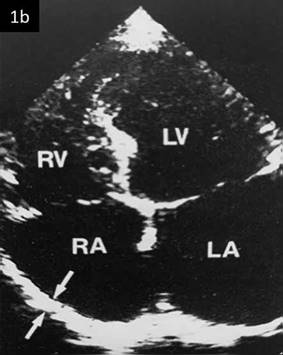
El modo Doppler origina valor diagnóstico porqué permitir cuantificar junto al engrosamiento pericárdico, la presencia de una escotadura (notch) en el tabique interventricular, además de originar evaluación hemodinámica, cuando identifica la restricción del influjo mitral o del patrón de llenado ventricular; en adición además identifica la variación con la respiración en la velocidad del llenado ventricular. También puede determinar el aumento del flujo venoso hepático reverso con la espiración. Resumiendo, la ecocardiografía origina suficiente información para la caracterización fisiopatológica de esta patología16,17,18,19. En la Figura 1b se muestra ecocardiograma modo M de corte transversal, 4 cámaras con calcificaciones (flechas) y aumento de grosor.
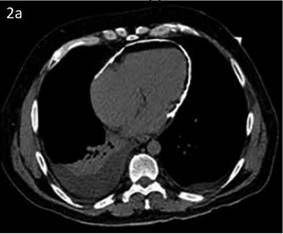
3.5. Tomografía computarizada cardiaca: método con muy buena sensibilidad (86%), que además evidencia dilatación de las venas cava superior e inferior, extensión de la calcificación pericárdica, deformidad de los contornos ventriculares, morfología y angulación del septo ventricular, así como la morfología de las cavidades derechas. La TAC ayuda a la caracterización anatómica del pericardio y a la evaluación de las estructuras adyacentes; su rendimiento diagnóstico es alto (93%) y se convierte en la técnica de imagen más fiable3,7,17. En la Figura 2a: TC de tórax que destaca engrosamiento difuso del pericardio, asociado a extensas calcificaciones.
Se acude actualmente a la utilización de la impresión 3D para fines educacionales y planeamiento quirúrgico, ya que permite una visualización táctil y tridimensional de complejas relaciones anatómicas, tornándose en una herramienta poderosa para el entrenamiento previo, originando habilidades técnicas y comprensión más profunda de la anatomía del corazón. La transformación de las imágenes tomográficas contrastadas en imágenes que, al ser integradas en una impresión tridimensional, representa un cambio trascendente y podrá originar avances importantes en la enseñanza médica19,20. En la Figura 2b: se presenta composición tomográfica donde el miocardio está en rojo y la calcificación en blanco. A su lado, modelo impreso en 3D donde el miocardio está en blanco y la calcificación en negro.
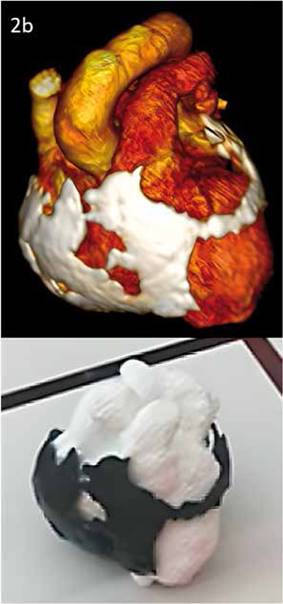
Figura 2b: Tomado de: Pericarditis constrictiva; Abrantes J.; 2024; doi: https://doi.org.10.36660/abc.20220866.
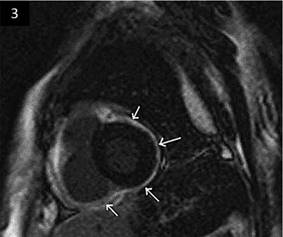
3.6. Resonancia Magnética cardiaca: otorga importante sensibilidad respecto de la ecografía transesofágica en la detección del engrosamiento de pericardio (93%). En tiempo real facilita la evaluación de la variación con la respiración del movimiento del septo interventricular y brinda información hemodinámica y fisiológica y el movimiento paradójico del mismo, además con realce tardío de gadolinio-DTPA (ácido detilamino pentaacético) ayuda a delinear aún más la interfaz pericardio-miocárdica y demostrar el proceso fibro-inflamatorio pericárdico21. En la Figura 3: Cardio Resonancia Magnética con realce de godolinio que muestra brillo uniforme de ambas hojas del pericardio engrosado (flechas).
Este método complementario permite además calcular la función sistólica y diastólica del ventrículo izquierdo, así como los flujos transmitral y transtricuspídea mediante secuencias de flujo (contraste de fase) y valorar el componente cuantitativo constrictivo. De esta manerase optimizaelmomentode laintervención quirúrgica y una precisa estratificación de riesgo. En casos no concluyentes, cuando existe sospecha de infiltración miocárdica o en casos mixtos, la resonancia magnética es muy valiosa para diferenciar la PC de la miocardiopatía restrictiva2,7,17.
3.7. Cateterismo cardiaco (hemodinámica invasiva): estudio dispensable por su carácter invasivo y su escasa contribución respecto de los métodos anteriormente citados. Estudio formalmente indicado cuando coexiste enfermedad cardiaca (coronariopatía, valvulopatía), que permite documentar la elevación e igualación de las presiones diastólicas de ambos ventrículos, situación graficada como colapso-meseta o signo de la raíz cuadrada, así como elevación y ecualización de las presiones diastólicas cardiacas en ambos ventrículos, además de cuantificar el bajo gasto cardiaco7,11,17.
4. Diagnóstico Diferencial
La pericarditis constrictiva debe diferenciarse, inicialmente de la insuficiencia cardiaca derecha, de la miocardiopatía hipertrófica, de la miocardiopatía restrictiva, de procesos expansivos mediastinales con invasión del pericardio y con tumores pericárdicos primarios.
La miocardiopatía restrictiva corresponde a la patología con mayor dificultad para diferenciarla de la pericarditis constrictiva. Es una enfermedad intrínseca del miocardio y/o de la matriz ventricular, que origina falla en la relajación y aumento de la rigidez del ventrículo izquierdo (VI) por sí mismo, caracterizándose por reducción del volumen diastólico o sistólico del VI y por una pared ventricular rígida pero con grosor normal y con presión diastólica final elevada, con disminución subsecuente de la relajación miocárdica, que origina aumento de la presión tanto en la aurícula izquierda como en la arteria pulmonar, que clínicamente se traduce en insuficiencia cardíaca diastólica del ventrículo derecho (VD) más congestión venosa2.
Como causas de la miocardiopatía restrictiva se tiene: procesos inflamatorios (amiloidosis, sarcoidosis, enfermedad de Gaucher), enfermedades de depósito (hemocromatosis, enfermedad de Fabry, enfermedades por atesoramiento de glucógeno), fibrosis endomiocárdica por infestación parasitaria o leucemia eosinófila. Se cita también que el péptido natriurético cerebral tiene valores elevados en la miocardiopatía restrictiva y normales o poco elevados en la pericarditis constrictiva. Su diferenciación con la pericarditis constrictiva es complicada y obliga a estudios complementarios. La ecografía otorga información importante, empero el cateterismo cardiaco y fundamentalmente la resonancia magnética cardíaca, son indispensables2,11,15,19.
5. Tratamiento
El tratamiento de la pericarditis constrictiva es la quirúrgico. La cirugía - denominada pericardiectomía- debe ser precoz por sus buenos resultados en el control de síntomas, por la mejoría en la calidad de vida, por su baja mortalidad (3-9%) y porque previene recidivas inclusive cuando la etiología es tuberculosa o purulenta. Debe recordarse que la constricción prolongada causa atrofia miocárdica, constricción residual y falla cardiaca persistente aún posterior a la pericardiectomía que nunca es total21,22.
Definitivamente la excéresis del pericardio engrosado y rígido mediante cirugía es el procedimiento indicado en la pericarditis constrictiva y con eficacia comprobada. Esta actitud quirúrgica implica: la excéresis del pericardio parietal entre ambos nervios frénicos, retirar el pericardio visceral fusionado mediante cuidadosa liberación o a través de epicardiotomía, liberación y retiro de las calcificaciones existentes, excéresis de adherencias y bandas fibróticas si están presentes, y la liberación de los grandes vasos. Aunque en la literatura también se la denomina “pericardiectomía total, pericardiectomía completa” siempre respeta la porción latero posterior del pericardio, porque no se puede dañar a los nervios frénicos derecho e izquierdo para no causar parálisis diafragmática bilateral, por lo que el denominativo de “pericardiectomía subtotal” es el más apropiado, reconociendo que el segmento pericárdico no resecado, no altera en lo absoluto la eficacia del procedimiento6,12,13,14.
Los procedimientos quirúrgicos que pueden ser realizados, son los siguientes:
5.1. La técnica de elección corresponde a pericardiectomía bilateral subtotal interfrénica sin apoyo de circulación extracorpórea. Históricamente en 1913 Rehn realiza la primera pericardiectomía exitosa y consagra este procedimiento.
Bajo anestesia general se efectúa esternotomía longitudinal media para proceder a realizar cuidadosa resección del pericardio anterior que deberá llegar -a derecha e izquierda- hasta un centímetro antes de cada uno de los nervios frénicos (pericardiectomía subtotal: caso contrario se originaría parálisis diafragmática bilateral). Se debe realizar además, retiro del pericardio visceral liberando así las cuatro cavidades cardiacas, la aorta y el tronco de la arteria pulmonar; basalmente se libera el pericardio rígido/calcificado de la parte diafragmática del ventrículo derecho; debe incluirse, también, la liberación los orificios de ambas cavas y de las venas pulmonares. Este procedimiento de excéresis de la mayor área posible de pericardio permite libertar las cavidades cardiacas y los grandes vasos de la constricción ejercitada por el pericardio engrosado y/o calcificado sobre dichas estructuras, originando que, se evidencie durante la cirugía latidos cardiacos enérgicos. Se dejan dos drenajes mediastinales multiperforados para recolectar líquidos residuales. Se debe remitir los tejidos resecados para estudio anatomopatológico en búsqueda de etiología, pero que en la mayoría de los casos (que son de origen viral) se reportará: inflamación inespecífica, fibrosis y calcificación7,12,23,24.
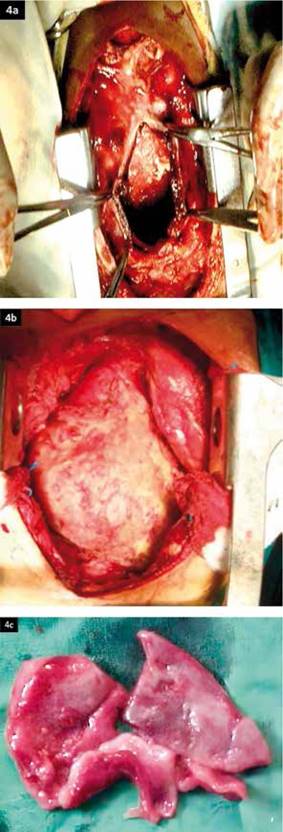
Figura 4: fotografías intraoperatorias (Archivo personal); 4a: por esternotomía apertura de pericardio engrosado; 4b: pericardiotomía terminada; 4c: pericardio engrosado extirpado.
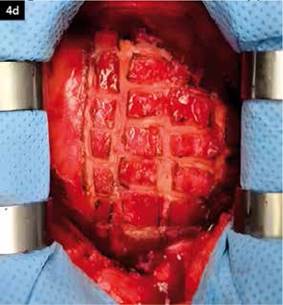
En la Figura 4d: Epicardiotomía en damero para la liberación del epicardio en paciente con epicarditis extensa.
Cuando existen anillos fibrosos, que habitualmente se ubican en el surco auriculoventricular, deben ser retirados, pero extremando cuidados; en las porciones de extrema fusión al miocardio o en áreas circunscritas excesivamente calcificadas y sin apropiado plano de clivaje, deberá evitarse la excéresis en dichas regiones. Como potencialmente este procedimiento puede originar sangrado masivo por accidental perforación de cavidades, o cuando exista severa inestabilidad hemodinámica transoperatoria, se deberá convertir el acto operatorio a pericardiectomía bajo circulación extracorpórea, que incrementa costos, pero reduce intercurrencias; por esta factible eventualidad, al iniciar el acto operatorio se debe dejar preparado el acceso femoral bilateral para la canulación que permita disponer rápidamente del circuito extracorpóreo8,12,14,16.
En diferentes series la mortalidad post operatoria inmediata está alrededor del 3 al 9%; la sobrevida al año es del 83 al 86%; a los 5 años: 80-82%; a los 8 años la sobrevida es del 75%; si en el preoperatorio el paciente se ubica en el grado IV de la NYHA, la supervivencia a 90% de los supervivientes hospitalarios, alcanzan la clase funcional I de la NYHA. Se acepta que esta cirugía sea efectuada cercanamente al diagnóstico debido a que la mortalidad post operatoria se incrementa en los casos avanzados22,23.
Las muertes en el post operatorio inmediato, habitualmente se deben a síndrome de bajo débito, falla multiorgánica, insuficiencia renal aguda, insuficiencia cardiaca e insuficiencia respiratoria24,25. En los pacientes donde exista muy elevado riesgo o rechazo al acto operatorio, se realizará conducta médica (paracetamol, colchicina, corticoides), sabiendo que el pronóstico es malo 3,18,25.
Las recomendaciones vigentes para efectuar pericardiectomía en la pericarditis constrictiva, corresponden a: Clase I: PC con clínica de insuficiencia cardiaca derecha, hemopericardio por trauma, quistes o defectos congénitos del pericardio con síntomas; Clase IIa: pericarditis constrictiva de origen tuberculoso o purulento1,6,8,10.
Luego de la resección del pericardio parietal, en los casos en los cuales existe extensa y severa adherencia del epicardio -engrosado- al miocardio, que impide su resección, se puede efectuar el procedimiento denominado “epicardiotomía en damero o tablero de ajedrez” consistente en realizar, con bisturí eléctrico bipolar, cuidadosas incisiones paralelas tanto verticales como horizontales (a modo de rejilla “cuadriculando” el epicardio rígido) y que buscan mejorar la capacidad de expansión del corazón y por ende la eyección de las cavidades. De esta manera se observa transoperatoriamente, como aumenta el relleno diastólico (progresiva mayor fuerza de contracción miocárdica) y se logrará mejoría hemodinámica en el transcurso del tiempo 6,12.
5.2. Algunos grupos quirúrgicos eligen realizar la pericardiectomía bilateral parcial interfrénica bajo circulación extracorpórea programada como una medida de seguridad; técnica obligatoria cuando exista necesidad de cirugía cardiaca concomitante.
Existe en la actualidad, una tendencia a emplear en todos los casos la pericardiectomía con circulación extracorpórea con hipotermia leve -pero con corazón latiendo- en razón de que con esta técnica existe mayor factibilidad de lograr liberar completamente las cavidades cardíacas y los grandes vasos y, claro está, con mayor seguridad. En algunas publicaciones se cita la factibilidad de realizar pericardiectomía toracoscópica uniportal, pero aún no existen series importantes12,14,23.
5.3. También se reportan publicaciones que propugnan como vía de abordaje para realizar pericardiectomía la toracotomía anterior izquierda. Se reporta que, aunque es un abordaje rápido, limita la resección del pericardio engrosado y los resultados deseados, pero es útil cuando la etiología corresponde a pericarditis purulenta, al reducir la posibilidad de Mediastinitis e infección esternal12,14,27.
Finalmente importa señalar que la pericardiectomía subtotal está también indicada en los casos de pericarditis efusivo- constrictiva (pericarditis crónica con pericardio engrosado y rígido, más presencia de derrame pericárdico)26,27, y en la pericarditis aguda recidivante con fibro adherencias y exudados, diagnosticados como de etiología tuberculosa o purulenta28. En la pericarditis constrictiva tuberculosa -muy frecuente en nuestro medio- donde la adenosinadeaminasa (ADA) revela valores elevados, superiores a 45 U/l, se impone además de cirugía el empleo de medicación específica; el estudio anatomo-patológico, informará la existencia de granulomas típicos y necrosis caseosa12.