INTRODUCCION
Los temas de las infecciones de transmisión sexual (ITS), en un enfoque práctico para el diagnóstico y tratamiento en la atención médica correspondiente deben ser estudiarlas lo suficiente para evitar sesgos en sus diagnósticos, y realizar el adecuado manejo de la terapia antimicrobiana a realizar.
Esto nos debe llevar a reflexionar de que los tratamientos con productos médicos deben ser ajustados en lo posible a más del 90% de seguridad, porque en el mundo existe una línea actual de evitar los tratamientos antimicrobianos que lleven a la resistencia antimicrobiana.
Actualmente, Chlamydia trachomatis y Neisseria gonorrhoeae sean reportado como las bacterias más frecuentes de las infecciones de transmisión sexual (ITS) en todo el mundo. Las tasas de ambas infecciones han ido aumentando durante la última década, a pesar de los esfuerzos de salud pública dirigidos a la prevención, exámenes y tratamiento.
Debemos considerar que tenemos el caso de las uretritis donde debemos identificar el caso, la etiología, diagnóstico y tratamiento, de la misma manera considerar la sífilis especialmente el diagnóstico serológico, en la identificación del caso, el manejo terapéutico. Otros temas de especial consideración son las úlceras genitales (herpes) y la infección por el virus de la inmunodeficiencia humana (VIH).
Las ITS bacterianas se asocian con mayor riesgo de adquisición o transmisión del VIH.
La transmisión perinatal de C. trachomatis y N. gonorrhoeae puede provocar oftalmía neonatal en los lactantes, entre otras patologías. El tratamiento ha tornado a ser más problemático dado el aumento de la resistencia a los antimicrobianos en la gonorrea.
Debemos estar lo suficientemente convencidos que nuestra participación es vital para asegurar a la(o)s pacientes el o los tratamientos que no eviten el desastre terapéutico que se viene forjando lentamente en todo el mundo. En tal sentido hemos desarrollado una investigación relevante y actualizada sobre la información necesaria que debemos conocer y desarrollar para el beneficio de nuestros pacientes, y deseamos compartirla plenamente:
Debemos estar lo suficientemente convencidos que nuestra participación es vital para asegurar a la(o)s pacientes el o los tratamientos que no eviten el desastre terapéutico que se viene forjando lentamente en todo el mundo. En tal sentido hemos desarrollado una investigación relevante y actualizada sobre la información necesaria que debemos conocer y desarrollar para el beneficio de nuestros pacientes, y deseamos compartirla plenamente:
Nuestro argumento básico es complementar con todos sus conocimientos la necesidad e importancia de realizar una buena historia clínica sexual.
La historia clínica sexual es esencial para la atención integral de los pacientes que presentan síntomas de ITS y también de los pacientes asintomáticos, para evaluar el riesgo de ITS, determinar la necesidad de pruebas de detección, abordar inquietudes y brindar educación sobre salud sexual.
Los pacientes han informado que desean que su médico los interrogue sobre su salud sexual, pero muchos enfrentan considerables barreras para revelar su historia sexual. El estigma suele asociarse con las ITS.
INFORMACIÓN NECESARIA PARA ASISTIR AL PACIENTE:
La edad en las personas sospechosas y particularmente en los menores de 25 años.
Los contactos sexuales con personas con ITS.
Si se tienen varias parejas sexuales.
Solicitar que nos refieran si tienen nuevas parejas sexuales.
Haber tenido previamente ITS.
Si su actividad laboral es como trabajadoras del sexo y sus clientes.
Antecedentes del consumo de tóxicos asociado a las relaciones sexuales.
Tener la costumbre del uso o no de métodos de barrera:
Tener el antecedente de haber sido víctima de violencia sexual.
En pacientes sexualmente activos, en especial en hombres que tienen sexo con hombres (HSH), es recomendable la realización, al menos anual, de pruebas para detección de ITS
El aumento sustancial de las enfermedades de transmisión sexual (ETS) que han ocurrido durante los años 2022 y 2023 en los países vecinos ha sido categorizado como una alarma sanitaria, debiendo también asumir estas políticas de bien social y de salud en nuestro país.
Lo que está sucediendo en otras latitudes, donde responsablemente han establecido de un crecimiento sostenido de las infecciones de transmisión sexual (ITS), hecho más que suficiente para que hayan declarado una alarma sanitaria, la misma que esta basada en los informes que han sido emitidos por el Centro Europeo para el Control y Prevención de Enfermedades (ECDC), correspondiente para el 2022, donde de forma muy preocupante, revelaron “un aumento en los casos de clamidia, gonorrea y sífilis, lo que indica una necesidad apremiante de realizar mejoras en la prevención, el acceso a las pruebas y tratamientos eficaces para poder abordar este gran desafío de salud pública.
Hoy hay información sobre más de treinta microorganismos (bacterias, hongos, parásitos) y agentes infecciosos que contienen material genético de cadena simples o dobles que se transmiten por contacto sexual.
Según las últimas estimaciones de la Organización Mundial de la Salud (OMS), alrededor de 38 millones de personas sexualmente activas en edades entre 15 a 49 años en las Américas tienen una ITS, (virus de la inmunodeficiencia humana (VIH 1-2), clamidia, gonorrea, tricomoniasis e incluso sífilis. Estas ITS alcanzan ha tener consecuencias graves para la salud. Semiológicamente son muy diversos los síntomas y signos que se presentarán en varias partes de la superficie corporal, los genitales, y que pueden evolucionar con complicaciones durante el embarazo, infertilidad, aumento en la probabilidad de transmisión del VIH y efectos psicosociales.
Tabla 1. AGENTES BACTERIANOS MÁS FRECUENTEMENTE IMPLICADOS EN ITS.
| BACTERIAS | CONSECUENCIA CLÍNICA |
|---|---|
| Neisseria gonorrhoeae | Infección del tracto génito urinario |
| Chlamydia trachomatis | ITGU/Linfogranuloma venéreo |
| Treponema pállidum | Sífilis |
| Haemophilus ducreyi | Chancroide |
| Klebsiella granulomatosis comb nov | Granuloma inguinal (Donovaniosis) |
| Mycoplasma genitalium | Uretritis no gonocócica |
| Ureaplasma orealyticum | Uretritis no gonocócica |
| Gardenerella vaginalis | Vaginosis bacteriana |
Según la información que se ha realizado los datos de todas las infecciones estudiadas han aumentado de forma importante en el último año. La gonorrea en un 48%, sífilis en un 34%, clamidia en 16%. En lo referente a la gonorrea lo ha hecho en un 48%, mientras que la tendencia del linfogranuloma venéreo y la sífilis congénita -provocada por transmisión de la madre al feto durante la gestación, con graves consecuencias para el bebé- también se encuentra en aumento. Se destaca de que la mayor parte del aumento se ha producido entre hombres que tienen sexo con hombres (HSH), pero la incidencia también ha crecido entre mujeres (especialmente la clamidia) y en los hombres heterosexuales.
“Debemos priorizar educación sobre salud sexual, ampliar el acceso a pruebas y tratamientos, y combatir el estigma asociado con las ITS. Promover el uso constante de condones y fomentar el diálogo abierto sobre las ITS puede ayudar reducir las tasas de transmisión”
Información de la prevalencia sobre ITS de una población referida a un hospital de 3er nivel (recién nacidos, lactantes, pre escolares, adolescentes y personas de la tercera edad, mediante datos laboratoriales en la gestión del primer trimestre del 2024, en la ciudad de La Paz (Bolivia):
Entre los datos que se han obtenido en el laboratorio de biología molecular y de bacteriología en la ciudad de La paz (Bolivia), correspondiente al primer trimestre del 2024, y que se hallan reflejados en los cuadros 1,2,3.
Cuadro 1. Frecuencia de identificación de agentes patógenos de transmisión sexual por bacteriología. 2024
| Enero - Diciembre | |||
|---|---|---|---|
| Agente bacteriológico | Número de pacientes | Número de aislamientos | Porcentaje (%) |
| Cándida albicans | 64 | 65 | 55 |
| Cándida spp. | 10 | 10 | 8 |
| Gardnerella vaginalis | 44 | 44 | 37 |
Cuadro 2. Frecuencia de identificación de agentes patógenos de transmisión sexual cor RT-PDR. 2023
| ENERO A JUNIO | ||||
|---|---|---|---|---|
| Código | Microorganismo | Número de aislamientos | (%) | Número de pacientes |
| cal | Candida albicans | 65 | 55 | 64 |
| can | Candida sp. | 10 | 8 | 10 |
| gva | Gardnerella vaginalis | 44 | 37 | 44 |
| 119 | 100 | 118 | ||
| ENERO A JUNIO | ||||
| Código | Microorganismo | Números de aislamientos | (%) | Número de pacientes |
| cal | Candida albicans | 65 | 26 | 64 |
| efa | Enterococcus faecalis | 28 | 11 | 28 |
| efm | Enterococcus faecium | 1 | 0 | 1 |
| eco | Escherichia coli | 155 | 62 | 147 |
| 249 | 99 | 240 | ||
Fuente: Laboratorio de Biología Molecular del Hospital de Especialidades Materno Infantil, 2024.
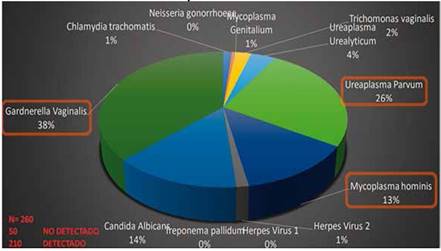
Fuente: Laboratorio de Biología Molecular del Hospital de Especialidades Materno Infantil, 2024
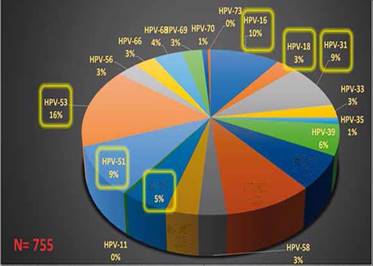
Cuadro 3 Frecuencia de genotipo del virus del papiloma humano. Área biología molecular. 2023
Entre los conocimientos necesarios que se deben considerar están los periodos de tiempo para el estudio de contactos previo a la fecha de diagnóstico o inicio de la sintomatología, con la respectiva consideración del tratamiento del contacto previo al resultado del diagnóstico. (ver la Tabla 2. Período de tiempo previo al contacto sexual para estuddios de contacto).
| INFECCIÓN TRANSMISIÓN SEXUAL | PERIODO DE TIEMPO PARA EL ESTUDDIO DE CONTACTOS PREVIO A LA FECHA DE DIAGNÓSTICO O INICIO DE LA SINTROMATOLOGÍA | Tratamiento del contacto previo al resultado diagnóstico |
|---|---|---|
| Chlamydia (todos los serotipos) | Varón con síntomas ->un mes previo Varones asintomáticos y mujeres ->6 meses | Sí |
| Gonococo | Varón con clínica ->2 semanas | Sí |
| Sífilis
|
|
Sí |
| Sífilis latente tardía o indeterminada | Hasta la fecha de la última serología negativa previa o retroceder en la vida sexual activa del caso índice tanto como sea posible. | No |
| Herpes genital | Sin período específico | No |
| Molluscum | No necesario | No |
| Trichomonas | 1 mes | Sí |
| Escabiosis | 2 meses | Sí |
| Pediculosis pubis | 3 meses | Sí |
| VHA | 2 semanas previas y 1 semana después del inicio de la ictericia | No |
| VHB | 2 semanas previas al inicio de la ictericia | No |
| VHC | 2 semanas previas al inicio de la ictericia | No |
| VPH | No hay periodo ni recomendaciones específica | No |
| VIH | Si se puede estimar la fecha probable de infección, estudiar a todos los contactos posteriores y los 3 meses previos. Si no es posible retroceder hasta la fecha de la última serología negativa o retroceder en la vida sexual activa del caso índice, hasta donde sea posible | Profilaxis posexposición cuando esté indicada (hasta 72 h posterior a contacto) |
Por todo lo revisado en la literatura anterior y actual consideramos de enorme apoyo el enfoque a seguir con los pacientes, las personas en riesgo, el mismo debe estar adecuadamente estructurado en relación a la recogida de información que debemos realizar, cuando estemos en la entrevista con las personas sospechosas medicamente hablando.
Corresponde considerar de forma adecuada las referencias subjetivas u objetivas que nos de una persona (paciente) enferma(o), o simplemente sospechosa (o) de su preocupación o conocimiento que reconoce como anómalo o que le este causando o propiamente dicho sobre una enfermedad. (Se deberá siempre considerar la diferencia del significado de los “signos” que es un dato observable por parte del especialista).
A los pacientes con sospecha de procesos infecciosos:
| Lesiones orales como la leucoplasia, de coloración blanquesina y proliferativa, que normalmente no puede desprenderse por raspado, forma parte del epitelio, y está en crecimiento. | Presencia de inflamación de la menbrana conjuntival que recubre el interior del ojo y la parte interna de los párpados y si esta extendido en la parte anterior del globo cular. | Un exantema o en algunoss casos una erupción cutánea (sarpullido) , que puede hacer una aparición brusca y diseminada sobre la piel con lesiones de forma, extensión y distribución variable que aparece como manifestación clínica de una enfermedad sistémica de etiología diversa. |
| Lesiones inflamatoriuas de las aarticulaciones, tanto mono como pauciarticulares | Síntomas sistémicos como la fiebre, sudores nocturnos, y pérdida de peso que pueden estar asociados muchas veces tanto a linfoma de Hodgki, como a linfoma no hodgkiniano | Síntomas rectales, que lesionan que afectan fundamentalmente a la mucosa, y que puede producirse por distintas causas, algunas no bien conocidas, y que se pueden manifiestar por presentar dolor con frecuencia al defecar (tenesmo rectal: dolor con sensación de evacuación insuficiente, a pesar de la práctica repetida de la misma) asociado o no a emisión de heces muco-purulentas o incluso hemorrágicas (proctorragias). |
| Dificultades y disfunciones sexuales. Algunas de ellas pueden desarrollarse paulatinamente con el tiempo, y otras pueden aparecer súbitamente como incapacidad total o parcial para participar de una o más etapas del acto sexual. Las causas de las disfunciones sexuales pueden ser físicas, psicológicas o ambas. | ||
El inicio de la entrevista con la/el paciente es preguntar sus antecedentes, referidos a la semiología de las ITS:
ANTECEDENTES DE SU VIDA SEXUAL:
- Edad en la que inicia sus actividades sexuales. Es tan importante identificar las condiciones que llevan a la primera relación sexual, como aquéllas en que ésta se produce y que están relacionadas con la edad y las condiciones socioeconómicas de las personas involucradas.
Los jóvenes, de forma más frecuente llegan a una relación donde la penetración sexual significa cualquier contacto, aunque sea mínimo, entre el órgano sexual o el ano de una persona y un objeto o el órgano sexual, la boca o el ano de otra persona, de forma desprotegida, más que de los adultos, aunque éstos no están exentos de asumir conductas riesgosas, lo cual incrementa una ITS o los riesgos asociados a un embarazo no deseado.
También es muy importante considerar las condiciones socioeconómicas, porque es más probable que un joven con mayor escolaridad sepa en dónde conseguir un anticonceptivo y cómo usarlo correctamente y si cuenta con los recursos económicos para comprarlo, ya sea porque su familia se los provee o porque él mismo desempeña una actividad remunerada, mientras que para un joven con un bajo nivel de escolaridad, pobre o desempleado, es menos accesible la anticoncepción por causas culturales y económicas.
DIFERENCIAS SOBRE RELACIONES SEXUALES Y COITO:
Debemos establecer las diferencias sobre relaciones sexuales y coito: Tenemos que considerar que la relación sexual, son aquellas acciones que se realizan entre dos o más personas, con la finalidad de tener placer sexual; entre estas acciones podemos encontrar prácticas como las caricias íntimas, besos y el sexo oral (es la acción de lamer, besar, mordisquear, succionar o chupar los genitales de la pareja sexual, cuando el hombre es quien los recibe se le llama felación y si es para la mujer recibe el nombre de cunnilingus, y se puede realizar en cualquier posición, pueden realizarse en tiempos distintos o ambos a la vez).
En cambio, el coito, se refiere al acto sexual donde se introduce el pene, ya sea en la vagina o en el ano. Debemos establecer la relación sexual o el coito se realizó entre dos (en pareja), tríos (donde se ven involucradas tres personas, ya sean dos mujeres y un hombre, o dos hombres y una mujer), y hasta orgías (grupos donde varias personas tienen coito y relaciones sexuales simultáneamente, en el mismo lugar).
También, de una manera más específica, se debe preguntar sobre el coito, si fue vaginal o por vía anal.
Corresponde establecer que la relaciones sexuales, son aquellas acciones que se realizan entre dos o más personas, con la finalidad detener placer sexual; entre estas acciones podemos encontrar prácticas como las caricias íntimas, besos y el sexo oral (es la acción de lamer, besar, mordisquear, succionar o chupar los genitales de la pareja sexual, cuando el hombre es quien los recibe se llama felación y si es para la mujer recibe el nombre de “cunnilingus”, y se puede realizar en cualquier posición, pudiendo realizarse en tiempos distintos o ambos a la vez).
Comentario: Debemos conocer que los riesgos más comunes que se corren al practicar el sexo anal son los siguientes:
- Es probable que se propaguen ITS, como la gonorrea, el herpes genital, la sífilis, chlamydias, gonorrea o el virus de la inmunodeficiencia humana (VIH), entre muchas otras.
- Es más seguro se produzcan enfermedades como los diferentes tipos de hepatitis, inclusive el virus del papiloma humano (VPH). - Si tuvo desgarro anal, hemorragia y/o lesiones por penetración del pene con rudeza.
- Establecer si tiene la costumbre de utilizar condones ( ), desde el inicio, o durante la penetración.
- El sexo anal es una práctica sexual que consta de introducir el pene o un juguete erótico en el ano ó recto de la persona que sea su pareja sexual, además de la posición sexual en la que realiza esta experiencia.
- Fecha de su última actividad sexual: A la fecha existen datos de que las y los jóvenes inician su vida sexual entre los 15 y 19 años, en promedio. Datos provenientes de México, establecen que la gran mayoría de ellos (97%) conoce al menos un método anticonceptivo; sin embargo, más de la mitad no utilizaron ninguno en su primera relación sexual.
- Género de la pareja sexual: Preguntar sobre su orientación sexual como ser; heterosexual (atracción a personas de distinto sexo). Homosexual (atracción hacia personas del mismo sexo) y bisexual (atracción a personas de ambos sexos).
- Sitios anatómicos de penetración (boca, vagina, ano).
- Tipo de condón que se usa: en el caso de que fuera de látex, se debe preguntar si se utilizan lubricantes aceitosos porque dañan el preservativo, y si son de poliuretano o poliisopreno porque tienen mayor resistencia elástica.
- Accidentes con el condón.
- Preguntar si el paciente tiene sospecha que su(s) pareja(s) sexuales, si están con infecciones o síntomas.
- Averiguar de los contactos sexuales en los últimos tres meses anteriores.
- Antecedentes de tener prácticas sexuales con múltiples parejas fuera de una relación establecida “swinging”( Es el intercambio de pareja, se refiere a un tipo de actividad sexual en el que tanto personas solteras como miembros de una pareja comprometida participan en actos sexuales con otras personas por propósitos recreativos).
- Antecedentes de vidas sexuales muy activas (asistencia y participación de múltiples fiestas sexuales todas las semanas.
- Antecedentes de conductas de riesgo: consumo de alcohol, tiempo.
- Antecedentes de conductas de riesgo, como la ingesta y/o consumo de las siguientes sustancias:
- Catinona (khat) y metcatinona, GHB, heroína (y algunos otros opiáceos), LSD, MDMA, psilocibina, cannabis, y cannabinoides sintéticos.
- Esteroides anabólicos, barbitúricos (de acción intermedia), buprenorfina dihidrocodeína, dronabinol, ketamina, paregórico.
- Barbitúricos (de acción prolongada), benzodiazepinas, hidrato de cloral, modafinil, meprobamato, pentazocina, propoxifeno, zolpidem.
- Antitusivos que contienen pequeñas cantidades de codeína, pregabalina.
- Ref.: GHB = gamma hidroxibutirato; LSD = dietilamida del ácido lisérgico; MDMA = metilendioximetanfetamina.
- Antecedentes de participar en las actividades sexuales denominadas del “CHEEMSEX” o “PARTY AND PLAY” en Estados Unidos, y en Australia “WIRED PLAY”: es el consumo de drogas recreativas utilizadas en actividades sexuales de alto riesgo, para facilitar o intensificar las actividades sexuales. Por ejemplo: es la participación en actividades sexuales de alto riesgo bajo la influencia de drogas. Esto puede incluir poco uso de condones durante sesiones con múltiples parejas sexuales.
- Consideraciones sobre las personas cuya identidad de género es diferente al sexo asignado en el momento del nacimiento. Son personas a quienes se les asignó el sexo femenino al nacer, para que luego se identifique como del sexo masculino. A menudo, estas personas transexuales alteran o desean alterar sus cuerpos a través de hormonas, cirugías y otros medios para que estos coincidan en el mayor grado posible con sus identidades de género.
En tal sentido los que trabajamos en salud debemos manejar la terminología y los conceptos convenientes en el momento de la entrevistar a las pacientes transgénero y/o de género diverso, cuyo objetivo será la suficiente empatía y se logre un ambiente agradable, positivo e inclusivo.
Las pacientes transgénero pueden tener cualquier combinación de parejas sexuales que sean cisgénero o transhombres o transmujeres. Es bueno saber que los hombres trans en los que no se han realizado alguna cirugía de reasignación de género (GRS) y que tienen relaciones sexuales con hombres pueden correr riesgo de embarazo.
Independientemente de su identidad de género los exámenes de salud preventivos deben incluir partes del cuerpo de cada transgénero. Debe incluirse exámenes de detección de cáncer de mama, cuello uterino y próstata, según sea necesario.
EN LAS PACIENTES FEMENINAS SE DEBE REALIZAR LAS SIGUIENTES PREGUNTAS:
- Proceso inflamatorio de la mucosa vaginal que puede estar acompañado de un aumento en la secreción o flujo vaginal intenso, espeso y amarillento (leucorrea y/o pus).
- Secreciones por la uretra.
- Manchas o sangrado fuera de la menstruación.
- Sangrado durante o después de las relaciones sexuales.
- Dolor durante las relaciones sexuales.
- Prurito vaginal intenso.
- Dolor a nivel de la vulva, y puede incluir dolor en el vestíbulo, el clítoris o en los labios mayores. Puede ser una condición a corto o largo plazo.
- Dolor en el abdomen o pelvis.
- Ardor al orinar.
Comentario: El dolor vulvar puede provocar ansiedad, depresión o disfunción sexual. En el caso de ser dolor crónico, este puede estar asociado con el síndrome de vejiga dolorosa o cistitis intersticial crónica, que se puede caracterizar por un incremento de la frecuencia urinaria, la sensación de no poder contener la orina, necesidad de orinar lo más rápidamente posible, además de aparecer o estar asociado con un dolor abdominal bajo o perineal, que tiene su origen en la vejiga puede incluso presentar fibromialgia la que se caracteriza como una enfermedad crónica, con dolor musculoesquelético generalizado, además de exagerada hipersensibilidad en múltiples áreas corporales y puntos predefinidos.
Puede estar relacionado con una gran variedad de síntomas, entre los que destacan la fatiga persistente, insomnios recurrentes, pero también pueden coexistir con otros trastornos.
Cuando el contagio es por sexo oral:
- Presencia de secreciones por el ano. Sen sensación de ardor en la boca y la lengua.
- Úlceras en la boca.
- Malestar de garganta.
Cuando el contagio es por sexo anal:
Comentario: En el caso que se sospeche de Clamidia en los diferentes sexos, e independientemente de la forma de contagio: puede presentar datos secundarios a una infección ITS, como ser: dolor en el hipocondrio derecho probablemente por una perihepatitis, llamado también síndrome de Fitz-Hugh-Curtis, representativo de la infección por Neiseria gonorroheae (gonococo) o chlamydia trachomatis.
Vulvodinia: Que es la vestibulitis vulvar, caracterizado por un dolor crónico en la zona que rodea la vulva (introito vaginal), que no tiene una causa identificable y con un tiempo de duración de por lo menos meses mínimamente. Este problema puede durar inclusive años.
Pueden presentarse síntomas del tracto genital superior, caracterizados por dispareunia profunda, dolor pélvico y alteraciones del ciclo menstrual.
En el caso de los hombres se deben proceder a preguntar:
- Secreción por la uretra (pene): Generalmente es de color amarillento con un tinte verduzco, se sospecha que la causa puede ser clamidia o gonococo, en esta última etiología puede además ser espesa, por lo que debemos sospechar en el gonococo.
- Otros microorganismos puede producir una secreción menos espesa y de color claro.
- Tener sensación de ardor al orinar, ganas de ir rápido y constantemente al baño o que la orina sea de aspecto turbio y con olor fuerte.
- Prurito o ardor dentro del meato urinario (orificio por donde sale la orina).
- Inflamación o dolor en los testículos.
- Necesidad de orinar de forma frecuente y/o más seguido de lo frecuente. Es una micción urgente repentina y fuerte. Esto llega a producir molestia en la vejiga, (esta sensación de orinar con urgencia hace difícil retrasar el uso del urinario).
- En algunas oportunidades la eliminación de orina puede ser dolorosa y en este caso también sospecharemos una infección secundaria por la Neisseria Gonorrhoheae y/o Chlamydia.
Apariencia de ulceras genitales:
En los casos de úlceras en los genitales de los hombres, producto de alguna ITS y perpetradas por contacto sexual, debemos considerar lo siguiente:
- La presencia de úlceras pueden presentarse en la boca, garganta u otras partes en el cuerpo.
- Si sospechamos de un linfogranuloma venéreo, la úlcera de pequeño tamaño, se caracterizará por ser indolora, y de pequeño tamaño.
- Algunas veces la presencia de úlceras genitales en los hombres puede deberse a erupciones cutáneas que produce el molusco contagioso, otras veces pueden ser secundarías a reacciones alérgicas, psoriasis y/o otros procesos infecciosos que no son transmitidos por relaciones sexuales.
- Si se sospechará de un herpes genital, se encontraran pequeñas vesículas, incluso, pequeñas úlceras, las que se caracterizarán por ser dolorosas, y estas pueden en muchas oportunidades contener un líquido claro o incluso de color amarillo desteñido (pajizo).
- Se pueden encontrar pequeñas protuberancias a nivel de los genitales “chancroides”, que se convierten en una úlceras, y que no son otra cosa que la pérdida de las capas externas de la piel), y su aparición puede ser posterior a las veinticuatro horas de presentarse.
- Ante la presencia de una herida o úlcera abierta de pequeño tamaño, caracterizado por no producir dolor (chancro) a nivel den los genitales, que resulta ser el sitio por donde ingresan los causantes de la enfermedad, en la mayoría de los casos, estos chancros son firmes, redondeados y no dolorosos, otras veces puede encontrar abiertos y además húmedos y generalmente pueden ser una sola lesión, pero pueden encontrarse más “chancros”.
- Entre los síntomas testiculares a tomarse en cuenta, a nivel del escroto, este podrá estar aumentado de volumen, y al palparse su temperatura estará incrementada “caliente”, también puede de forma progresivo estar aumentado en su sensibilidad, la misma que se manifestará como dolor testicular, siendo lo más frecuente que sea localizado en un lado, caracterizado además porque suele aparecer lentamente. Se puede manifestar dolor a la micción, y se observará secreción que sale por la uretra del pene. También puede presentarse dolor o molestia en la parte inferior del abdomen o incluso en la zona pélvica.
Manifestaciones que siente el paciente en su tracto urinario inferior:
- Aumento de la frecuencia miccional y deseo imperioso de orinar, en las veinticuatro horas del día. Es una necesidad urgente de levantarse a orinar por la noche 1 o más veces (cuando el sueño es interrumpido, nicturia). Según los expertos, lo normal es orinar entre cuatro y diez veces al día. El promedio, para una persona que beba dos litros de líquido, suele ser alrededor de seis o siete veces de día y no más de una por la noche (Medical News Today). También se tomará en cuenta del tamaño de la vejiga, en los hombres lo normal es que tenga una capacidad de 300 mililitros y en las mujeres 350 mililitros, en algunos casos y por distintos motivos se debe aguantar muchas horas sin orinar, esta puede alcanzar los 600 - 800 mL. (Según los expertos, lo normal es orinar entre cuatro y diez veces al día). El promedio, para una persona que beba dos litros de líquido, suele ser de seis o siete veces de día y no más de una por la noche. Sin embargo, también puede depender de la sensibilidad de cada uno, ya que hay personas que tienen que ir a miccionar a la menor estimulación mientras que otras no sienten la necesidad de hacerlo hasta que tienen la vejiga totalmente llena.
- Pérdidas o escapes involuntarios de orina durante la fase de llenado vesical: Conocida como incontinencia urinaria, puede ser por la pérdida del control de la vejiga, este es una situación frecuente y que a menudo causa apocamiento (vergüenza). La intensidad abarca desde perder orina ocasionalmente cuando toses o estornudas hasta tener una necesidad de orinar tan repentina y fuerte que no llegas al baño a tiempo.
- La presencia de bultos en la zona genital es considerada como verrugas genitales, y uno de los tipos más comunes de infecciones de transmisión sexual, es el virus del papiloma humano (VPH). Estas verrugas genitales pueden perturbar los tejidos húmedos de la zona genital. Pueden verse como pequeños bultos del color de la piel con una forma similar a la de una coliflor. Se debe tener en cuenta que estas las verrugas son demasiado pequeñas y pueden pasar desapercibidas a simple vista. Algunas cepas del VPH genital pueden causar verrugas genitales y otras, cáncer. Se pueden localizar de forma general como pequeños granos, de color carne, pueden ser planas o como la coliflor, a veces solitarios y/o en grupo de bultos más frecuente, por ej.: en el orificio anal, en la zona entre la parte externa de los genitales y el ano, en la punta o el cuerpo del órgano sexual masculino, escroto y ano.
- Vulva: Puede presentarse como un pequeño bulto, con un color de la piel más oscuro, sociado a veces con dolor de más de tres meses, puede estar asociado o no, a escozor (prurito), picazón o la aparición de una pequeña tumoración en la vulva. Puede estar asociada a sangrados, flujos anormales, y con período más abundante de lo habitual, en muchas oportunidades puede haber rastros y/o sangrado después de haber tenido relaciones sexuales. Se le debe preguntar a la paciente si ha visto o se ha palpado (autoexploración), algún cambio en la parte interna de su vulva, y esto incluye, presencia de las verrugas genitales (condilomas). Lo más habitual es que las verrugas en los genitales de la mujer estén ocasionadas por el VPH. Pero esto es uno de los tipos de Infección por (ITS) más comunes, pero también debemos conocer que hay otros tiposde verrugas, y pueden ser confundidas por ejemplo con Papiloma cutáneo, hemorroides, afección de la piel, fisura anal, prolapso rectal. Incluso las verrugas de agua, pequeñas, firmes, elevadas y con un hoyuelo en el centro que son de color blanco, rosado o incluso nacarado y que puede ser a causa de la infección viral llamada molusco contagioso.
- Paredes de la vagina: Aparición de enrojecimiento, hinchazón y. muy a menudo, exudado, costras e incluso descamación, puede estar acompañada de la sensación de escozor, ampollas.
- Zona entre la parte externa de los genitales y el ano: En las mujeres, esa zona es la vulva. Incluye los labios interiores y exteriores y el clítoris. En los hombres, incluye el escroto, los testículos y el pene. La lesión también puede dañar la uretra, sobre todo en el caso de los hombres. Observar la presencia de que aparezcan moretones, sangrado y dolor en la zona de la ingle.
- Orificio anal: Puede presentar lesiones inflamatorias a nivel de la mucosa rectal que pueden causar tenesmo, urgencia en la defecación, heces blandas con sangre y/o moco, generalmente acompañado de dolor en la región anal. (proctitis).
- Cuello del útero: La inflamación cervical provoca secreción diaria, y puede estar asociada con secreción mucopurulenta, seropurulenta, blanca o serosa, además de síntomas como dolor hipogástrico, dorsalgia, prurito, escozor y dispareunia, como hemos dicho son más comúnmente causados por infecciones o cuerpos extraños irritantes. Microorganismos infecciosos comunes causantes de tales lesiones incluyen protozoos como Tricomonas vaginalis, hongos como Candida albicans, crecimiento excesivo de bacterias anaerobias (Bacteriodes, Peptostreptococcus, Gardnerella vaginalis, Gardnerella mobiluncus) en una afección como la vaginosis bacteriana; otras bacterias como Chlamydia trachomatis, Haemophilus ducreyi, Mycoplasma hominis, Streptococcus, Escherichia coli, Staphylococcus y Neisseria gonorrhoeae; e infecciones por virus como el herpes simple.
Este proceso inflamatorio es sintomático y deben identificarse, diferenciarse de la neoplasia cervical. Toda vez que exista duda debe tomarse una biopsia A su vez, también es posible observar lesiones inflamatorias ocasionadas por la presencia de cuerpos extraños, como DIU o restos de tampones retenidos.
- Escroto: El proceso inflamatorio que puede ocurrir en uno o en ambos testículos tiene como causa más frecuente a infecciones por bacterias y virus, pudiendo presentar de forma característica como un bulto desacostumbrado, hinchado, a veces endurecido, además de dolor repentino, de tipo sordo o con sensación de pesadez del escroto, el mismo que puede extenderse por la ingle, por el hipogastrio o en la parte baja de la espalda. “Las verrugas genitales también pueden aparecer en la boca o la garganta de una persona que ha tenido contacto sexual oral con una persona infectada.
Los síntomas de las verrugas genitales incluyen los siguientes:
- Pequeños bultos en la zona genital que pueden ser del color de la piel o de otro color.
- Una forma similar a la de una coliflor, que se produce cuando las verrugas se ubican muy cerca una de otra.
- Picazón o malestar en la zona genital.
- Sangrado durante las relaciones sexuales.
- Las verrugas genitales pueden ser tan pequeñas y planas que no puedes verlas. Sin embargo, en raras ocasiones, pueden multiplicarse en grupos grandes cuando la persona tiene un sistema inmunitario debilitado”.
Estado de salud general:
La semiotecnia a emplear en el examen físico en personas con síntomas sugestivos debe incluir lo siguiente:
- Examen con espéculo en mujeres.
- Examen pélvico bimanual en mujeres que refieren síntomas del tracto genital superior.
- Proctoscopia en todos los pacientes que refieren síntomas rectales
- Área anogenital: Examen rectal digital cuando se sospecha patología prostática o rectal.
- Otros exámenes según la historia.
La semiología en las víctimas de agresión sexual debe realizarse después de considerar cualquier requisito de examen forense dentro de un marco de tiempo apropiado para la recuperación de evidencia.
Evaluación
A todos los pacientes se les debe ofrecer la posibilidad de realizar pruebas de amplificación de ácido nucleico (NAAT) para detectar Chlamydia trachomatis, Neisseria gonorrhoeae (NAAT), sífilis, en el caso de VIH 1-2, actualmente se dispone de enzimoinmuno análisis (Enzyme Immunoassays, EIA), Western Blots (WB), análisis de amplificación de ácidos nucleicos (Nucleic Amplification Test (NAT). Es muy importante tener en consideración que la anti-genemia p24 tiene 99% de especificidad y 75%- 90% de sensibilidad en personas con anticuerpos negativos, mientras que la cuantificación en plasma del ARN viral (la carga viral) por PCR tiene más del 99% de sensibilidad. Es muy importante considerar también que la prueba de VIH de 4a generación o prueba combinada (Combo) consiste en la detección, en la misma muestra de sangre, de los anticuerpos del VIH-1 y del VIH-2 así como del antígeno P24 del virus.
En la sospecha del Treponema pallidum se deberá detectar los anticuerpos de sífilis, mediante el Ensayo de aglutinación de partículas del treponema pallidum (TP-PA). La prueba de absorción de anticuerpos treponémicos fluorescentes (FTA-ABS), o incluso el ensayo de microhemaglutinación de anticuerpos T.
Las pruebas para detectar otras infecciones deben basarse en los hallazgos de la historia clínica, los hallazgos del examen y la disponibilidad local de pruebas.
Se debe realizar una prueba de embarazo a las pacientes en riesgo, particularmente a aquellas en quienes el embarazo ectópico está entre los diagnósticos diferenciales.
Las pruebas adicionales entre hombres que tienen sexo con hombres (HSH) pueden incluir pruebas NAAT rectales y faríngeas, proctoscopia y pruebas de linfogranuloma venéreo (lgv).
LA ENTREGA DE RESULTADOS DE PRUEBAS Y TRATAMIENTO:
- A los pacientes se les debe informar cuándo y cómo recibirán sus resultados.
- Los diagnósticos deben ser explicados apropiadamente y ofrecerse una oportunidad para que el paciente haga preguntas.
- Se le debe garantizar la disponibilidad rápida del tratamiento pertinente.
- Cuando sea posible, se prefiere el tratamiento de dosis única administrado en el centro de salud para lograr el cumplimiento.
- Las mujeres embarazadas o en período de lactancia o en quienes no se puede excluir el embarazo deben recibir el tratamiento adecuado.
- Se debe proporcionar a los pacientes información sobre cómo prevenir la transmisión o reinfección.
- La entrevista motivacional es más efectiva que dar consejos.
- Notificación a la(o)s compañera(o)s sexuales y búsqueda de contactos.
- La notificación a la pareja debe ser realizada por un profesional de la salud debidamente capacitado y basarse en las pautas pertinentes para infecciones específicas.
- La(s) pareja(s) sexuales deben ser notificadas sobre la infección por el paciente o por una derivación al médico correspondiente.
- Se debe hacer un seguimiento: Siempre se debe considerar el seguimiento y puede realizarse cara a cara o mediante métodos como el celular, mensajes de texto o inclusive el correo electrónico.
“Se debe organizar un seguimiento en persona para pacientes con ciertas infecciones si se recomienda una prueba de curación (por ejemplo, VIH, gonorrea, diversas ITS en el embarazo).”
“Muchas veces será necesario realizar un seguimiento para repetir la prueba de “detección.