INTRODUCCIÓN
El Síndrome de Takotsubo (STT), también conocido como cardiomiopatía de estrés o síndrome del corazón roto, es una miocardiopatía aguda que se caracteriza por una disfunción repentina, transitoria (menor a 21 días) e inexplicable del ventrículo izquierdo. Suele desencadenarse por un evento estresante emocional (30 a 40%) o físico (30 a 40%), como la muerte de un ser querido, una enfermedad grave o una cirugía, en los días previos (1 a 5 días). En algunos casos, el síndrome puede ocurrir sin ningún desencadenante aparente (10 a 20%)(1,2,3,4).
Tiene una prevalencia de 1 a 2%, predomina en mujeres en edad postmenopausica (65 a 70 años), con una relación 9:1 con relación a los varones, esta diferencia sugiere que existe una influencia hormonal, por la disminución de estrógenos, como un potente factor de riesgo(1,2,3).
Se clasifica en primario, cuando el motivo de consulta son los síntomas agudos (con o sin factores de estrés que lo desencadenen), y secundario se presenta en pacientes que se encuentran hospitalizados por algún otro problema de salud, se identifica como resultado de una complicación del problema motivo de hospitalización(3).
El tratamiento se basa en la experiencia clínica y opinión de expertos, dado que actualmente no se cuenta con una guía de manejo. Tampoco existe una guía para el tratamiento a largo plazo y manejo de las recurrencias(2).
El STT es una causa de insuficiencia cardiaca aguda; pero todavía existen vacíos respecto a la fisiopatología y tratamiento(1,2).
La mayoría de las personas son STT se recuperan completamente en algunas semanas o meses. Un 10% pueden desarrollar complicaciones como shock cardiogénico, formación de trombos intraventriculares, arritmias, insuficiencia cardiaca crónica o muerte. La recurrencia varia de un 5 a 22% a cinco años; de presentarse la recomendación es seguimiento a largo plazo, se recomienda uso de alfa o betabloqueadores(4,5).
CASO CLÍNICO
Paciente femenina de 73 años de edad, ingresa al servicio de emergencias del Hospital Obrero No 1 de la Caja Nacional de Salud, por presentar cuadro clínico inespecífico de una semana de evolución, caracterizada por precordialgia atípica de curso variable y moderada intensidad, irradiado a brazo izquierdo, acompañado de ansiedad, nerviosismo, escalofríos, síndrome de impregnación toxico infeccioso incompleto y un síndrome de dificultad respiratorio con disnea a pequeños esfuerzos. Dentro de sus antecedentes más relevantes hipertensión arterial controlada, diabetes mellitus II en tratamiento, CA de mama, niega alergias.
Una primera evaluación basada en pruebas de laboratorio, entre ellas un examen general de orina, lleva a la conclusión diagnostica de una Infección de vías urinarias, sin mejoría aparente luego de instaurar terapia antibiótica.
Durante su estadía en el servicio de emergencias, la paciente continua con malestar general y presenta un episodio de taquicardia sinusal y exacerbación del cuadro doloroso a nivel precordial de tipo opresivo con irradiación a región dorso lumbar que se incrementa en la inspiración profunda, asociado a disnea de reposo y sensación de desvanecimiento. Se le realizo un ECG, donde se evidencia elevación del segmento ST en todas las derivaciones con excepción de AVR (infra desnivel). Ante la posibilidad de estar frente a un cuadro de Síndrome Coronario Agudo con elevación del segmento ST (SCACEST) y prueba enzimática de troponina T positiva, se procede a trasladar a la paciente a la Unidad Coronaria (UC), donde ingresa con signos de choque cardiogénico, infarto agudo de miocardio (IAM) y edema pulmonar; se realiza la monitorización específica, terapia fibrinolítica con Tenecteplase a las 10 horas de haberse iniciado el cuadro isquémico, así como tratamiento vasopresor inotrópico especifico, con evolución favorable y mejora considerable de la sintomatología.
Los estudios de ingreso a UC solicitados fueron:
Laboratorios: Hemograma y química sanguínea: Hb 15.6 g/dL. Ht 47%. Serie blanca y diferencial normal. Glicemia > 265 mg/dl. Creatinina 1.3 mg/dl. NUS 34 mg/dl. Ionograma: Na 137 mmol/L. K 3.6 mmol/L. Cl 99 mmol/L. Troponina T negativa. CPK - MB 44 U/l.
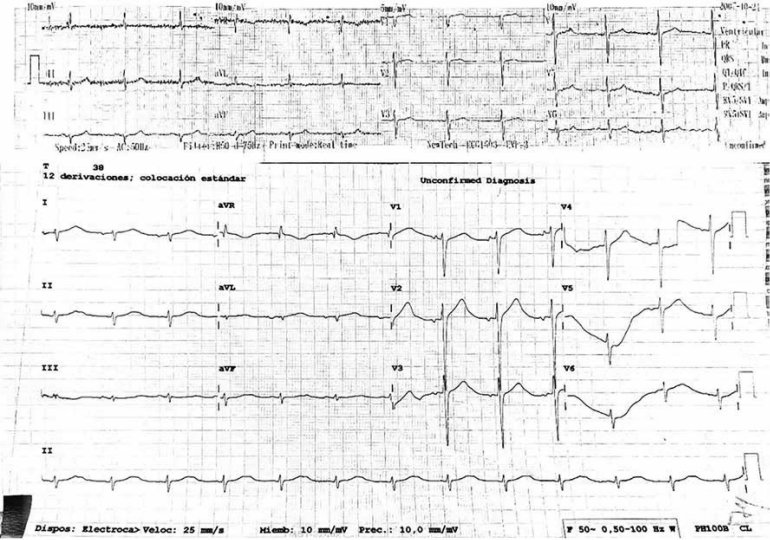
EKG de ingreso: Taquicardia sinusal con una FC 120 lpm; AQRS - 60°. Intervalo PR 130 mseg. Con supra desnivel del segmento ST en todas las derivaciones, excepto en AVR (FIGURA 1).
FUENTE: PROPIA
FIGURA 1: Evolución del EKG de ingreso con datos de taquicardia sinusal con IAM, supra desnivel de segmento ST hasta un trazo hasta su normalización después de instaurado el tratamiento específico.
ETT de ingreso: Hipertrofia concéntrica moderada del Ventrículo Izquierdo (VI); Aurícula Izquierda (AI) y cavidades derechas de dimensiones normales, válvulas de morfología normal. Fibrosis y puntos de calcificación en raíz aórtica. Se observa también acinesia global del ápex del VI cuya función sistólica esta moderadamente disminuida. La función sistólica del VD es normal. No se observan defectos septales ni imágenes o masas intracavitarias. Vena cava inferior no valorable por obesidad abdominal sin datos sugestivos de Hipertensión Arterial Pulmonar (HAP). El desplazamiento sistólico del plano del anillo tricúspideo (TAPSE) 20 mm Hg; con una fracción de eyección del ventrículo izquierdo (FEVI) de 35%.
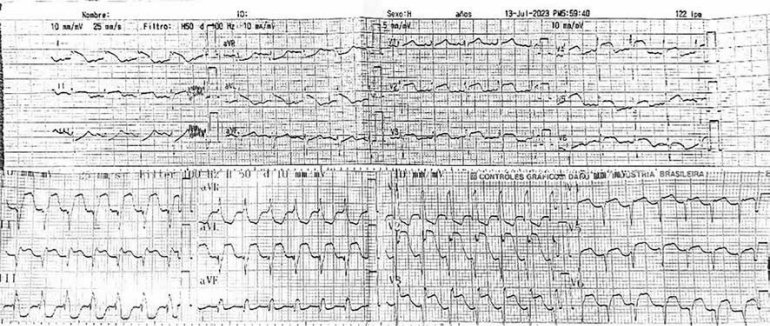
En la primera semana de internación en UC la evolución fue favorable, sin datos de angina de pecho y en los controles seriados de EKG ya no se evidencia datos de necrosis, con persistencia de ondas T negativa en derivaciones precordiales de V1 a V5 (FIGURA 2).
ETT de ingreso: Hipertrofia concéntrica moderada del Ventrículo Izquierdo (VI); Aurícula Izquierda (AI) y cavidades derechas de dimensiones normales, válvulas de morfología normal. Fibrosis y puntos de calcificación en raíz aórtica. Se observa también acinesia global del ápex del VI cuya función sistólica esta moderadamente disminuida. La función sistólica del VD es normal. No se observan defectos septales ni imágenes o masas intracavitarias. Vena cava inferior no valorable por obesidad abdominal sin datos sugestivos de Hipertensión Arterial Pulmonar (HAP). El desplazamiento sistólico del plano del anillo tricúspideo (TAPSE) 20 mm Hg; con una fracción de eyección del ventrículo izquierdo (FEVI) de 35%.
En la primera semana de internación en UC la evolución fue favorable, sin datos de angina de pecho y en los controles seriados de EKG ya no se evidencia datos de necrosis, con persistencia de ondas T negativa en derivaciones precordiales de V1 a V5 (FIGURA 2).
Tras dos semanas de internación en la UC la paciente se encontraba hemodinámicamente estable sin datos de falla cardiaca y respondiendo adecuadamente a los Beta bloqueantes y antiremodelador cardiaco; más Tranquila y sin la ansiedad y nerviosismo que eran evidentes en su ingreso hospitalario. Se realiza un nuevo control de ETT donde se evidencia una mejoría evidente en relación a la contracción del VI. Con una FEVI de 53%.
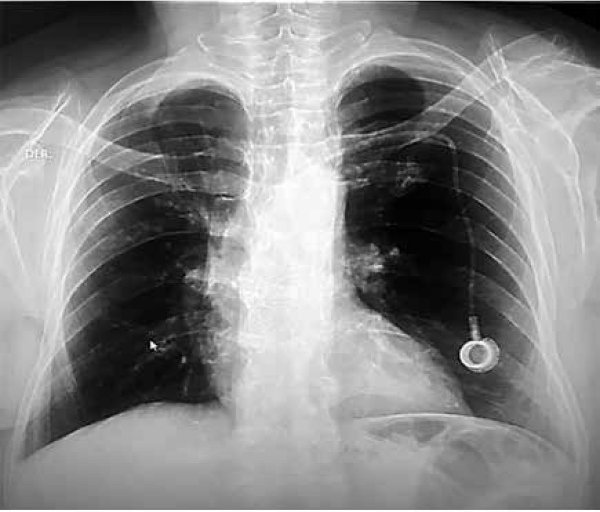
Se realizó también RX PA de tórax de control con cardiomegalia grado I, crecimiento ventricular izquierdo, aorta desenrollada, datos de aortoesclerosis, hilios con ligera congestión e hiperflujo pulmonar moderado, se evidencia catéter de quimioterapia (FIGURA 3).
Ante una probable reperfusión coronaria espontanea se presenta el caso en junta médica donde se recomienda realizar una coronografía, la cual se realiza en formas extrainstitucional, cuyo informe concluye con arterias epicárdicas sin lesiones estenóticas significativas, por lo que se concluye que se trata de un Síndrome de Takotsubo, con una función sistólica del VI conservada y la diastólica alterada. Así como una ventriculografía izquierda con contracción global preservada con una FEVI del 74%, hipocinesia discreta antero apical con válvula mitral competente.
Tras haber sido dada de alta, recibe tratamiento médico específico en base a: Carvedidol; Espironolactona; Furosemida; Ácido Acetil Salicílico; Clopidogrel; Atorvastatina; Mono nitrato de Isosorbide; Insulinoterapia; Metformina; Pregabalina; Paracetamol y Omeprazol. Todos ellos a dosis terapéutica con buena tolerancia medicamentosa.
DISCUSIÓN
El presente caso se caracteriza, por su complejidad clínica, las patologías de base y el curso de la evolución clínica, así como el pronóstico de la enfermedad.
Los factores de riesgo descritos de la paciente, el estrés; riesgo coronario con la probabilidad de un shock cardiogénico, así como un SCA podían desencadenar su fallecimiento.
Por las características de la presentación, evolución de los síntomas y haberse realizado el diagnostico en un servicio hospitalario, se trata de un STT tipo secundario(3). Los síntomas del STT son similares a los de un síndrome coronario agudo, incluyen: dolor torácico, disnea, sincope, palpitaciones; con menor frecuencia, edema agudo de pulmón, shock cardiogénico, arritmias cardiacas, en algunos casos pueden cursar asintomáticos, el diagnostico suele ser incidental en un EKG (1-4).
El diagnóstico del STT se basa en los síntomas del paciente, los resultados de un electrocardiograma (ECG), y una ecocardiografía. El EKG puede mostrar elevación/depresión de segmento ST, prolongación de QT; el cateterismo cardiaco invasivo, muestra arterias coronarias sin obstrucción, y la ventriculografía muestra engrosamiento muy característico del ventrículo izquierdo .(2-4)
Entre otros predictores complementarios esta la fracción de eyección del VI que condiciona un estado crítico, pero que llega a mejorar con el tratamiento específico y cuando la ansiedad y el estrés ya encuentran controlados (1-3). Se corrobora también que la ecocardiografía es el principal método visual que permite hacer una evaluación efectiva de la función ventricular del ventrículo izquierdo (FEVI) y la identificación de tipos específicos en el Síndrome de TTS evaluando principalmente la función apical, medio ventricular, focal y global del VI con correlación a la circulación coronaria. (6,7)
El cambio en la clínica que fue favorable y que se respalda con las ETT realizadas más la coronariografía que fue determinante para llegar al diagnóstico establecido, demostrándose que los pacientes con TTS con shock cardiogénico con un deficiente tratamiento que no se revierten a las tres semanas pueden llegar a incrementar la tasa de mortalidad por esta patología.
Se corrobora también que el soporte mecánico temprano en el SC complicado debido a TTS puede reducir la concentración de catecolaminas y es una estrategia hacia la recuperación de los pacientes que presentan esta complicación. El shock cardiogénico en STT es un una de las pocas cantidades donde está indicado el uso de betabloqueantes como un principal manejo terapéutico.(4,5)
Una vez dada de alta hospitalaria, el seguimiento por consulta externa debe ser multidisciplinario, involucrando una atención coordinada entre medicina familiar y cardiología, para realizar evaluaciones periódicas, prevención de recurrencias del STT, educación sobre signos y síntomas de alerta del síndrome metabólico y STT; es decir continuar el seguimiento, control y tratamiento de su hipertensión arterial, diabetes mellitus, dislipidemia y obesidad; realizar exámenes de laboratorio periódicos para controlar niveles de glucemia y lípidos, además de control de presión arterial, IMC.
En cardiología tendrá controles periódicos entre 3 a 6 meses, deberá realizar a) evaluación de la función cardiaca, ecocardiografías cardiacas y ECG periódicos, b) controlar los factores de riesgo que pueden aumentar el riesgo de recurrencia c) prevenir complicación como la insuficiencia cardiaca, la arritmia y la trombosis.(2)
En medicina familiar realizara controles periódicos mensuales personalizados, para manejar el síndrome metabólico y síndrome de Takotsubo.
De forma genérica, la evaluación de los factores de protección que pueden ayudar a reducir el riesgo de recurrencia del Síndrome de Takotsubo, Síndrome Metabólico y prevenir complicaciones, incluyen: a) mantener un peso adecuado, b) tener actividad física, c) comer una dieta saludable, d) no fumar e) control de sus niveles de azúcar, lípidos, presión arterial.
Educar sobre los signos y síntomas de las complicaciones, con el fin de prevenirlas. Educar sobre la importancia de mantener un peso ideal, recomendar actividad física regular y de una dieta saludable. Referir a servicio de salud mental para manejo del estrés emocional que puede causar una recurrencia del STT.
En relación al pronóstico a largo plazo, este es bueno, la tasa de mortalidad en hospital oscila entre el 3,5 al 5%, mayor en varones; existiría una asociación entre factor desencadenante y el pronóstico, peor este dependerá de las medidas genéricas y específicas para evitar su recurrencia.(1,2)