INTRODUCCIÓN
El proceso de enseñanza y aprendizaje de los futuros médicos incluye la selección de temas que respondan al perfil epidemiológico del país, sustentados en contenidos basados en evidencia científica (1). En el siglo XXI uno de los conceptos más relevantes en el campo de la salud es la influencia de los primeros mil días de vida en la salud y bienestar a lo largo del curso de la vida. Este periodo que abarca desde la concepción hasta los dos años ha sido ampliamente investigado, generando un cuerpo significativo de evidencia científica, que ha dado paso a intervenciones programáticas orientadas a optimizar el crecimiento y desarrollo de los niños en esta etapa crucial (2, 3, 4).
En Bolivia, la atención a la madre y al menor de dos años es prioritaria y las intervenciones recomendadas están disponibles en los centros del sistema público en salud, incentivando su uso por medio del programa Bono Juana Azurduy, una transferencia condicionada a controles de salud (5). Para garantizar una buena atención, los médicos deben aplicar adecuadamente las competencias clave que incluyen el monitoreo del crecimiento infantil, el apoyo a la lactancia materna, y la correcta orientación nutricional, ajustada a las necesidades específicas de cada niño. El manejo de estas competencias permite a los futuros médicos identificar tempranamente casos de crecimiento inadecuado, desnutrición o sobrepeso, y ofrecer el apoyo necesario a las familias, lo que resulta esencial en la prevención de enfermedades tanto a corto como a largo plazo (6).
En este artículo, describimos el proceso de enseñanza-aprendizaje que actualmente se desarrolla en la cátedra de pediatría sobre la alimentación y el crecimiento del menor de dos años. Este proceso ha sido modificado en respuesta a las circunstancias impuestas por la pandemia de COVID-19, que nos obligó a salir del entorno hospitalario y buscar nuevas oportunidades de formación. La opción disponible son los centros de salud de primer nivel de atención, que reciben la consulta predominante de niños menores de cinco años (consulta de control de crecimiento y desarrollo o por enfermedad) y de mujeres, lo que los convierte en lugares óptimos para la práctica, particularmente de pediatría. Por otro lado, los hospitales de tercer nivel debido a su propia organización y a su alta capacidad de resolución resultan cada vez menos adecuados para la realización de prácticas de pregrado. La complejidad de la patología que se atiende, los programas de formación de post grado de especialidad y subespecialidad, así como las disposiciones legales respecto al manejo del expediente clínico, limitan de manera significativa las oportunidades de práctica para los estudiantes de pregrado.
El cambio motivado por las circunstancias facilitó que los estudiantes tengan un contacto directo mayor con madres y niños en centros de atención primaria, promoviendo un aprendizaje más cercano a las realidades de la comunidad.
COMPETENCIAS MÍNIMAS
En la enseñanza de la alimentación y el crecimiento de los menores de dos años, es fundamental que los futuros médicos adquieran competencias claras y precisas. Debido al limitado tiempo que se destina a esta formación dentro del pregrado, es esencial priorizar las habilidades y conocimientos que permitirán a los estudiantes ofrecer una atención adecuada desde el primer contacto con los pacientes. Las competencias seleccionadas deben no solo abordar los aspectos clínicos básicos, como la medición y evaluación del crecimiento, sino también incluir habilidades interpersonales clave, como la consejería nutricional y el apoyo a la lactancia materna.
El siguiente cuadro presenta una síntesis de las competencias mínimas que los estudiantes de medicina deben adquirir en este campo, junto con los conocimientos y habilidades específicas que les permitirán llevar a cabo una intervención efectiva en la salud infantil.
Tabla 1 Competencias mínimas en alimentación y crecimiento de menores de dos años para estudiantes de medicina
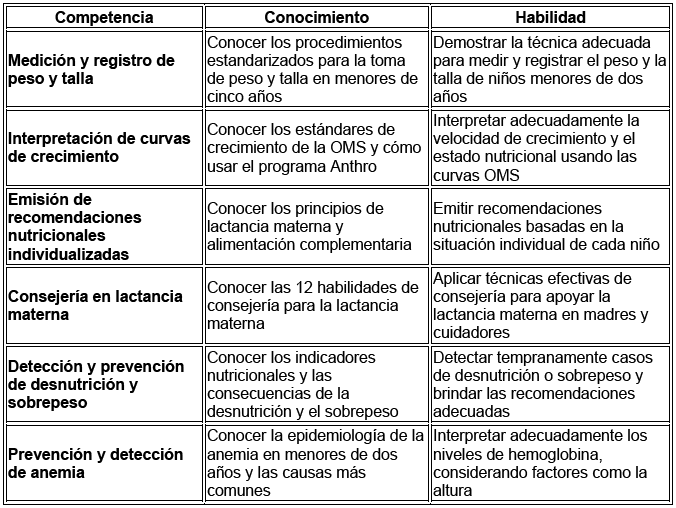
En la cátedra de pediatría, estas competencias se refuerzan a lo largo del programa mediante actividades prácticas y teóricas que combinan el uso de tecnologías digitales y experiencias clínicas presenciales. La integración de estos conocimientos con habilidades prácticas asegura una formación completa y orientada a la atención integral del menor de dos años.
La parte de conocimientos es cubierta mediante conferencias dialogadas, tareas individuales y grupales que incluyen lectura y análisis del material leído, subiendo los resultados de los análisis al portal virtual. En cuanto a las habilidades, los universitarios calibran instrumentos de medición, pesan y miden menores de cinco años, con énfasis en menores de dos años, registran y analizan peso, longitud, estado nutricional y tendencia de crecimiento; de acuerdo con los resultados proporcionan consejería alimentario-nutricional a la madre/familia; conversan con mujeres embarazadas y sus familias y con madres/familias de menores de 6 meses para proporcionar consejería sobre lactancia materna.
Las actividades finalizan con presentación de casos clínicos de niños hospitalizados, en esos casos analizan la enfermedad de base, su efecto en la alimentación y nutrición, valoran el estado nutricional y de crecimiento del niño o niña que les corresponde, valoran la existencia o no de anemia corrigiendo los valores de acuerdo con la altura, y plantean manejo clínico y alimentario-nutricional incluyendo la consejería que dan/darían a la familia.
DESCRIPCIÓN DEL PROCESO DE ENSEÑANZA-APRENDIZAJE PRE- PANDEMIA Y EN PANDEMIA
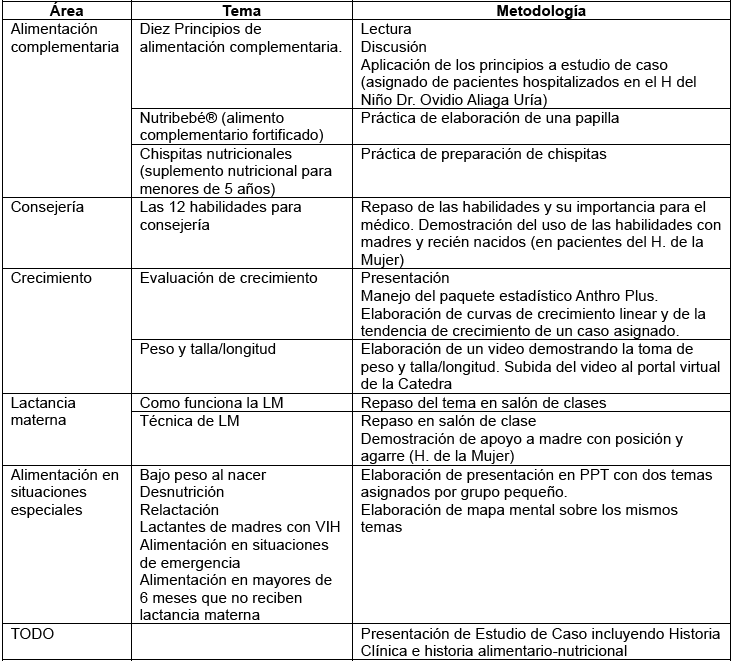
Hasta antes de la pandemia, la cátedra de pediatría en la UMSA utilizaba un enfoque combinado de enseñanza teórica y práctica para los temas de alimentación y crecimiento en los primeros dos años de vida. En 2016, este proceso se realizaba principalmente en dos hospitales: el Hospital del Niño "Dr. Ovidio Aliaga Uría" y el Hospital de la Mujer, incluyendo su Banco de Leche Humana (7). Sin embargo, los estudiantes enfrentaban limitaciones importantes en el entorno hospitalario, ya que muchos de los niños hospitalizados se encontraban en condiciones delicadas, con venoclisis o con movilidad reducida, lo que dificultaba una interacción significativa entre el estudiante y el paciente. Además, las preguntas y respuestas sobre alimentación en estos casos no siempre reflejaban la realidad de la alimentación infantil en condiciones normales, ya que el niño enfermo suele tener alteraciones en su apetito. En cuanto a la alimentación del recién nacido, la mayoría de las madres internadas en el Hospital de la Mujer presentaban embarazos complicados y eran derivadas a este centro por su carácter de referencia. Por esta razón, el binomio madre-neonato no siempre recibía el cuidado recomendado para partos normales.
Otra restricción significativa fue el limitado contacto directo entre los estudiantes y las madres de los pacientes. Las madres, enfocadas en el cuidado de sus hijos gravemente enfermos no siempre estaban en condiciones de participar plenamente en las sesiones de consejería sobre lactancia materna y nutrición. A pesar de estos desafíos, las prácticas hospitalarias ofrecían una valiosa experiencia en el manejo clínico de situaciones complejas, pero con dificultades para abordar de manera efectiva la promoción de la alimentación adecuada en el contexto de salud infantil. A continuación, se presenta un cuadro que relaciona las metodologías educativas utilizadas en las áreas
La ausencia de una práctica directa, por ejemplo, para pesar y medir, se compensaba con casos teóricos que permitieron interpretar diferentes curvas de crecimiento, así como desarrollar discusiones sobre problemas especiales relativamente comunes como: bajo peso, desnutrición, niños hijos de madres que viven con el VIH, etc.
Estas prácticas clínicas fueron complementadas con sesiones teóricas y el uso de la plataforma Moodle, que proporcionaba acceso a recursos adicionales y facilitaba la entrega de tareas (8, 9).
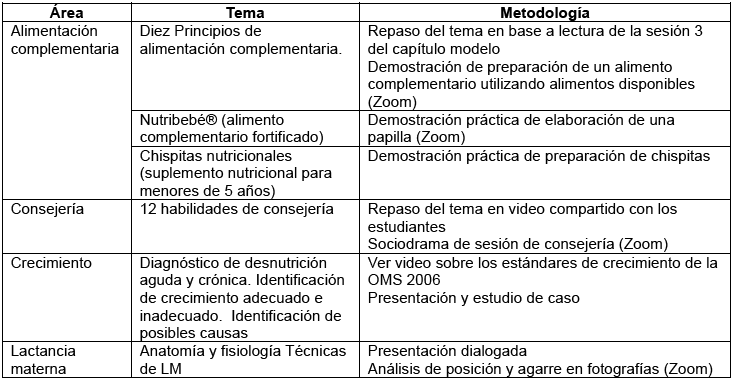
La pandemia de COVID-19 obligó a replantear el enfoque tradicional. Las restricciones sanitarias y la necesidad de reducir el contacto físico limitaron el acceso de los estudiantes a los hospitales, interrumpiendo las prácticas presenciales. Como respuesta, la cátedra de pediatría implementó rápidamente un plan de enseñanza virtual para garantizar la continuidad del aprendizaje. Utilizando herramientas como Zoom y la plataforma Moodle, se organizaron sesiones sincrónicas y asincrónicas, permitiendo a los estudiantes participar en simulaciones clínicas y recibir formación teórica a distancia.
Aunque el aprendizaje virtual presentó una solución temporal, surgieron varios desafíos. La falta de acceso a la tecnología adecuada por parte de algunos estudiantes, junto con la naturaleza más teórica de las sesiones virtuales dificultó la adquisición de habilidades prácticas esenciales, como la medición y el registro de peso y talla. Aun así, se implementaron actividades como la elaboración de videos por parte de los estudiantes, en los que demostraban técnicas de consejería en lactancia materna o la preparación de alimentos complementarios.
ENSEÑANZA Y APRENDIZAJE DESPUÉS DE LA PANDEMIA
Inicialmente, en la transición de la enseñanza virtual a la presencial; se tropezó con la cautela necesaria de los hospitales de proteger a los pacientes de los posibles contagios - a través de la restricción al mínimo necesario de las personas que ingresan a los hospitales - en esta situación los estudiantes de medicina se constituyeron en uno de los grupos cuya presencia fue observada.
Frente a esa limitación y la imperiosa necesidad de iniciar clases presenciales se buscó centros para las prácticas que tengan al menos estas características:
1. Capacidad para atención a mujeres embarazadas y menores de dos años. El centro debía tener una estructura que permita la atención regular de niños, desde recién nacidos hasta los primeros años de vida. Esto incluía la presencia de servicios pediátricos que abarquen la evaluación del crecimiento, el monitoreo del desarrollo y el manejo de enfermedades comunes en la infancia.
2. Programas de crecimiento y alimentación infantil en curso. El centro debía implementar programas de monitoreo nutricional y promoción de la alimentación saludable, como la evaluación del estado nutricional de los menores de dos años, la consejería en lactancia materna, y la implementación de programas de suplementación (por ejemplo, uso de chispitas nutricionales o similares).
3. Personal de salud con predisposición para recibir estudiantes.
4. Infraestructura y recursos necesarios para la práctica médica básica, como balanzas, tallímetros, tablas de crecimiento, y recursos educativos sobre nutrición y lactancia.
5. Contacto frecuente con madres y niños. Un centro ideal debía garantizar un flujo constante de pacientes pediátricos, especialmente de madres con niños menores de dos años, para que los estudiantes puedan observar y practicar la consejería en lactancia materna, la orientación en alimentación complementaria, y el seguimiento del crecimiento.
6. Promoción y prevención de la salud. El centro debía estar orientado hacia la promoción y prevención de la salud, con un enfoque en la educación de las madres y cuidadores sobre el cuidado infantil.
7. Flexibilidad para adaptar sus servicios a la presencia de estudiantes, permitiendo que estos realicen actividades supervisadas sin interferir en la atención regular.
Se iniciaron las actividades prácticas en centros de salud de la Red 5 Sur de la ciudad de La Paz, que corresponde a la zona sur de la ciudad.
La planificación del proceso incluyo la coordinación con la direccion de red, y la adaptación de actividades practicas educativas a la rutina diaria del servicio. Para las prácticas de crecimiento se acordó que las historias clínicas de todos los niños menores de cinco años que consultaban en el centro pasarían al docente de pediatría, que asignaba el caso según numeración a los estudiantes; quienes hacían la encuesta alimentaria, pesaban, median, realizaban diagnostico nutricional y anotaban estos datos en el Carnet de Salud, posteriormente realizaban la consejería alimentaria a la madre o acompañante del menor; siempre supervisados por el docente a cargo. Las técnicas de toma de peso y talla eran ya de conocimiento a través de la lectura de manuales; para la interpretación de los datos de peso, talla y edad se contaba con ejercicios en línea de casos reales usando el software para evaluación antropométrica denominado “WHO Anthro”.
En el área de lactancia materna y consejería se contactaba a personal del Bono Juana Azurduy y personal de enfermería para la selección de casos, incluyendo mujeres embarazadas y madres con menores de seis meses. Los casos eran asignados a grupos de 2-3 alumnos para conversar con la persona y dar consejería en lactancia materna, utilizando modelo de bebe y mama en el caso de mujer embarazada y observando el amamantamiento en los casos con niños para evaluar técnica de lactancia; los universitarios daban información oportuna a las mujeres/familias adecuadas al momento, todo esto bajo supervisión docente. Se aseguraba que el grupo familia/universitarios tenga un espacio que facilite la conversación, acomodándose en diferentes ambientes del centro de salud. Hubo oportunidad de dar consejería para neonato en los casos de parto reciente (en centros con servicio de maternidad).
Finalmente, se ha consolidado un modelo híbrido, donde se combina el uso de plataformas digitales con experiencias prácticas en centros de atención primaria y hospitales. Este enfoque ha demostrado ser eficaz para complementar la enseñanza presencial y garantizar que los estudiantes adquieran tanto los conocimientos teóricos como las habilidades prácticas necesarias para la atención pediátrica integral (10, 11).
La evaluación de la adquisición de competencias incluía pre y post test en línea, valoración por el docente durante la actividad practica usando instrumentos estandarizados y evaluación por pares de proceso y final. La evaluación final puede complementarse en el futuro con la aplicación de evaluación objetiva estructurada (ECOE) dada la experiencia de la Catedra en este tema con internos de medicina (12, 13).
CONCLUSIONES
La experiencia de la catedra de pediatría de la UMSA, tomando a los centros de atención primaria como espacios de enseñanza -aprendizaje ofrece un modelo de educación alineado con la realidad epidemiológica y social de Bolivia con un enfoque preventivo y comunitario.
Las principales ventajas de esta experiencia son:
Adquisición de competencias practicas esenciales en el monitoreo del crecimiento y la alimentación
Fortalecimiento de una visión integral en atención pediátrica con enfoque preventivo
Experiencia directa en el funcionamiento de centros de atención del sistema público de salud.
Contacto, conversación y empatía con las madres de los niños, importante para conseguir una adecuada atención a los niños menores.
Desarrollo de la práctica en “tiempo y escenario real”, que servirá durante el rote de Salud Pública del internado rotatorio y de la práctica médica futura.
En la perspectiva del rediseño curricular a trabajarse en la Carrera de Medicina, es imprescindible compartir y discutir experiencias como la presentada aquí, pues en muchos hospitales de tercer nivel la presencia de internos y residentes de especialidad y subespecialidad limita de forma significativa las oportunidades de los estudiantes de pregrado para desarrollar sus competencias clínicas.












 uBio
uBio