Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Sociedad Boliviana de Pediatría
versión On-line ISSN 1024-0675
Rev. bol. ped. v.52 n.2 La Paz 2013
EDUCACIÓN MÉDICA CONTINUA
Exantemas frecuentes en pediatría
Common exanthems in pediatrics
Dra. Vivian Kaune Criales*
* Médico de Planta. Hospital del Materno Infantil. Caja Nacional de Salud. La Paz. Profesor de Pediatría. Facultad de Medicina. U.M.S.A.
Correspondencia: Dra. Vivian Kaune: doctormazzi@gmail.com
Conflicto de intereses: Ninguno que declarar.
Introducción
Se denominan enfermedades exantemáticas a las lesiones que aparecen de manera súbita, con distribución en varias regiones del cuerpo y cuyo aspecto puede tener diferentes características como maculas, pápulas, vesículas y pústulas. En edades pediátricas, se considera que la mayoría de los exantemas con fiebre tienen causa infecciosa y en la mayoría de los casos tienen etiología viral, generalmente son de evolución benigna y tienen remisión total de los síntomas sin ningún tratamiento específico principalmente en pacientes con su inmunidad preservada.
Las campañas de vacunación han disminuido considerablemente enfermedades como el sarampión y la rubéola; en nuestro medio, la varicela es todavía un problema frecuente debido a la baja cobertura de inmunización de esta enfermedad, ya que no forma parte del Programa Ampliado de Inmunizaciones (PAI) y el costo particular de la vacuna es elevado.
Las enfermedades exantemáticas agudas pueden clasificarse en 2 categorías: las que presentan erupción eritematosa-maculo-papular o puntiforme y las que presenta erupción pápulo-vesicular.
En el grupo de erupción eritematosa-maculo-papular de etiología viral está el sarampión, sarampión atípico, infección por Citomegalovirus, eritema infeccioso, roséola infantil, infecciones entero víricas, mononucleosis infecciosa, en el exantema pápulo vesicular las infecciones por virus varicela-zoster, viruela, eccema herpético, infecciones por virus Coxsackie, sarampión atípico, molusco contagioso y la dermatitis herpetiforme.
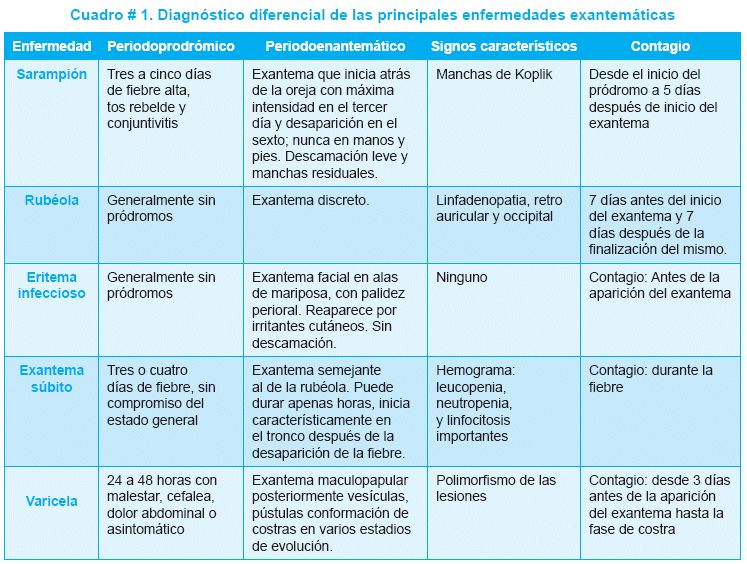
Los exantemas clásicos son el sarampión, la rubeola, el eritema infeccioso o quinta enfermedad y el exantema súbito o sexta enfermedad, a esta se asocia la varicela y si consideramos los exantemas de etiología bacteriana el más conocido es el de la escarlatina. En este tema mencionamos las enfermedades exantemáticas de etiología viral más frecuentes en pediatría; en el cuadro # 1, se resumen las características más importantes.
Sarampión
El sarampión es una enfermedad provocada por un virus RNA de la familia Paramixovirus, género Morbillivirus. Su puerta de entrada es la mucosa respiratoria y conjuntival por medio de las gotitas expulsadas del aparato respiratorio o las que están en el aire y penetran en las vías respiratorias superiores o conjuntiva donde existe rápida multiplicación local (viremia) o las que están en el aire y penetran en las vías respiratorias superiores o conjuntiva y luego diseminación a los tejidos linfoides de todo el organismo, donde el virus se multiplica activamente. Posteriormente existe viremia secundaria y compromiso generalizado que incluye principalmente amígdalas, adenoides, ganglios linfáticos, placas de Peyer, mucosa conjuntival, mucosa oral, faringe y bronquios donde producen acentuada hiperplasia linfoide, posteriormente existe diseminación por todo el cuerpo con localización principal en la piel.
Gracias a las campañas de vacunación los casos de sarampión en Bolivia, han sido controlados hace más de una década sin que se hayan evidenciado brotes hasta el momento.
Las Manifestaciones clínicas más frecuentes son: fiebre, tos, conjuntivitis, exantema maculo-papular eritematoso y enantemas patognomónicos (Manchas de Koplik).
Tiene tres periodos clínicos:
Periodo de incubación de 11 a 14 días, en pacientes que reciben gammaglobulina puede llegar a 21 días
Periodo prodrómico catarral o enantemático, de 2 a 5 días de duración, caracterizado por:
- Fiebre de 39°C a 40°C.
- Malestar general.
- Ojos: Catarro ocular, conjuntivitis, edema palpebral, fotofobia. En casos severos la conjuntivitis puede estar asociada a unas manchas hemorrágicas en el párpado inferior (líneas de Stimson).
- Nariz: Coriza, catarro nasal abundante muco-purulenta a veces con estrías de sangre.
- Tos seca, continua que agota al paciente y puede persistir hasta 4 semanas.
- Síntomas sistémicos: cefalea, dolor abdominal, artralgias, mialgias, somnolencia.
- Manchas de Koplik, enantema patognomónico de la enfermedad que aparece 24 a 48 horas antes del exantema y se caracteriza por pequeños puntos azulados de 1 mm. de diámetro y halo eritematoso, que inicia en la mucosa oral opuesta al segundo molar inferior para luego diseminarse por toda la boca.
Periodo de estado: con aparición del exantema generalmente 14 días después del contagio, inicia en la región retro auricular y luego se extiende a la cara, cuello (área de mayor intensidad), tronco, brazos y finalmente miembros inferiores, son lesiones de tipo maculo papular eritematosas, aisladas unas de otras y circundadas por piel normal, que desaparecen a la compresión. La fiebre desaparece luego que aparece la erupción.
El periodo de contagio inicia 4 días antes de brotar el exantema y permanece hasta el final del mismo, la duración del exantema puede llegar hasta 2 semanas seguida por descamación furfurácea poco intensa. Puede haber adenomegalia y esplenomegalia. La tos desaparece después de 1 a 2 semanas, en la radiografía de tórax se encuentra un infiltrado intersticial en el 20 a 80% de los casos y puede permanecer el mismo tiempo que la tos.
Las complicaciones más frecuentes que se presentan en el sarampión son las neurológicas y la neumonía. A largo plazo la pan encefalitis esclerosante que puede ocurrir entre cinco y siete años después de presentar la enfermedad. Los pacientes con inmunodeficiencia pueden desarrollar complicaciones severas como la neumonía de células redondas con una mortalidad que llega al 70% de los casos.
El diagnóstico es clínico, cuando se requiere confirmación se debe solicitar ELISA Ig M específica, que debe ser realizada en los primeros 35 días después de haber iniciado el exantema.
El tratamiento es sintomático, manteniendo nutrición e hidratación adecuadas y uso de antipiréticos (paracetamol o ibuprofeno).
La tos y la coriza son de difícil control y los antitusivos en general no resuelven este síntoma, se puede administrar jarabes que contenga codeína pero en mayores de 3 años.
Los ojos deben limpiarse con agua tibia frecuentemente, no se recomienda uso de colirios.
Administrar mega-dosis de vitamina A: 100.000 UI en niños de 6 a 12 meses y 200.000 UI en niños mayores de un año -en dos dosis, con intervalo de 24 a 48 horas- para disminuir el riesgo de complicación con neumonía.
Los pacientes con inmunodeficiencia celular (leucemia, desnutrición grave, VIH), menores de cinco años deben ser internados por el mayor riesgo de complicaciones.
Se debe vacunar a los contactos susceptibles en las 72 horas pos exposición, el aislamiento en la comunidad no es útil debido a que la transmisión inicia en el periodo prodrómico.
Rubéola
Provocado por un Virus RNA de la familia Togaviridae, género Rubivirus. Es una enfermedad de evolución benigna, el contagio se da por contacto directo, inhalación de aerosoles y vertical, es más frecuente al final del invierno y en niños escolares.
En las mujeres embarazadas existe el riesgo de afectación al producto provocando abortos o el Síndrome de Rubéola Congénita (defectos de audición, defectos oculares y cardíacos) y otros trastornos permanentes como autismo, diabetes mellitus y disfunción tiroidea.
Presenta un periodo de incubación de 14 a 21 días, generalmente sin pródromos en niños y un periodo de contagio 10 días antes y 7 días después de iniciado el exantema.
Los adolescentes y adultos pueden presentar por uno o dos días, malestar general, fiebre leve, dolor de garganta y leve coriza.
El exantema se caracteriza por máculas y pápulas róseas que se expanden rápidamente en el cuello, tronco, miembros superiores e inferiores en menos de 24 horas. Una característica en esta erupción, es la coalescencia de las lesiones en el tórax, adquiriendo un aspecto semejante a la escarlatina. Sin embargo, no existe este evento en las extremidades. La duración del exantema es generalmente de 3 días, no pruriginosa.
En casi todos los casos y parece ser un signo característico, existe adenomegalia generalizada, predominante en ganglios occipitales, retro auriculares y cervico sub occipitales que pueden preceder hasta por siete días al exantema y persistir por 2 a 3 semanas. Existe moderada hepatomegalia en aproximadamente 50% de los casos al inicio de la enfermedad.
La rubéola en general es de evolución benigna, las complicaciones se presentan más en adultos y pueden provocar purpura trombocitopénica, encefalitis y artritis. En mujeres embarazadas no inmunizadas puede provocar el síndrome de la rubeola congénita hasta en un 80% de los casos si la infección se adquiere en las primeras ocho semanas de embarazo (cuadro # 2).

Al ser la rubéola una enfermedad de manifestación inespecífica y muchas veces asintomática, para confirmar la infección se titulan anticuerpos que pueden ser identificados por diferentes técnicas como ELISA, fijación de complemento o hemaglutinación. El hallazgo de Ig M anti-rubéola permite el diagnóstico seguro y se puede realizar a partir de las 72 horas de iniciado el proceso.
No requiere ningún tratamiento.
Varicela
La varicela es provocada por el Virus Varicela Zoster (VVZ) que es un DNA Virus proveniente de la familia Alpha Herpes Virus. La reactivación en el organismo del VVZ provoca el Herpes Zoster que aparece después de la infección primaria.
El VVZ tiene distribución global, la varicela es su manifestación primaria, es altamente contagiosa, es una enfermedad universal y llega a provocar la enfermedad al 96% de las personas susceptibles, es más frecuente en niños menores de 10 años y en lugares con clima tropical o subtropical. Sus manifestaciones clínicas son más graves en adultos e inmunocomprometidos. En ambientes hospitalarios o hacinados los brotes de contagio generalmente son por diseminación por vía aérea.
La transmisión del virus de la varicela-zóster se produce por el contacto de las mucosas de la persona susceptible con el líquido de las vesículas del paciente infectado y por la propagación de las cotícelas respiratorias expelidas por el paciente infectado, el contacto con objetos contaminados con el líquido de las vesículas también es una vía de contagio. El virus se elimina a través de las secreciones respiratorias y lesiones cutáneas y su puerta de entrada es la mucosa de las vías respiratorias altas y la conjuntiva.
Después de la replicación en la puerta de entrada, el VVZ se propaga por la sangre hacia piel y mucosas y en casos más severos, se disemina a otros órganos. Histopatológicamente, existe degeneración celular, acumulo de líquido en su interior, a medida que la lesión progresa el líquido de la vesícula se torna turbio por la invasión de leucocitos polimorfo nucleares con posterior reabsorción del líquido y formación de costra.
Presenta un periodo de incubación de 10 a 21 días, posteriormente un periodo prodrómico de 24 a 48 horas de duración, con fiebre menor a 39°C, discreto malestar, cefalea y dolor abdominal.
El exantema puede ser la primera manifestación de la enfermedad, se caracteriza por ser de rápida evolución, distribución céfalo caudal, inicialmente es maculo papular, pruriginoso, las lesiones están rodeadas por un halo eritematoso que luego evolucionan a vesículas como "gotas de agua", posteriormente se umbilican, el contenido se vuelve turbio y se convierten en pústulas que posteriormente forman costras. Una de las más importantes características del exantema de la varicela es el polimorfismo de las lesiones (lesiones en todos los estadios de evolución que coexisten simultáneamente). El exantema con aparición de nuevas lesiones y la fiebre pueden durar hasta 7 días. La severidad de la enfermedad es mayor en personas mayores, en inmunodeprimidos, en los que reciben corticoides a altas dosis y en pacientes con VIH.
El diagnóstico es clínico con el reconocimiento de las lesiones de la varicela. La confirmación se puede realizar a través de la inmunofluorescencia, microscopía electrónica o la prueba de Tzanck que consiste en observar al microscopio las células gigantes multinucleadas y los cuerpos de inclusión intranucleares.
El impétigo, infecciones por enterovirus (síndrome pie mano boca y herpangina) y por el herpes simple, se deben considerar en el diagnóstico diferencial. El enterovirus, generalmente se localiza en mucosa oral, pies y manos y no forma costras.
El tratamiento es sintomático y de sostén, se recomienda de acuerdo al caso:
Antitérmicos: paracetamol 10 a 15 mg/Kg/dosis cada 6 horas o ibuprofeno 10 mg/Kg/dosis cada 6 o cada 8 horas.
Pacientes inmunocomprometidos requieren aciclovir 20 a 30 mg/Kg/día cada 8 horas por 7 a 10 días, vía parenteral.
Los niños deber ser alejados del ambiente escolar hasta que las lesiones se encuentren en estadío de costra, ya que el periodo de contagio termina en esta etapa.
La complicación más frecuente es la infección bacteriana de las lesiones, generalmente secundaria al rascado, los gérmenes más frecuentes son el Estafilococo aureus y Estreptococo pyogenes. En pacientes inmunodeprimidos y adultos la encefalitis, la neumonitis son las más importantes, estos también tienen mayor riesgo de desarrollar varicela hemorrágica con daño multiorgánico, con alta tasa de mortalidad.
Durante el embarazo si se presenta hasta la semana 20 en productos de madres que no han cursado con la enfermedad, puede provocar el síndrome de la varicela congénita que también está relacionado con parto prematuro y varicela neonatal, si la madre presentó varicela en las últimas semanas de embarazo. Las manifestaciones más frecuentes de infección adquirida al inicio del embarazo son microcefalia, cataratas, coriorretinitis, hipoplasia de miembros, lesiones dérmicas cicatrizales, hipoplasia cerebelar y atrofia cortical. La varicela neonatal diseminada puede estar asociada a neumonía, ictericia, lesiones en la piel e ictericia, en este caso el neonato debe recibir gammaglobulina específica 1ml/kg/día y aciclovir ambos por vía parenteral.
Exantema súbito
El exantema súbito también conocido como: sexta enfermedad, roséola infanta o fiebre de los tres días. Se presenta en niños entre 3 meses y 3 años de edad, generalmente en primavera y otoño, tiene evolución benigna y no produce inmunidad permanente. Se transmite por contacto directo con pacientes que excretan virus por la vía respiratoria y es causado por el virus del herpes humano 6 de la familia de los Herpesviridae (HHV-6) y desde 1993 también se considera como agente etiológica al herpes virus 7.
Se transmite por secreciones respiratorias y el periodo de contagio es una semana antes y durante el periodo febril de la enfermedad.
El periodo de incubación es de 10 a 15 días, el cuadro se manifiesta de forma aguda con fiebre alta que puede ser mayor a 39°C, durante 3 a 4 días de evolución, algunas veces asociado a convulsiones febriles.
Llama la atención el buen estado general a pesar de la fiebre. Al remitir la fiebre aparece un exantema maculo papular tenue, de color rosado inicialmente en cuello, tórax y región retro auricular, con extensión posterior al abdomen y menos frecuentemente a los muslos, no se evidencian lesiones en la cara, duración no superior a 48 horas.
Puede estar asociado a microadenomegalias cervicales, no dolorosas y también puede presentar enantema con pápulas eritematosas en el paladar blando y úvula (Manchas de Nagayama).
Durante el periodo de fiebre el diagnóstico es difícil, pero debe considerarse en todo lactante mayor de 6 meses con fiebre y buen estado general.
El manejo es conservador, con uso de antitérmicos como paracetamol.
Eritema infeccioso
Infección eritematosa también conocida como: quinta enfermedad y megaloeritema. Es causada por el Parvovirus humano B19 (PVB19), Virus ADN perteneciente a la familia de los Parvovirus, más frecuente en niños de 6 a 19 años y en ancianos, el contagio se da a través de la inhalación de aerosoles, transfusión sanguínea y vertical (congénita).
La patogénesis no es bien conocida, en anatomía patológica las lesiones se restringen a la piel, con edema de la dermis y epidermis e infiltrado linfocitario.
La infección presenta una Viremia a los cinco días de la exposición momento en el cual la enfermedad es contagiosa y una semana después se inician las manifestaciones clínicas y ya se encuentran titulaciones elevadas de Ig M específica contra el virus. Una vez expuestos la inmunidad es permanente en los pacientes inmunocompetentes.
Se estima que el 40 a 60% de la población adulta tiene evidencia de exposición anterior y probablemente antes de los 10 años, muchas veces puede ser confundida con otros exantemas virales como la rubéola y el sarampión, en el 30% de los casos la enfermedad es asintomática.
Personas con inmunodeficiencias, anemia hemolítica, mujeres embarazadas tienen mayor riesgo de complicaciones graves. En adultos y sobre todo en mujeres puede estar asociado a artralgias y artritis, en mujeres embarazadas puede provocar hidrops fetalis (3%) y aborto (9%) si son infectadas en las semanas 9 a 20 de embarazo.
El periodo de incubación es de 5 a 14 días. La primera manifestación es el exantema, a veces precedido de 2 o 3 días de fiebre leve (en el 30% de los casos), cefalea, malestar general, náuseas y vómitos.
El exantema comienza en la cara, como pequeñas pápulas que en pocas horas confluyen dando un aspecto homogéneo de aspecto rojo brillante; compromete principalmente la región malar, sin llegar a la nariz, quijada y párpados (exantema en alas de mariposa - signo de la bofetada). Luego compromete miembros en áreas extensoras y dos a tres días después en regiones flexoras así como tronco y región glútea. Posteriormente el exantema tiende a palidecer dando un aspecto de red bastante característico. Las palmas de las manos, plantas de los pies y abdomen, generalmente no están comprometidas. Este periodo puede durar semanas, pudiendo existir exacerbación por irritantes como el calor y sol.
El diagnóstico es clínico, en función de lo mencionado. En caso de requerir confirmación de la enfermedad se debe solicitar serología y PCR para parvovirus B19. En inmunodeprimidos se debe solicitar Ig M específica que puede estar elevada durante 2 a tres meses después de una infección aguda.
No existe tratamiento para esta patología, se recomienda evitar la exposición al sol, calor, frío debido a que puede acentuar el exantema o provocar su recidiva.
Mononucleosis infecciosa
Enfermedad más conocida como síndrome de mononucleosis, con signos y síntomas característicos, causada principalmente por el virus Epstein Barr (HHV4) y también por otros agentes como el Citomegalovirus (HHV5), Herpes hominis 6 y 7, Toxoplasma gondii, Mycoplasma pneumoniae y el VIH.
La transmisión depende del tipo de virus, en el caso del Ebstein Barr (EBV) que es el virus más frecuente, la transmisión se da por contacto directo de la saliva con replicación celular en la orofaringe y que posteriormente infecta los linfocitos B donde quedan almacenados y en casos de stress o inmunodepresión son reactivados y provocan la enfermedad.
Tiene un periodo de incubación de 4 a 6 semanas y posteriormente se presenta con la clásica triada de fiebre, faringitis y linfadenopatia. Las manifestaciones cutáneas se presentan entre el 3 y 5% de los casos y es más frecuente en niños, puede presentar un exantema que se caracteriza por presentar pápulas de coloración eritematosa o cobriza, que se fusionan y también pueden ser petequiales o polimorfos del tipo sarampionoide, en ocasiones purpúricas o escarlatiniforme, se localizan en tronco y extremidades superiores, en los lactantes con frecuencia se manifiestan en el área del pañal. En el 80 a 100% de los casos se desencadena cuando se indica antibióticos principalmente amoxicilina o ampicilina.
A esta erupción se asocia edema e inflamación de extremidades con eritema palmo plantar indurado que 2 a 3 semanas después presenta una descamación en guante de los pulpejos de las manos y los pies.
El tratamiento es sintomático, el exantema remite espontáneamente, el virus se elimina después de cuatro semanas. Cuando el exantema se desencadena por antibiótico se puede utilizar antihistamínicos orales.
Referencias
1. American Academy of Pediatrics. In: Pickering LK, ed. Red Book: Report Committee of Infectious Disease, 27th ed. Elk Grove Jilape III; 2009. [ Links ]
2. Bravo Fy Salim M. Exantemas virales poco frecuentes. Folia Dermatol. 2007 ene./abr. 2007:33(1):45-48. ISSN 1029-1733.
3. Del Río-Almendárez, D, Rivera-Silva G, López-Lizárraga M., Moreno G. Varicela e infección por estreptococo beta hemolítico del grupo A. Importancia de un diagnóstico oportuno. Acta Pediatr Mex 2012;33(1):32-37. [ Links ]
4. Diagnóstico diferencial de los Exantemas Infecciosos en la Infancia. México. Secretaría de salud, 2011. [ Links ]
5. Kaune V. Enfermedades Exantemáticas virales. Texto de la Cátedra de Pediatría. Facultad de Medicina, UMSA. 6ta. edición. La Paz: Elite Impresiones. 2013 p.223-8.
6. Peñaranda R.M. Enfermedades exantemáticas. Texto de la Cátedra de Pediatría. Facultad de Medicina, UMSA. 4ta. edición. La Paz: Elite Impresiones. 2010.p.245-55. [ Links ]
7. Picone A. ¿Qué hay de nuevo en exantemas virales? Dermatología argentina 2009;8:13-6. [ Links ]
8. Ruiz J, González I. Exantemas en la infancia. Form Act Pediat Prim 2009;2:183-90. [ Links ]
9. Sandoval O.TORCH y otras infecciones adquiridas in útero. Texto de la Cátedra de Pediatría. Facultad de Medicina, UMSA. 6ta. edición. La Paz: Elite Impresiones. 2013 p. 102-8. [ Links ]
10. Sanz de Miguel, M. Enfermedades exantemáticas en la consulta de Atención Primaria. Rev Pediatr Aten Primaria [online]. 2009, vol. 11-17 p.42. Disponible en: <http://scielo.isciii.es/scielo.php>














