Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Sociedad Boliviana de Pediatría
versión On-line ISSN 1024-0675
Rev. bol. ped. v.47 n.1 La Paz ene. 2008
EDUCACION MEDICA CONTINUA
Recién nacido hijo de madre diabética
Infant of a diabetic mother
Dr. Nelson Nery Patiño Cossio*
* Pediatra Neonatólogo. Unidad de Neonatología. Hospital del Niño “Dr. Ovidio Aliaga Uría”. npc_pato@yahoo.es
Definición
El término “hijo de madre diabética” se refiere al feto o recién nacido hijo de una madre que padece diabetes mellitus ó diabetes inducida por el embarazo.
Incidencia
La diabetes mellitus es la enfermedad que con mayor frecuencia complica el embarazo y se presenta aproximadamente en el 4% de las gestaciones1. El 3 a 10% de los embarazos se complica con un control de glucemia anormal; de estos el 80% son causados por la diabetes mellitus o la diabetes gestacional2. La diabetes tipo I o insulinodependiente tiene una incidencia de 0.10 a 0.5% de todos los embarazos y el 3 a 12% de las embarazadas en general presentan diabetes gestacional1,3- 4.
La macrosomía, como principal complicación en el recién nacido, se presenta en el 2 al 33% de los embarazos en la población diabética; en el 15 al 30% de estos niños existe distocia de hombros con lesión del plexo braquial y de estos en el 0.24 al 1.8% quedan con lesión permanente1. La incidencia de malformaciones congénitas es el doble o triple, comparados con la población no diabética y generalmente ocurre antes de las 7 semanas de gestación1.
Clasificación
Cuando estamos frente a una mujer gestante y que al mismo tiempo se sospecha que está enferma con diabetes mellitus pregestacional o gestacional, es importante establecer el tipo de diabetes, para ello se emplean dos tipos de clasificaciones:
- Clasificación de White, de uso común en muchos centros de alto riesgo, nos permite valorar la edad de inicio, la duración del trastorno y las complicaciones. Es utilizada principalmente para comparar grupos de recién nacidos. Algunas desventajas que presenta esta clasificación son: inconsistencia del grupo A, es muy prolija y no toma en cuenta el grado de control metabólico3-4 .
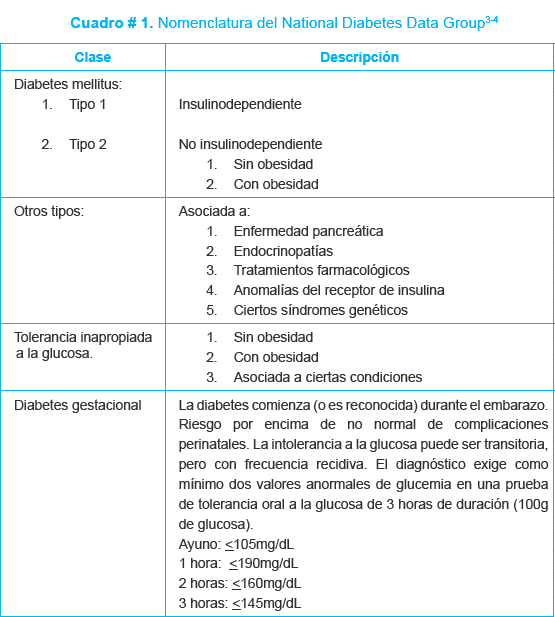
- Clasificación del National Diabetes Data Group, se basa en la fisiopatología de la hiperglucemia y tiene la ventaja de ser más sencilla para caracterizar los embarazos diabéticos3- 5, (cuadro # 1).
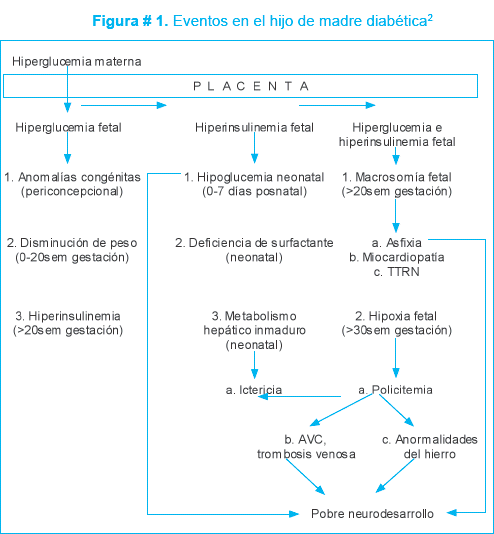
La importancia de la diabetes mellitus materna no controlada, radica en las secuelas que se presentan en el feto y en el niño después del nacimiento. Debe entenderse que las repercusiones en el feto no son endocrinas nada más, sino más bien metabólicas por acción de la hiperglucemia en el primer trimestre y luego por la hiperinsulinemia en el resto del embarazo4.
En la figura # 1, se resalta la importancia de la detección temprana de la enfermedad materna, la falta de control de la misma puede generar trastornos importantes en el primer trimestre, puesto que la hiperglucemia materna no controlada origina hiperglucemia fetal incrementando el riesgo de malformaciones congénitas y bajo peso para la edad gestacional2.
Después de las 20 semanas de gestación, las secuelas que se presentan se deben sobre todo a un estado de hiperinsulinemia fetal que puede generar macrosomía, hipoxia, asfixia, y después del nacimiento síndrome de dificultad respiratoria, ictericia y policitemia; generando de esta forma, un riesgo importante para desarrollar secuelas neurológicas3- 4.
Factores de riesgo
Los factores de riesgo para diabetes gestacional se detallan en el cuadro # 2.
Manifestaciones clínicasEl cuadro clínico puede presentarse al nacimiento, donde el recién nacido puede ser grande para la edad gestacional, o en algunos casos, pequeño para la edad gestacional. Cuando el recién nacido es macrosómico, existe el riesgo de trauma obstétrico con distocia de hombros1, 3.
Después del nacimiento, el riesgo principal es la hipoglucemia en las primeras horas de vida y otros trastornos del metabolismo como son hipocalcemia e hipomagnesemia. Lo cual, clínicamente se traduce por somnolencia, mala alimentación, apnea o agitación en las primeras 6 – 12 horas de vida, también pueden presentarse convulsiones; la agitación presente después de las 24 horas de vida, generalmente se debe a hipomagnesemia3.
Si el niño es prematuro, se evidenciará un cuadro de dificultad respiratoria por la inmadurez pulmonar; si hay problemas cardiacos puede desarrollar insuficiencia cardiaca; y, finalmente, existe el gran riesgo de que el recién nacido presente malformaciones congénitas que pueden ser evidenciadas en el examen físico3.
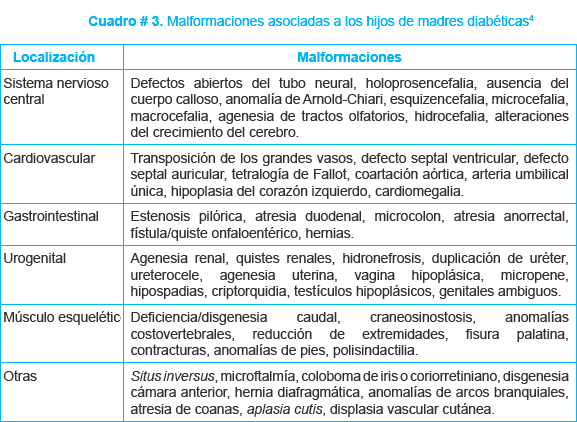
Está plenamente establecido que el hijo de madre diabética presenta una mayor incidencia de malformaciones congénitas4. Ver cuadro # 3.
Diagnóstico
El antecedente de que el feto o el recién nacido es hijo de madre diabética, obliga a tomar todas las precauciones necesarias durante la gestación, en el momento del parto y después del nacimiento. Al esquema detallado en el cuadro # 4, se le pueden agregar otros estudios complementarios si existe la sospecha de problemas cardiacos, respiratorios o esqueléticos; también es útil el electrocardiograma y un ecocardiograma cuando se sospecha de una miocardiopatía hipertrófica o una malformación cardiaca3.
Diagnóstico diferencial
En el diagnóstico diferencial deben incluirse todas las patologías que puedan causar deterioro metabólico, alteraciones cardiorrespiratorias y malformaciones congénitas.
Tratamiento
1. Control prenatal: detección y manejo de mujeres gestantes con diabetes. Una mujer diabética tiene un 95% de probabilidades de dar a luz a un niño sano si realiza un control prenatal apropiado7-8. Se debe realizar lo siguiente:
- Determinar el tipo de diabetes mellitus (pregestacional o gestacional) en la embarazada.
- Las indicaciones para realizar una prueba de tolerancia de glucosa en el primer trimestre son las siguientes5-6:
- Edad materna > 25 años
- Recién nacido previo > 4kg
- Muerte fetal previa inexplicada
- Diabetes gestacional en un embarazo previo
- Antecedentes familiares inmediatos de diabetes del adulto o gestacional
- Obesidad: peso > 90kg
- Glucemia en ayunas > 140mg/dL (7.8mM) o glucemia en muestra al azar > 200mg/dL (11.1mM)
- Toda embarazada en la cual se detecte diabetes mellitus, debe ser internada para (4):
- Controlar su alimentación y determinar el número de calorías que debe recibir al día
- Iniciar o regular la administración de insulina
2. Nacimiento: es de suma importancia, planificar el momento oportuno del parto, especialmente cuando no se puede controlar la diabetes en la gestante4 y para ello se debe tomar en cuenta lo siguiente:
- Determinar la madurez fetal
- No administrar corticoides para la maduración pulmonar, por los efectos negativos sobre el metabolismo hidrocarbonado
- Indicar cesárea en el momento oportuno
- Considerar un recién nacido de alto riesgo
3. Cuidados neonatales: el manejo de estos pacientes debe tener cierta secuencia, en conformidad con los hallazgos encontrados en el recién nacido:
- Evaluación inicial. Se debe estar preparados para una reanimación neonatal, después del nacimiento debe realizarse glucemia y hematocrito y deben buscarse las alteraciones clínicas ya descritas.
- Evaluación permanente. La finalidad es detectar precozmente las complicaciones secundarias.
- Alimentación oral. Iniciarla precozmente, a las 2-4 horas de vida. En un porcentaje variable de niños puede existir dificultad para la alimentación, en este caso debe asegurarse la misma por sonda orogástrica o la administración de glucosa por vía endovenosa.
- Manejo metabólico:
- Hipoglucemia (< 40mg/dL) sintomática: Infusión endovenosa (IV) en bolo de dextrosa 10%, 2mL; seguida de infusión continua de dextrosa a 6 a 8 mcg/kg/minuto4, 9-12, 15.
- Hipocalcemia (< 7mg/dL) sintomática: Infusión IV de gluconato de calcio 10%, 1 a 2mL/kg en 5 a 10 minutos. Monitorizar la frecuencia cardiaca. Dosis de mantenimiento, IV u oral 2 a 8mL/kg/día4,9,15.
- Hipomagnesemia sintomática: se sospecha cuando no se puede corregir la hipocalcemia. Infusión IV o intramuscular (IM), de tiosulfato de magnesio 50% (4mEq/mL de magnesio), 0.1 a 0.2mL/kg, repetir cada 6 a 12 horas.
Monitorizar la frecuencia cardiaca4,9. Otra alternativa es el sulfato de magnesio, IV ó IM, 25- 50mg/kg, cada 6 a 8 horas10,15.
- Problemas asociados. Si existe asfi xia, enfermedad por membrana hialina o miocardiopatía; el manejo requiere de una Unidad de Cuidados Intensivos Neonatales. Esta descrita la presencia de una estenosis subaórtica hipertrófica transitoria por hipertrofia del tabique interventricular, los síntomas se resuelven a las 2 semanas de vida solo con medidas de mantenimiento y la hipertrofia del tabique remite hasta los 4 meses de vida; están contraindicados los inotrópicos, salvo que exista disfunción miocárdica evidenciada por ecocardiografía, el más útil es el propanolol7.
- Problemas varios. Tanto la hiperbilirrubinemia, como la policitemia o una trombosis venosa central, deben ser manejadas en forma oportuna. Puede ser necesario realizar un recambio sanguíneo parcial si el hematocrito es > 65%4,13-15. Evitar el trauma obstétrico secundario a macrosomía.
- Valoración genética. La presencia de malformaciones congénitas requiere una valoración integral y especializada, es fundamental la consejería y considerar el riesgo de que el recién nacido desarrolle diabetes mellitus en el futuro7.
Complicaciones
Las principales complicaciones que presentan los hijos de madres diabéticas después del nacimiento, se las describe en el cuadro # 5.
PronósticoLos hijos de madres diabéticas pueden presentar secuelas neurológicas y tienen la mayor probabilidad de desarrollar obesidad en el futuro. El riesgo de que estos niños desarrollen diabetes mellitas en el futuro, es 10 veces mayor que la población en general3, 4.
Referencias
1. Landy HJ. Impacto de las enfermedades maternas sobre el recién nacido. En: Avery GB, Fletcher MA, MacDonald MG, eds. Neonatología. Fisiopatología y manejo del recién nacido. 5ª ed. Buenos Aires: Panamericana; 2001. p.190-1.
2. Nold JL, Georgieff MK. Infants of diabetic mothers. Pediatr Clin N Am 2004;51:619-37. [ Links ]
3. Gomella TL, Cunningham MD, Eyal FG, Zenk KE, eds. Neonatología. Manejo básico, procedimientos, problemas en la guardia, enfermedades y fármacos. 4ª ed. Buenos Aires: Panamericana; 2002.p.467-73.
4. Delgado A. Recién nacido de madre diabética. En: Pombo M, Audí L, Bergadá C, Bueno M, Calzada R, Diéguez C, Ed. Tratado de endocrinología pediátrica. 3ª Ed. Madrid: McGraw Hill – Interamericana; 2002.p.1200-9.
5. Moore TR. Enfermedades endocrinas durante el embarazo. En: Taeusch HW, Ballard RA, eds. Tratado de Neonatología de Avery. 7ª ed. Madrid: Harcourt; 2000. p.65-74.
6. Maresh M. Screening for gestational diabetes mellitus. Seminars in Fetal & Neonatal Medicine 2005;10:317-23. [ Links ]
7. Cloherty JP. Diabetes mellitus. En: Cloherty JP, Stark AR, eds. Manual de cuidados neonatales. 3ª ed. Barcelona: Masson; 2002. p.13-24.
8. Hawthorne G. Preconception care in diabetes. Seminars in Fetal & Neonatal Medicine 2005;10:325-32. [ Links ]
9. Goetzman BW, Wennberg RP, eds. Manual de cuidados intensivos neonatales. 3ª ed. Madrid: Harcourt; 2000.p.224-30.
10. Kliegman RM. Problemas de la adaptación metabólica: glucosa, calcio y magnesio. En: Klaus MH, Fanaroff AA, eds. Cuidados del recién nacido de alto riesgo. 5ª ed. México: McGraw Hill – Interamericana; 2003. p.333-45.
11. Sperling MA, Menon RK. Differential diagnosis and management of neonatal hypoglycemia. Pediatr Clin N Am 2004;51:703-23. [ Links ]
12. Deshpande S, Ward M. The investigation and management of neonatal hypoglycaemia. Seminars in Fetal & Neonatal Medicine 2005;10:351-61. [ Links ]
13. Pappas A, Delaney-Black V. Differential diagnosis and management of polycythemia. Pediatr Clin N Am 2004;51:1063-86. [ Links ]
14. Dulon A. Diabetes y embarazo. En: Mazzi E, Sandoval O, eds. Perinatología. 2ª ed. La Paz: Elite Impresiones; 2002. p.88-91.
15. M Pantoja, E Mazzi. Hijo de madre diabética. Rev Soc Bol Ped 2001;40:48-9.