Destacados
En la actualidad se considera, que cada año, por encima de un millón de mujeres pasan por la menopausia.
Un gran número de mujeres, en menopausia, padecen molesta sintomatología (bochornos/sofocos, sudoración nocturna, labilidad emocional, trastornos del sueño y disfunciones sexuales.
La terapia hormonal de la menopáusica, resuelve de forma eficaz y segura, la mayoría de la sintomatología vasomotora moderada a severa.
La terapia hormonal debe adaptarse a cada paciente según la edad, tiempo en menopausia, características físicas, tipo y duración de la terapia.
Definición
La menopausia se define retrospectivamente, como el final de las menstruaciones espontáneas por doce meses; debido a la deprivación de la función ovárica, sin ninguna otra causa patológica o fisiológica1.
En algunas mujeres la menopausia puede presentarse antes de los 45 años: después de los 40 años, se describe como menopausia temprana; antes de los 40 años (menopausia precoz o prematura, y hablamos de Insuficiencia Ovárica Prematura - IOP)2,3. Suele suceder de manera natural o secundaria (quimioterapia, radioterapia o intervenciones quirúrgicas: ooforectomía bilateral)2.
Epidemiologia
En todas las latitudes, el promedio de la menopausia se describe hacia los 45 a 55 años4; aunque la media, en población de seis continentes, fue de 48,8 años (IC95 %: 48,3 - 49,2)5. En Europa oscila entre 50,1 y 52,8 años, América del Norte entre 50,5 y 51,4 años, América Latina entre 43,8 y 53 años y Asia entre 42,1 y 49,5 años6; siendo compatibles con la edad promedio (48,1 ± 5,39 a 49,6 ± 4,5 años) de las mujeres colombianas7-9.
La edad de la menopausia se encuentra fielmente influenciada por factores múltiples: etnia, tabaquismo, nivel de ejercicio, dieta, entorno socioeconómico, índice de masa corporal (IMC), creencias culturales, problemas de salud médicos y ginecológicos concurrentes 10-12.
Manifestaciones clínicas / Síntomas menopáusicos
Se ha detectado una considerable variación entre las mujeres, tanto en la gravedad como en la permanencia de la sintomatología menopaúsica13.
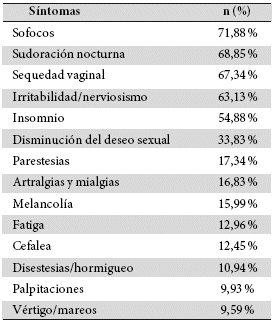
La menopausia se asocia con diversos síntomas, los que pueden interactuar para producir morbilidad7. La sintomatología vasomotora (sofocos, bochornos y sudoración nocturna) suelen ser los más destacados; sin embargo, la sequedad vaginal/ dispareunia, las dificultades para dormir y los cambios de humor empeoran a medida que las mujeres avanzan en edad 7,14,15. En la Tabla 1 se detallan los síntomas menopáusicos.
Los síntomas vasomotores, son la afectación más problemática en la etapa de la menopausia; convirtiéndose en la sintomatología, por la que las mujeres buscan tratamiento con mayor frecuencia7,15. Hasta el 80 % de las mujeres los experimentan 16,17; y son reportados como "intolerables" por 1 de cada 10 mujeres7,18.
La persistencia promedio de la sintomatología vasomotora se calcula en 7,4 años19. Siendo la duración media de los sofocos moderados/severos de 4,6 (± 2,9); mientras que un tercio de las mujeres a los 10 años o más, después de la menopausia continuaron experimentando sofocos moderados/severos20. En consecuencia, suponen una carga significativa para la salud física y psicosocial, lo que los convierte en un problema importante para el que las mujeres buscan insistentemente tratamiento médico7,20,21.
Diagnóstico de la menopausia
El síndrome menopaúsico se diagnóstica de forma clínica, centrados en la historia clínica y cimentado en las alteraciones de la menstruación, sintomatología vasomotora, trastornos psicológicos (cambios del estado de ánimo, ansiedad, depresión, alteraciones del patrón de sueño, etc.) y manifestaciones genitourinarias3,11,14,22.
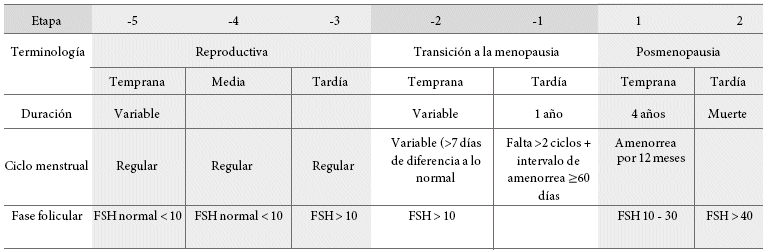
La clasificación STRAW (Staging for Reproductive Ageing Workshop) resulta de relevante utilidad para caracterizar el diagnóstico (Figura 1), y permite evaluar el envejecimiento reproductivo en contextos clínicos; ya que agrupa los ciclos menstruales, síntomas, niveles de la hormona foliculoestimulante (FSH, del inglés: Follicle-Stimulating Hormone), hormona luteinizante (LH, del inglés: Luteinizing Hormone), hormona antimulleriana, inhibina B y recuento folicular, los que cambian en relación con la etapa en la que se encuentre cada mujer: reproductiva, transición a la menopausia y posmenopausia23,24.
Durante la etapa de transición menopaúsica, se observan cambios hormonales. Los más importantes de ellos son el aumento del nivel de la FSH, así como disminución de los estrógenos y andrógenos25. Una FSH ≥ 40 UI/L o dos desviaciones estándar por encima del nivel medio es consistente con el diagnostico de menopausia26.
Los niveles séricos de la hormona antimülleriana son significativamente menores o se encuentra ausente en presencia de insuficiencia ovárica27. Con la edad sus niveles séricos se reducen, pronosticando, con adecuada exactitud, la época de manifestarse la menopausia; siendo niveles «sospechosos» un valor menor a 0,8 ng/mL, los cuales sugieren disminución de la reserva ovárica28-30.
La LH aumenta de forma, pero de forma ascendente, y conforme se instaura la amenorrea, esta permanecerá crónicamente elevadas (unas 3 - 5 veces en LH); sin embargo, no tiene mayor peso frente a los síntomas clínicos o al aumento en la FSH y disminuciones en el estradiol, los cuales son los principales cambios endocrinos asociados con la menopausia31-33.
El cambio más obvio, en las mujeres en menopausia, es el descenso de la actividad ovárica, esto resulta en fluctuaciones hasta la completa disminución del estrógeno; así la concentración de estradiol cae por debajo de 50 pg/ml34.
La inhibina B del ciclo temprano (ovulatorio y anovulatorio) disminuye de manera constante en las etapas STRAW (p <0,01)33.
A pesar de los importantes aportes de los estudios hormonales, en el presente actual, es inexistente algún estudio de laboratorio inequívoco, capaz de diagnosticar la menopausia21; no obstante, la medición de la FSH y/o la hormona antimulleriana, resultan de ayuda para diagnosticar la menopausia o la transición a la menopausia (FSH >25 UI/L) en caso de incertidumbre diagnóstica o en mujeres sometidas a histerectomía32-34.
Terapia Hormonal de la Menopausia (THM)
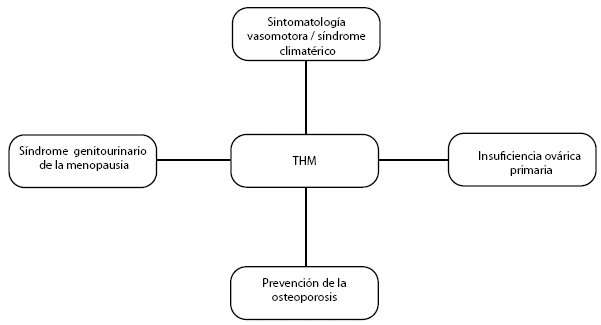
A medida que la longevidad se expande, las mujeres transitan V de su existencia en la menopausia y más allá7. La gran mayoría sufre de sintomatología negativa, lo cual perjudica su calidad de vida7,8. Es convincente, pero enigmático, el hallazgo de que las mujeres con síntomas vasomotores molestos y prolongados en comparación con sus pares de la misma edad, a menudo tienen los peores marcadores preclínicos subyacentes de enfermedad cardiovascular (ECV)35. Por otra parte, los síntomas vulvovaginales y urinarios locales, ahora denominados síndrome genitourinario de la menopausia (SGUM)8, afectan negativamente la calidad de vida. Ante este panorama, la estrogenoterapia sigue siendo la terapia más efectiva, tanto para la sintomatología vasomotora como para el SGUM, prevención de la osteoporosis y de enfermedades crónicas en mujeres que experimentan menopausia prematura35,36.
La THM disminuye la constancia de la sintomatología vasomotora en aproximadamente un 75 %. Los estrógenos orales y transdérmicos tienen una eficacia similar. El estrógeno vaginal, en dosis bajas, se acopla a una mejoría subjetiva, de la severidad de la sintomatología del SGUM, en aproximadamente un 60 % a 80 %37.
La totalidad de la evidencia, indica que los efectos de la THM, están determinados por el momento de inicio, ya sea según la edad y/o el tiempo cumplido desde la menopausia, la salud subyacente del tejido objetivo y la duración de la terapia. Iniciándola en las menores de 60 años y/o cerca de la menopausia. La THM reduce significativamente la mortalidad asociada a todas las causas y a las enfermedades cardiovasculares (ECV). La magnitud y el tipo de riesgos asociados a la THM, incluidos el cáncer de mama, el accidente cerebrovascular y el tromboembolismo venoso, son raros (<10 eventos/10,000 mujeres), no exclusivos de la THM y comparables con otros medicamentos38.
Las prácticas para recetar la THM han evolucionado en las últimas dos décadas, luego de las conclusiones del ensayo clínico Women's Health Initiative (WHI) en el año 200239, encaminadas por el fluctuante entendimiento de los riesgos y beneficios de la terapia hormonal40. El análisis posterior de los resultados del WHI, incluido el seguimiento acumulativo de 20 años, ha dejado claro que los riesgos de la THM son bajos para las mujeres sanas que la iniciaron siendo menores de 60 años o dentro de los diez años posteriores a la menopausia41-43. En las mujeres que experimentan síntomas vasomotores molestos, los beneficios superan los riesgos44.
Indicaciones
En la figura 2 se aprecia las indicaciones. Si bien la THM continúa liderando, como la terapia más eficaz para la sintomatología vasomotora y el tratamiento del síndrome genitourinario de la menopausia, también se ha revelado que protege la pérdida ósea (osteoporosis) y las fracturas45,46. Adicionalmente se pueden incluir ciertos beneficios como: mejora en los trastornos del sueño, cambios de humor, disfunciones sexuales y, en general, de la calidad de vida47,48.
La terapia se debe individualizar en cada mujer, usando la máxima evidencia disponible para incrementar los beneficios y disminuir los riesgos, con reevaluación constante del balance beneficio - riesgo45; ya que el perfil de beneficio y riesgo de la THM, varía según el momento de su inicio, tipo de estrógeno o progestágeno utilizado, así como de la vía de administración y dosificación49.
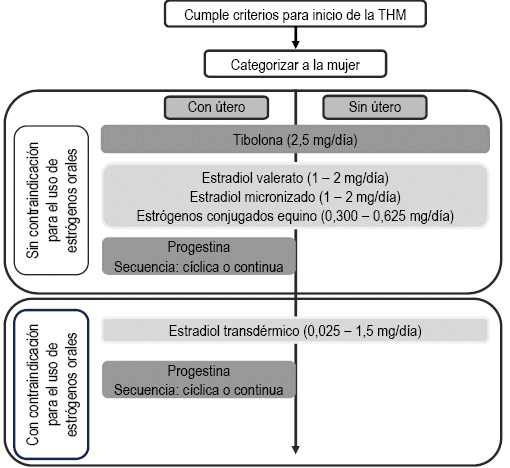
La THM se puede administrar con solo estrógenos (estradiol [E2], estrógeno conjugado [CEE] y etinilestradiol [EE]) en mujeres sin útero y la combinación de estrógenos más progestágenos (progesterona [natural] o progestágeno [sintético]) en mujeres con útero, a fin de prevenir de forma efectiva la hiperplasia y el carcinoma endometrial, ya que el estrógeno sin oposición incrementa el espesor del revestimiento uterino y aumenta el riesgo de cáncer de endometrio50-52. Existen tres formas frecuentes de usar la THM: a) estrógeno solo, combinada continua (estrógeno y progestágeno diario) y combinada cíclica (estrógeno y progestágeno del 12 - 14 al día 28 del ciclo) (figura 3).
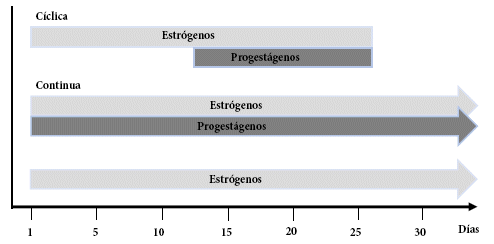
Fuente. Elaboración propia
Figura 3. Formas de administrar la Terapia Hormonal de la Menopausia (THM)
Una visión general completa de los tipos, vías y formulaciones de la THM actualmente disponibles, proporciona beneficios y riesgos por los resultados de interés para facilitar la toma de decisiones clínicas45.
Riesgos y beneficios
Con relación a los riesgos de la THM, el estudio WHI (Women's Health Initiative)39 es una publicación histórica. Hasta el momento, no hay disponibles ensayos clínicos aleatorios, sobre la THM, con dicha relevancia. Por desgracia, la investigación en la ciencia de la menopausia, se ha visto amortiguada por la negativa publicidad de la THM desencadenada por el WHI; y por otra parte, a que la superioridad de los resultados sobre los efectos clínicos con otras preparaciones, dosis y vías de administración (de la THM), siguen siendo observacionales53,54.
A fecha de hoy, el estudio WHI ha dejado sus negativas repercusiones entre los profesionales de la salud; como es el caso de los ginecólogos españoles que conocen dicho estudio, y a pesar de manifestar que sus resultados no son extrapolables a su medio; sin embargo, han suspendido más de un 10 % de la terapia hormonal de la menopausia, han limitado sus indicaciones y han reducido la duración recomendada55. Hecho similar al resto del mundo, lo cual llevo a que la disminución en el número de prescripciones de THM se asociara al aumento en las prescripciones de antidepresivos serotoninérgicos56.
Una lección clave del WHI, la cual desafortunadamente se perdió en la cacofonía negativa del estudio, fue que la relación riesgo - beneficio y el perfil de seguridad de la THM, diferían notablemente por las características clínicas de las participantes (especialmente la edad), el tiempo desde la menopausia y el estado de comorbilidad54,57.
Se ha revelado que la THM incrementa la esperanza y favorece la calidad de vida; además se ha publicado que el riesgo de mortalidad por diferentes motivos, en usuarias de THM, disminuye entre el 20 % y 50 % en confrontación con las que no la toman58-60. A pesar de todo tipo de controversias, la THM, es la primera actuación humana capaz de modificar, de forma favorable, el curso fisiológico del envejecimiento en la mujer61, y que presenta los beneficios generales presentes en la Tabla 2.
Entre los riesgos de la THM se ha documentado un aumentó la incidencia de cáncer de mama invasivo, enfermedad cerebrovascular, enfermedad cardíaca - coronaria, demencia, tromboembolismo venoso, etc. 39,42,59.
Un importante número de mujeres pasará por la menopausia con escasos o ningún síntoma y, como tal, no requerirá tratamiento; no obstante, asimismo resulta crucial que la sintomatología vasomotora, los síntomas emocionales y las potenciales secuelas de la menopausia tampoco se trivialicen; a su vez, para lograr un envejecimiento saludable, las mujeres que toman la decisión de recibirla, no deben sentirse bajo presión para medicalizar su menopausia, ya que la THM no está indicada para mantener la calidad de la piel, las uñas y el cabello y/o para posibles beneficios de prevención primaria como la salud cardiovascular y cerebral (Tabla 3) 60-63. En la Tabla 3 se destacan las contraindicaciones de la THM.
Tabla 3. Contraindicaciones de la Terapia Hormonal de la Menopausia (THM)

Fuente: elaboración propia
En la figura 4 se detalla el algoritmo de abordaje de la mujer con criterios para recibir THM. En ausencia de contraindicaciones, se ha de determinar el tratamiento con más beneficios clínicos y menos riesgos añadidos para cada mujer; haciendo la diferenciación entre las que tienen o no útero y las con eventuales contraindicaciones para la terapia oral; haciendo uso de la “medicina de precisión” y del manejo holístico centrado en la persona64,65.
Conclusiones
La literatura científica respalda el uso de terapias hormonales para el alivio sintomático de los síntomas de la menopausia.
En los beneficios de la THM se destaca que, en mujeres posmenopáusicas jóvenes, seleccionadas apropiadamente cerca del inicio de la menopausia, es eficaz y segura, de acuerdo con las recomendaciones de los consensos.
La elección de la terapia hormonal de la menopausia debe ser individualizada, teniendo en cuenta tanto el perfil de riesgo/ beneficio como la tolerabilidad, así como las preferencias de la paciente, apegados a la edad de la mujer y al tiempo transcurrido desde la menopausia.