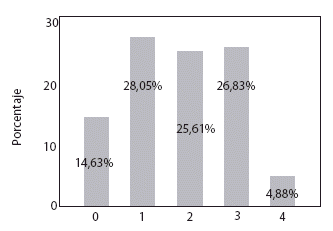El embarazo es un estado de resistencia fisiológica a la insulina, que se manifiesta con mayor frecuencia después del primer trimestre de embarazo. Sin embargo, al conocerse el incremento del Síndrome Metabólico en mujeres jóvenes, se planteó la importancia de identificar la prevalencia del mismo en etapa precoz del embarazo, y secundariamente evaluar la probable asociación de éste con la insulinorresistencia de aparición temprana en el curso de la gestación y con de las alteraciones del Doppler de las arterias uterinas durante ese mismo período5,6,7,8.
El Síndrome metabólico constituye en realidad un grupo de factores bioquímicos y clínicos consistentemente alterados en algunos individuos y que en conjunto se utilizan para predecir el riesgo cardiovascular. Fue Reaven quien explicó en 1988 la secuencia de fenómenos biológicos cuya alteración fundamental era la resistencia a la insulina, responsable de la mayor producción de insulina por el páncreas (hiperinsulinismo), acompañada de intolerancia a la glucosa, hipertrigliceridemia, disminución del colesterol HDL e hipertensión arterial9. Otros autores lo definen como un conjunto de anomalías cardiometabólicas como hipertensión arterial, obesidad central, resistencia a la insulina y dislipidemia aterogénica. Aumenta entre dos y seis veces el riesgo de enfermedades cardiovasculares y diabetes mellitus tipo 210.
La prevalencia local y mundial de Síndrome metabólico está en incremento y existe una tendencia de presentación cada vez a edades más tempranas, edades en las que se encuentran las mujeres que se embarazan. La invasión placentaria anómala de los vasos uterinos en la primera mitad de la gestación, conocida como defecto de placentación, se ha asociado a gestantes que tienen dos o más criterios del síndrome metabólico, y la asociación de este síndrome con la pre eclampsia que a su vez ocasiona morbimortalidad materna aún no está bien establecida y es objeto de controversia. “Early pregnancy assessment of glucose or the MetS, offers a potential opportunity to detect and treat individual risk factors as an approach towards GDM prevention; weight loss for pregnant women with overweight or obesity is not recommended”8,11-13.
La epidemiología obstétrica ha encontrado una relación entre la aparición de disfunción placentaria en el embarazo y el síndrome metabólico. La base fisiopatológica de la disfunción placentaria sería un estado proinflamatorio y protrombótico crónico; que se traduce en la enfermedad hipertensiva del embarazo (EHE)14. En Bolivia la EHE no solo es importante por su frecuencia, sino porque sus complicaciones: eclampsia y pre eclampsia, constituyen una importante causa de muerte materna en el país (Informe del Observatorio de Población y Desarrollo)15. Al ser la mortalidad materna en Bolivia una de las más elevadas de la región, interesa mejorar la pesquisa epidemiológica precoz de las patologías que conducen a enfermedad hipertensiva del embarazo, para plantear el seguimiento adecuado a las gestaciones de riesgo. Muchos autores coinciden en que las intervenciones e iniciativas de los sistemas públicos de salud, son las de mayor beneficio14: To deal with the issue of PE the FIGO recommends the following:
“Public health focus: There should be greater international attention on PE and to the links between maternal health and non-communicable diseases (NCDs) on the Sustainable Developmental Goals agenda. Greater efforts are required to raise awareness of the benefits of early prenatal visits targeted at reproductive-aged women, particularly in the developing countries”
Material y métodos
Estudio transversal descriptivo. Se incluyeron 82 embarazadas cuyo principal criterio de inclusión fue la edad gestacional entre la undécima y la 16asemana.
Para la categorización del estado nutricional materno se utilizaron los estándares de referencia propuestos por Atalah y cols en 1997; adaptando las curvas nutricionales de Rosso y Mardones1; aprobadas para Chile por la OMS en 1987 y vigentes hasta nuestros días. A cada embarazada se aplicó un cuestionario de antecedentes de riesgo y se le realizó un perfil bioquímico basado en las guías ATP III (Adult Treatment Panel) del NCEP (National Cholesterol Education Programm) y las de la Organización Mundial de la Salud (OMS), que reúnen los criterios utilizados con más frecuencia para caracterizar el síndrome metabólico16.
Se realizó la determinación bioquímica de concentraciones de factor de crecimiento placentario p1GF; así como ecografía Doppler estandarizada de arterias uterinas en etapa precoz del embarazo, de la que se deriva el Índice de pulsatilidad (IP).
Las distribuciones de variables continuas se presentan como medias con las desviaciones estándar y para el análisis de las diferencias entre ellas se utilizó el test t de Student. Para el análisis de asociación entre variables fueron convertidas en variables categóricas, la asociación entre ellas se calculó mediante el test Chi cuadrado; se incluyeron los valores de OR para conocer el riesgo de ocurrencia de una asociación. Se incluyeron análisis de regresión lineal en algunos casos.
Resultados
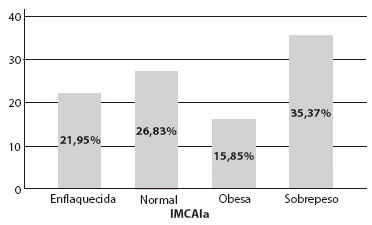
82 embarazadas captadas entre la semana 12 y 16 de gestación; cuya edad promedio era 25,1 años, con una media de edad gestacional de 12,8 semanas ± 1,2. 51,2 % de mujeres estudiadas presentaron sobrepeso u obesidad, correspondiendo el 35,37% a casos de sobrepeso y 15,85 % a obesidad. Existe también un importante porcentaje de embarazadas enflaquecidas, cercano al 22%. El SM estuvo presente en 31,71 % del total de mujeres embarazadas que participaron en el estudio.
De acuerdo a la escala de Atalah , se clasificó a las embarazadas en cuatro grupos, los que se muestran en la Figura 1.
Fuente: Elaboración propia
Figura 1 Estado nutricional de las embarazadas segun la clasificación de atalah
La representación gráfica de los datos muestra diferencias visuales notables entre las medianas del IMC cada uno de los grupos de embarazadas, diferencias que fueron estadísticamente significativas, p: 0,000. Figura 2.
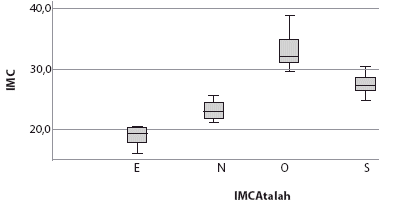
Dónde: E= enflaquecida; N=normal; O= obesa; y S= sobrepeso
Elaboración propia
Figura 2 Comparación de Medianas de IMC embarazadas del Hospital Cochabamba
Diagnóstico de síndrome metabólico
El diagnóstico de Síndrome metabólico se estableció en el 31,71% de las pacientes estudiadas, basándonos en la existencia de 3 y 4 criterios diagnósticos que definen el Síndrome Metabólico de acuerdo a los factores de riesgo aceptados por la OMS16; (triglicéridos por encima de 150 mg/ml, HDL menor a 50 mg/ml., IMC mayor a 25, insulina basal aumentada y glicemia en ayunas mayor a 95 mg/ml). Sin embargo, también existen porcentajes importantes de pacientes con solamente uno o dos criterios alterados. Con 2 criterios alterados se tiene el 25.6% de pacientes, con lo que el porcentaje de trastornos del metabolismo lipídico, alcanza a 57,32% de las embarazadas del estudio. Figura 3.
IMC en relación a la edad
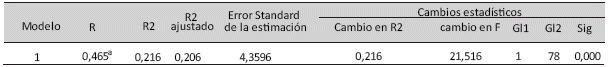
Se conoce que el IMC es dependiente de la edad, lo que se confirma parcialmente en el grupo de embarazadas del estudio, p= 0,000; aunque en el grupo estudiado la edad explica solamente el 46,5% del incremento de peso. Tabla 1.
Se presentan valores promedio de los parámetros analizados para todo el grupo estudiado, en función de su : edad, edad gestacional, el IMC; HDL, Insulina, Triglicéridos, valor del factor de crecimiento placentario (p1GF), y el Índice de pulsatilidad de las arterias uterinas (IP), según el estado nutricional utilizando la escala de Atalah.
Los valores promedio del índice de pulsatilidad (IP*) se mantienen debajo de 2 en todos los grupos; siendo 2 el punto de corte por encima del cual se considera aumentado dicho índice. El valor medio del Índice de pulsatilidad (IP) del Doppler en el grupo de estudio, es mayor en el grupo de mujeres enflaquecidas: 1,76. Tabla 2
Tabla 2. Valores promedio de los parámetros en estudio, según estado nutricional (de acuerdo a tablas de Atalah)*
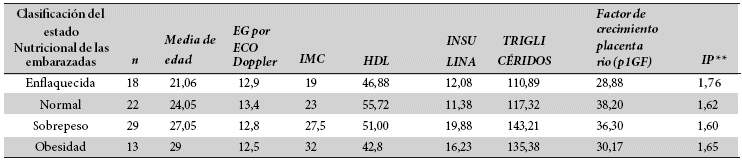
*Atalah y cols: escala teórica basada en datos empíricos del IMC desde la 10a a la 42a semanas; aprobada por la FAO/OMS.
IP**: Índice de pulsatilidad de las arterias uterinas
Elaboración propia
Se encontró que la proporción de IP elevado, fue similar en los grupos estudiados; con excepción del grupo de obesas, donde el porcentaje de IP elevado fue mayor. El punto de corte de este índice, varía de acuerdo a las series estudiadas; el elegido para este estudio fue 2, al ser uno de los más utilizados en zonas de altura por encima de los 2 000 m. sobre el nivel del mar, como es el caso de Cochabamba. Tabla 3.
Tabla 3. Indice de pulsatilidad de las arterias uterinas, según clasificación nutricional de atalah

Dónde: E= enflaquecida; N=normal; O= obesa; y S= sobrepeso
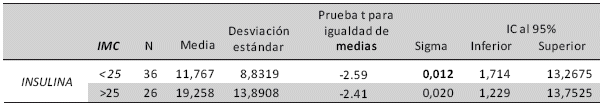
Se sometieron los datos a comparación de medias estadísticas, las que muestran que existe una relación entre el IMC y los valores incrementados de insulina al principio del embarazo. El valor medio de insulina es de 117 en embarazadas con peso normal y de 19,26 en las que presentan sobrepeso u obesidad; observándose que las diferencias entre grupos de IMC<25 y >a 25, son estadísticamente significativas, p= 0,012. Tabla 4.
Tomando en cuenta el total de la población estudiada, encontramos que existe glicemia alterada en ayunas (GAA) en 9,7 %; IMC aumentado en 51,2 % de las embarazadas estudiadas; colesterol total aumentado en 46,3% de casos; triglicéridos elevados en 25.6% de las participantes del estudio; HDL disminuido en 46,3%; insulina mayor al punto de corte en 67,7% y factor de crecimiento placentario (p1GF) disminuido en 54,2 % de casos. Entre los parámetros biofísicos estudiados, encontramos: índice de pulsatilidad de las arterias uterinas incrementado en 19,7 % de casos. Tabla 5.
Tabla 5. Distribución de criterios para Síndrome Metabólico en el total de embarazadas del estudio
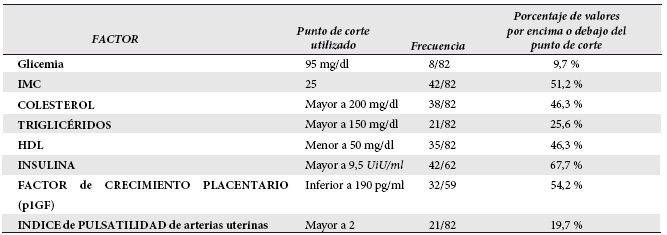
Elaboración propia
Distribución diferencial de factores de riesgo en embarazadas con y sin síndrome metabólico
Es importante evaluar qué factores contribuyeron con mayor fuerza en configurar el Síndrome metabólico, dentro del grupo de estudio. Para ello, se comparó la frecuencia de presentación de los criterios de riesgo en el grupo con SM y sin SM. Se evidenció que el factor que apareció con mayor frecuencia fue la insulina aumentada en el 100 % de los casos con SM, con el valor de OR mayor: 34,02; aunque el grupo sin SM presenta también una proporción importante de 53,5 % con insulina elevada.
El IMC elevado estaba presente en 92,3 % de los casos tipificados como SM, con valor de OR de 25,33, vs. el 32,3 % en quienes no presentaban SM. Los valores de HDL se hallaron disminuidos en 92,3 % de las pacientes con SM, con OR de 17,21 y en 41.07 % en las sin SM. Los triglicéridos estaban aumentados en 57,7 % de los casos con SM, con un valor de OR de 11.36 vs. el 10.7 % en aquellos sin SM. Los cuatro factores principales utilizados para configurar el SM: triglicéridos, HDL, IMC e insulina, mostraron diferencias de medias estadísticamente significativas entre ambos grupos: con SM y sin él. Los valores de glicemia y presión arterial media, no presentaron diferencias significativas entre las pacientes con y sin síndrome metabólico. Tabla 6.
Tabla 6. Frecuencia y comparación estadística de las medias de los factores de riesgo para SM presentes en embarazadas con y sin SM
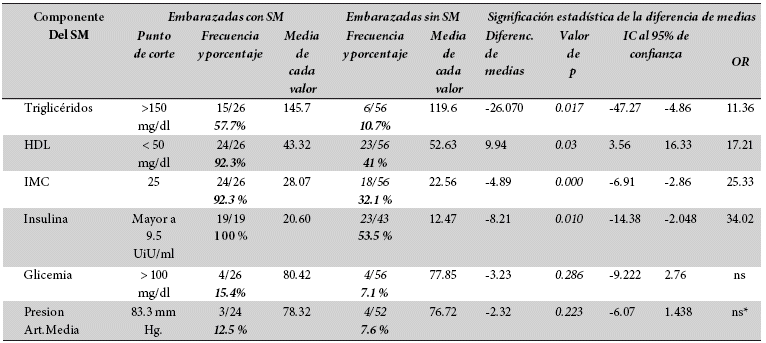
*ns= No Significativo
Elaboración propia
Distribución de los criterios de riesgo para Síndrome metabólico en función del IMC
De las 82 embarazadas del estudio, 40 cursan con IMC normal (48,8 %); y 42 con IMC elevado (51,2 %). Considerando ambos grupos, únicamente 7 pacientes (5 de peso normal y 2 de peso elevado) no presentaron factores de riesgo para Síndrome Metabólico.
Se evidencia que el 91,5 % del total de embarazadas estudiadas tiene al menos un factor de riesgo, en diversos grados y combinaciones; ya se trate de Insulinorresistencia (IR) sola, sobrepeso solo o combinado con otro Factor de Riesgo, o colesterol elevado aisladamente, o triglicéridos elevados o HDL disminuido; o dos factores de riesgo solos. Así, vemos que existen pacientes con peso normal, pero con criterios de riesgo para síndrome metabólico. Es evidente que dichos factores de riesgo son más frecuentes y numerosos en quienes tienen IMC aumentado. Tabla 7.
Tabla 7. Distribución de Factores de riesgo según IMC
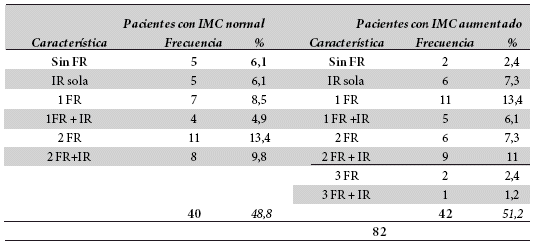
Donde: SR=Sin Riesgo; FR= Factor de Riesgo; IR = Insulinorresistencia
Elaboración propia
Otros parámetros estudiados
Comparación de las medias del Factor de Crecimiento placentario (p1GF) y del Índice de Pulsatilidad (IP), entre embarazadas CON y SIN síndrome metabólico
En relación a las concentraciones de Factor de crecimiento placentario p1GF, se determinó en 56 pacientes, de los que se hallaba disminuido en 24 pacientes, vale decir en 42,8 % del total de pacientes. Cuando se diferencia entre embarazadas con y sin SM, se aprecia que predomina en quienes tienen SM con un 52,9 % contra el 38,5 % en quienes no padecen SM.
Para el caso del Índice de pulsatilidad de las arterias uterinas, IP; determinado en 76 pacientes, encontramos que del total 25% presentan IP aumentado. Efectuando el análisis diferencial, entre pacientes con y sin SM, vemos que en el grupo de pacientes con SM el 82,3 % presentan aumento del IP, vs. el 20,7 % de aquellas sin SM.
Sin embargo, tales proporciones no son estadísticamente significativas, con valores de p: 0,323 y 0,618, respectivamente, como se observa en la Tabla 8.
Conclusiones
Existe una tendencia marcada hacia las alteraciones del metabolismo lipídico y al incremento de peso en el grupo de embarazadas estudiadas, en el cual predominan pacientes jóvenes menores de 35 años (91,3 %); dicha tendencia es mucho más evidente en aquellas tipificadas como portadoras de Síndrome Metabólico, en quienes son más frecuentes el IMC elevado y los trastornos del metabolismo lipídico, en particular la disminución de HDL. Los valores de HDL inferior a 50 mg/dl. corresponden a un 57.3% de todas las embarazadas; siendo dicha frecuencia casi el doble (92,3 %), en las embarazadas que cursan con SM, con una diferencia estadísticamente significativa.
Los dos hallazgos a enfatizar son: la insulinorresistencia en etapa precoz del embarazo; seguida de una significativa proporción de HDL disminuido; tanto en quienes cursaron con SM como en las que no.
Se encontró síndrome metabólico en el primer trimestre del embarazo en 31,27 % de la población estudiada. En este grupo la concentración elevada de insulina llegó a 100% de casos; el IMC elevado y HDL disminuido, alcanzaron al 92,3% de casos. Los triglicéridos aumentados alcanzaron al 57,6% del grupo. Resulta evidente que es importante prestar atención a las alteraciones del metabolismo lipídico, los valores de insulina y el peso a lo largo del embarazo, comenzando en el primer trimestre.
En el grupo de estudio no se encontró asociación entre el SM y las alteraciones del factor de crecimiento placentario (p1GF) p: 0,323, ni con el Índice de pulsatilidad de las arterias uterinas (IP), p 0,618. Aunque no se detectó una diferencia estadísticamente significativa entre los dos grupos de valores (menores y mayores a 2), se trata de un dato que debe llamar nuestra atención al momento de calificar los riesgos.
No se pudo efectuar el seguimiento al grupo de estudio, a fin de verificar qué proporción de ese 52,9 % de muj eres embarazadas con disminución del factor de crecimiento placentario, que cursaban con Síndrome metabólico, terminó en aborto espontáneo o preeclampsia, o si quienes presentaron un Índice de pulsatilidad de las arterias uterinas elevado antes de la 16a. semana de gestación, presentaron disfunción o insuficiencia placentaria en etapas más avanzadas del embarazo.
Discusión
Hasta hace algunos años, la mayoría de los autores coincidían en que la sensibilidad a la insulina se conserva en las primeras etapas del embarazo, disminuyendo en períodos más avanzados de la gestación17-19. En los últimos años, cada vez más publicaciones encuentran disminución de la sensibilidad a la insulina en etapas precoces del embarazo, traducida en altas concentraciones séricas de ella en el primer trimestre del embarazo20. Este fenómeno está aparentemente relacionado con el aumento de peso que, secundariamente, resulta en un aumento de los ácidos grasos libres como resultado del metabolismo de los triglicéridos aumentados en la población con sobrepeso; lo que nos lleva a asociar la gran proporción de sobrepeso y obesidad en el grupo de estudio, con el aumento de la resistencia a la insulina11-13,21. Cambios en la sensibilidad a la insulina durante el embarazo se atribuyen en parte a las hormonas placentarias y en parte a la obesidad. Los complejos mecanismos de interacción entre ambos factores aún no están dilucidados.
En nuestro trabajo, el orden que encontramos en los componentes del SM es consistente con la hipótesis de que, a mayor obesidad, hay un aumento de triglicéridos y la consiguiente resistencia a la insulina. Los mediadores de las complejas interacciones que la adaptación metabólica que el embarazo. representa aún no han sido identificados con precisión22.
Coincidimos con los hallazgos encontrados en el Primer Estudio poblacional en China acerca de valores de referencia de lípidos al comienzo y en la mitad del embarazo. Chen Wang et al: (“Recommended reference values for serum lipids during early and middle pregnancy: a retrospective study from China”21.
Autores como Julia Bandres-Meriz et al. Identifican la existencia de redes metabólicas complejas de interconversión de carbohidratos, glucólisis y gluconeogénesis como parte de las dificultades para entender la fisiología de este problema y sugieren estudios epidemiológicos a gran escala23.
Otros autores del Cercano Oriente, Kaiser Wani et al. Consideran al Síndrome Metabólico como la antesala de la diabetes gestacional (“Síndrome metabólico del embarazo temprano y incidencia posterior de diabetes mellitus gestacional en mujeres árabes”)13.
Equipos de investigación del Lejano Oriente, como Xiang Zhang, et al24; Zhu Ziquiang et al25; han utilizado la metabolómica para identificar metabolitos que ayudan a entender los mecanismos relacionados con el síndrome metabólico, insulina resistencia y otros, durante el embarazo.
Dado que la insulinorresistencia es un componente crucial del Síndrome Metabólico, resulta difícil dilucidar su papel en el embarazo diferenciándolo del SM en sí. En nuestro trabajo, la presentación de insulinorresistencia aíslada en etapa precoz del embarazo, sin ser parte del SM se observó en 53,4% de las pacientes que no son portadoras de Síndrome Metabólico.
En este estudio, no encontramos asociación del Síndrome Metabólico con parámetros de disfunción placentaria.
En lo que hace a la importante proporción de HDL disminuido encontrada en el presente trabajo; tanto en quienes presentaban SM como en las que no lo presentaban; habría sido importante poder relacionar este hallazgo con el peso al nacer de los productos; pero no se pudo realizar el seguimiento de las embarazadas hasta el momento del parto.
Limitaciones del estudio
Las limitaciones del sistema de salud local, no permitieron un adecuado seguimiento de las pacientes obstétricas hasta la culminación del embarazo. El equipo de investigación desconoce cuántas mujeres embarazadas con SM e hiperinsulinemia, terminaron desarrollando Diabetes Gestacional u otras complicaciones como bajo peso al nacer de los productos, relacionado con los valores disminuidos de HDL; u otras complicaciones derivadas del metabolismo lipídico alterado al principio del embarazo. Tampoco se pudo verificar qué proporción de ese 52,9 % de mujeres embarazadas con disminución del factor de crecimiento placentario, que cursaban con Síndrome metabólico, terminó en aborto espontáneo o preeclampsia. Lo mismo puede decirse de quienes presentaron un Indice de pulsatilidad de las arterias uterinas elevado antes de la 16a. semana de gestación.
Contribución de los autores
• Ada Armaza: obtención de fondos a través de la Universidad Mayor de San Simón, Cochabamba-Bolivia; planificación logística y operativa y ejecución; organización del personal voluntario de laboratorio.
Análisis e interpretación estadística, redacción de artículos.
• Eduardo Soto: concepción inicial del estudio, ejecución y calificación de riesgo de la ecografía Doppler.
• Víctor Borda: Médico residente de Obstetricia, apoyo al Dr. Soto en la realización.